Introducción
Las calcificaciones pulmonares son depósitos de calcio en el pulmón que se asocian a diversas enfermedades y situaciones que predisponen a su aparición. Pueden presentarse de 2 formas: metastásica y distrófica. La primera corresponde al depósito de calcio sobre tejido pulmonar sano, y la segunda, sobre tejido pulmonar lesionado. La causa más frecuente de calcificación metastásica es, con diferencia, la insuficiencia renal crónica, sobre todo si requiere tratamiento con hemodiálisis1. Dada la baja prevalencia de esta enfermedad, su patogenia es aún desconocida. La mayoría de las veces cursa de manera asintomática, pero en ocasiones puede acompañarse de disnea, desde a grandes hasta a mínimos esfuerzos, e incluso insuficiencia respiratoria crónica. Es característico que el trastorno funcional evolucione hasta producir una alteración ventilatoria de carácter restrictivo, con hipoxemia y disminución de la transferencia al monóxido de carbono (CO), aunque no siempre es así (como en el caso que presentamos, en el cual la alteración ventilatoria fue de tipo obstructivo y la presión arterial de oxígeno se encontraba dentro de los márgenes de referencia). La radiografía de tórax es muy inespecífica y en numerosas ocasiones puede ser normal. Otras veces, muestra distintos patrones, desde un infiltrado alveolar hasta un patrón nodulillar difuso bilateral. En muchas de estas ocasiones las imágenes se confunden con las de otras enfermedades como, por ejemplo, el edema pulmonar o la neumonía. La tomografía axial computarizada (TAC) de alta resolución muestra 3 patrones típicos: múltiples nódulos calcificados de distribución difusa o limitada; infiltrados mal definidos (grownd glass), o áreas de consolidación densas. Según Chan et al, la gammagrafía con 99mTc-MDP (difosfonato de metileno) podría ser la técnica con mayor sensibilidad para detectar calcificaciones pulmonares. Además, presenta la ventaja de evaluar las calcificaciones que pueda haber en otros órganos. El tratamiento irá dirigido a corregir las causas que predisponen el depósito de calcio en el pulmón como, por ejemplo, la hipercalcemia o la hiperfosfatemia, el trasplante renal o el tratamiento del hiperparatiroidismo, entre otras.
Presentamos el caso de una paciente con insuficiencia renal crónica, que había requerido hemodiálisis y finalmente trasplante renal 10 años antes, y que consultó a neumología para valorar la enfermedad pulmonar (patrón nodulillar bilateral) y el riesgo quirúrgico ante la necesidad de realizar un segundo trasplante renal.
Observación clínica
Mujer de 63 años, con antecedentes de talasemia menor, artopatía gotosa e insuficiencia renal crónica no filiada (nefropatía gotosa frente a nefritis intersticial hipopotasémica e ingesta de regaliz), que en 1992 inició tratamiento con hemodiálisis y en 1993 requirió trasplante renal. También precisó paratiroidectomía subtotal por hiperparatiroidismo terciario. Presentaba fibrilación auricular paroxística, en tratamiento con amiodarona. Una ecocardiografía realizada en mayo de 2003 mostró un ventrículo izquierdo no dilatado, con hipertrofia concéntrica, esclerosis valvular importante con insuficiencia mitral, insuficiencia tricuspídea y doble lesión aórtica moderadas. La presión arterial pulmonar era de 40 mmHg. En el año 2000, a raíz de un preoperatorio de cataratas, se evidenció en la radiografía de tórax un patrón nodulillar bilateral y se estableció el diagnóstico de fibrosis pulmonar no filiada.
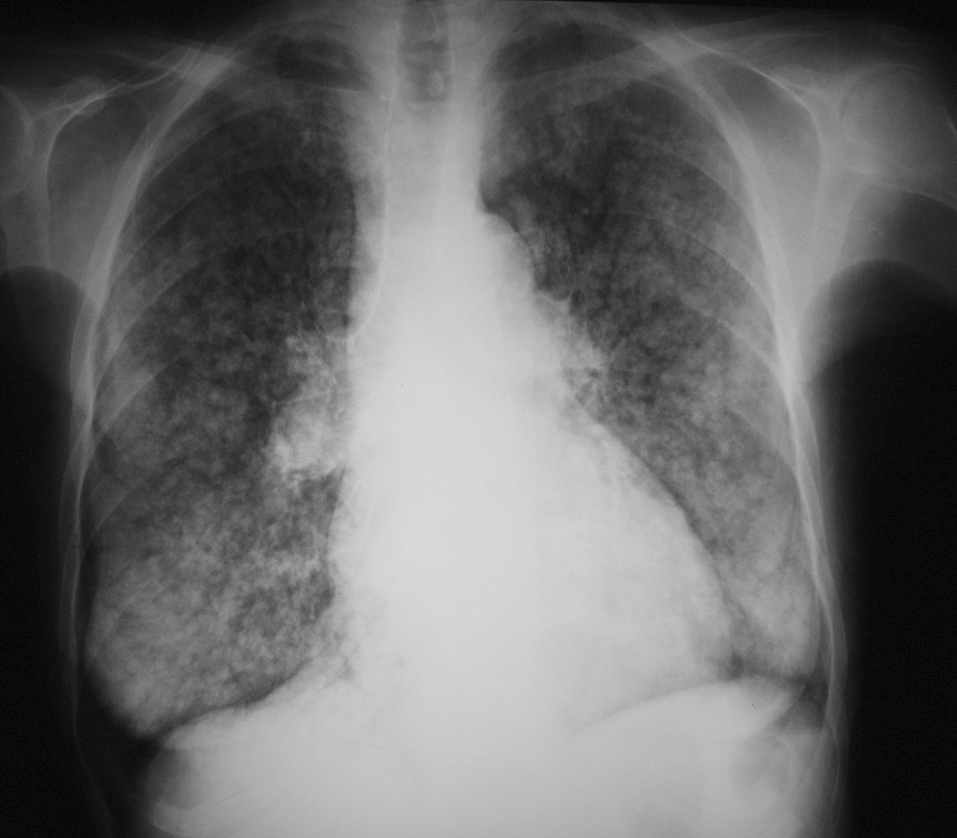
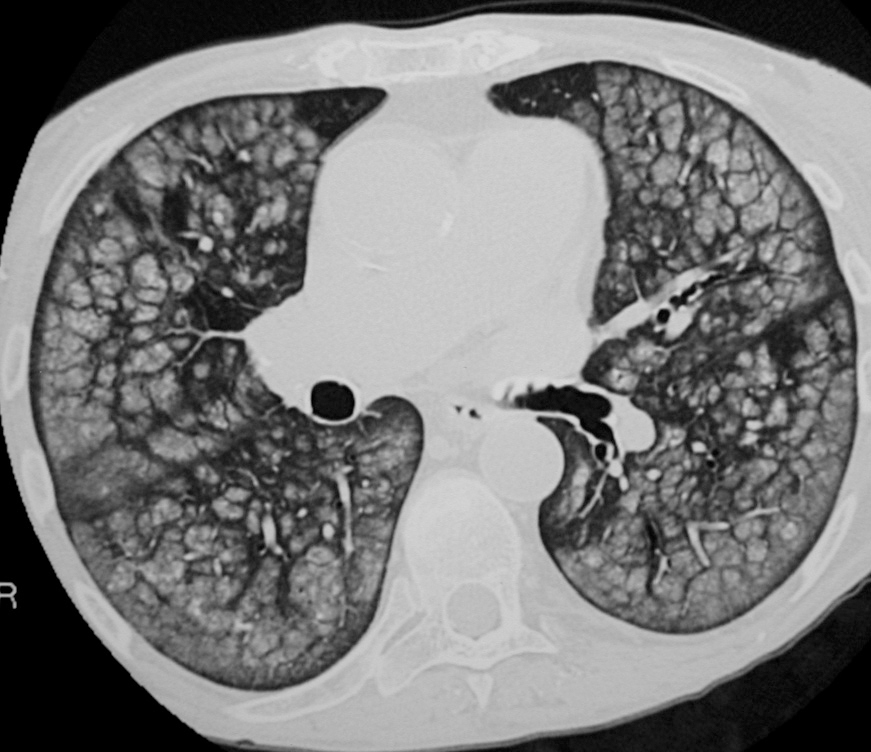
La paciente ingresó en varias ocasiones por descompensación respiratoria secundaria a infección bronquial. Clínicamente presentaba disnea a esfuerzos moderados. En la actualidad presentaba nefropatía crónica del trasplante, por lo que se planteó un nuevo trasplante y se consultó a neumología para valorar la enfermedad pulmonar y el riesgo quirúrgico secundario. La radiografía de tórax mostraba un patrón nodulillar difuso bilateral, sin pérdida de volumen pulmonar (fig. 1). La exploración funcional respiratoria puso de manifiesto una limitación moderada al flujo aéreo e intensa reducción de la transferencia al CO. La capacidad vital forzada (FVC) era de 2,20 l (un 74% del valor de referencia [VR]), el volumen espiratorio forzado en el primer segundo (FEV1) de 1,37 l (63% del VR), el cociente FEV1/FVC del 62%, la capacidad residual funcional del 88% del VR, el volumen residual del 110% del VR, la capacidad pulmonar total del 91% del VR, la capacidad de difusión de CO (DLCO) del 41% del VR y DLCO/volumen alveolar del 46% del VR. Los valores de la gasometría arterial en reposo fueron: presión arterial de oxígeno (PaO2) de 82 mmHg, presión arterial de anhídrido carbónico (PaCO2) de 45 mmHg, pH de 7,41 y bicarbonato de 27 mEq/l. La TAC torácica demostró múltiples calcificaciones distribuidas en partes blandas de forma difusa, principalmente localizadas en el tejido subcutáneo; adenopatías calcificadas en la región traqueobronquial izquierda; calcificaciones aórticas y de anillo valvular mitral, y múltiples calcificaciones vasculares arteriales. En el parénquima pulmonar se evidenciaron múltiples infiltrados en vidrio deslustrado y de distribución centrolobulillar, que afectaban difusamente y de forma extensa ambos campos pulmonares (fig. 2). Todos estos hallazgos eran muy indicativos de calcificaciones metastásicas en relación con el hiperparatiroidismo terciario, secundario a la insuficiencia renal crónica.
Fig. 1. Radiografía de tórax de una paciente con calcificaciones pulmonares asociadas a insuficiencia renal crónica. Se observa un patrón nodulillar difuso bilateral.
Fig. 2. Tomografía axial computarizada de tórax que muestra la presencia de múltiples infiltrados en vidrio deslustrado y distribución centrolobulillar, indicativos de calcificaciones metastásicas.
Discusión
Las calcificaciones pulmonares metastásicas, como ya hemos comentado, se relacionan con determinadas enfermedades y situaciones que predisponen a su aparición. Entre dichas enfermedades se diferencian las de etiología benigna (insuficiencia renal crónica en hemodiálisis, trasplante hepático ortotópico, hiperparatiroidismo, ya sea primario, secundario o terciario; administración exógena de calcio y vitamina D, hipervitaminosis D, osteopetrosis y enfermedad de Paget) y las de etiología maligna (carcinoma de paratiroides, mieloma múltiple, linfoma o leucemia, carcinoma escamoso de hipofaringe, sarcoma sinovial, cáncer de mama y coriocarcinoma) (tabla I). Entre las situaciones que predisponen a la formación de calcificaciones pulmonares figuran la hipercalcemia y los ambientes alcalinos, aunque aquéllas no suelen aparecer cuando estas situaciones se presentan de forma aislada.
En la hipercalcemia no hay una correlación entre las concentraciones de calcio sérico y las calcificaciones. Incluso con cifras normales de calcio, cuando existe alguna alteración de base en su metabolismo, puede haber calcificaciones. Por otro lado, las sales de calcio precipitan en ambientes alcalinos. Los órganos que son más susceptibles a presentar calcificaciones, como el estómago, los riñones, el corazón o los pulmones, segregan radicales libres de hidrógeno y se crea entonces un ambiente tisular alcalino. También en el caso de los pulmones el pH sanguíneo es más alcalino que el de otros órganos, debido al intercambio de anhídrido carbónico. El hecho de que la calcificación se produzca sobre todo en los ápices pulmonares, (ya que esta localización permite una relación ventilación/perfusión mayor y, por consiguiente, también mayor PaO2, menor PaCO2 y pH relativamente más elevado) ha sido comentado por Chon et al1, y también por otros autores4,5 en su revisión sobre el tema.
Como ya se ha comentado, la enfermedad renal crónica que ha necesitado hemodiálisis es la enfermedad que con mayor frecuencia se relaciona con la presencia de calcificaciones metastásicas pulmonares1-3. En el caso presentado había, a lo largo de la enfermedad, 4 factores que predisponen a esta situación: a) la acidosis, que aparece en ocasiones en la insuficiencia renal, aumenta la resorción de calcio y fosfato del hueso, con el aumento de sus concentraciones en sangre; b) el hiperparatiroidismo secundario (y posteriormente terciario) aumenta también la resorción ósea de calcio y fosfato; c) la alcalosis intermitente, que se acompaña en cada sesión de hemodiálisis, y d) la disminución de la filtración glomerular de fosfato también contribuye al aumento del producto calcio-fosfato en la sangre. Todo esto, junto con las exploraciones complementarias realizadas, apoya el diagnóstico de calcificaciones pulmonares asociadas a insuficiencia renal crónica y no a fibrosis pulmonar de etiología no filiada, como se había etiquetado anteriormente la enfermedad pulmonar de nuestra paciente.
Lo que motivó la consulta al servicio de neumología era el riesgo quirúrgico de esta paciente ante un segundo trasplante. En este caso, es cierto que el riesgo quirúrgico está aumentado, pero al mismo tiempo el tratamiento más apropiado es la corrección de la nefropatía crónica del trasplante: un nuevo trasplante renal.
Por último, queremos mencionar la singularidad de este caso. Es una enfermedad poco frecuente, pero que debería considerarse ante la presencia de cualquiera de las enfermedades antes citadas. Nos gustaría recordar también que, cuando la sospechemos, aunque la radiografía de tórax sea normal, si el paciente presenta síntomas respiratorios debería realizarse una TAC de alta resolución torácica o una gammagrafía con 99mTc-MDP porque, como ya hemos dicho, la radiografía puede ser normal en numerosas ocasiones aun en presencia de enfermedad.
Correspondencia: Dr. M.C. Puy.
Departamento de Neumología. Hospital de la Santa Creu i de Sant Pau.
Sant Antoni M.ª Claret, 167. 08025 Barcelona. España.
Correo electrónico: mpuyr@santpau.es
Recibido: 8-5-2006; aceptado para su publicación: 30-5-2006.