Introducción
El síndrome de apneas-hipopneas durante el sueño (SAHS) se manifiesta de forma diferente en los niños y en los adultos. En los primeros, los síntomas incluyen ronquidos, sueño intranquilo, dificultad respiratoria, hiperactividad y alteraciones de la conducta1. Los criterios diagnósticos de la polisomnografía son diferentes en los adultos y en los niños, ya que en éstos muchas veces se observa un patrón de hipoventilación obstructiva, más que de apneas-hipopneas completas2. La causa más frecuente de SAHS en los niños es la obstrucción anatómica de la vía aérea superior (VAS), fundamentalmente por la hipertrofia adenoamigdalar, y la adenoamigdalectomía es el tratamiento de elección.
Aportamos el caso de un niño de 3 años, diagnosticado de SAHS clínicamente grave y con una expresión polisomnográfica poco usual, con un patrón de apneas completas e hipopneas muy frecuentes. Para la resolución del problema obstructivo se requirieron 3 intervenciones quirúrgicas, que se llevaron a cabo en un plazo de 2 años, durante los cuales el paciente necesitó también tratamiento con presión positiva continua de la vía aérea (CPAP).
Observación clínica
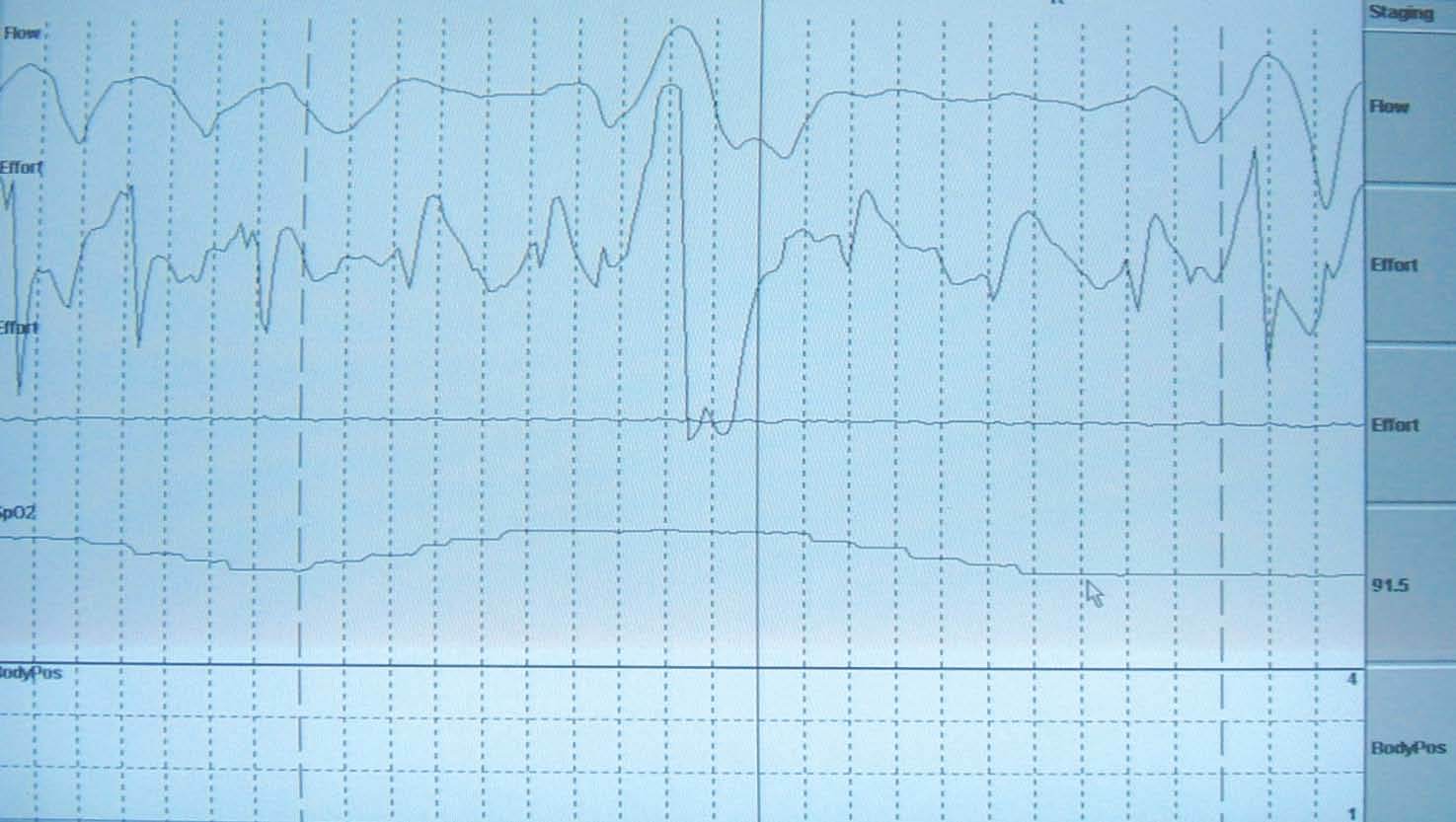
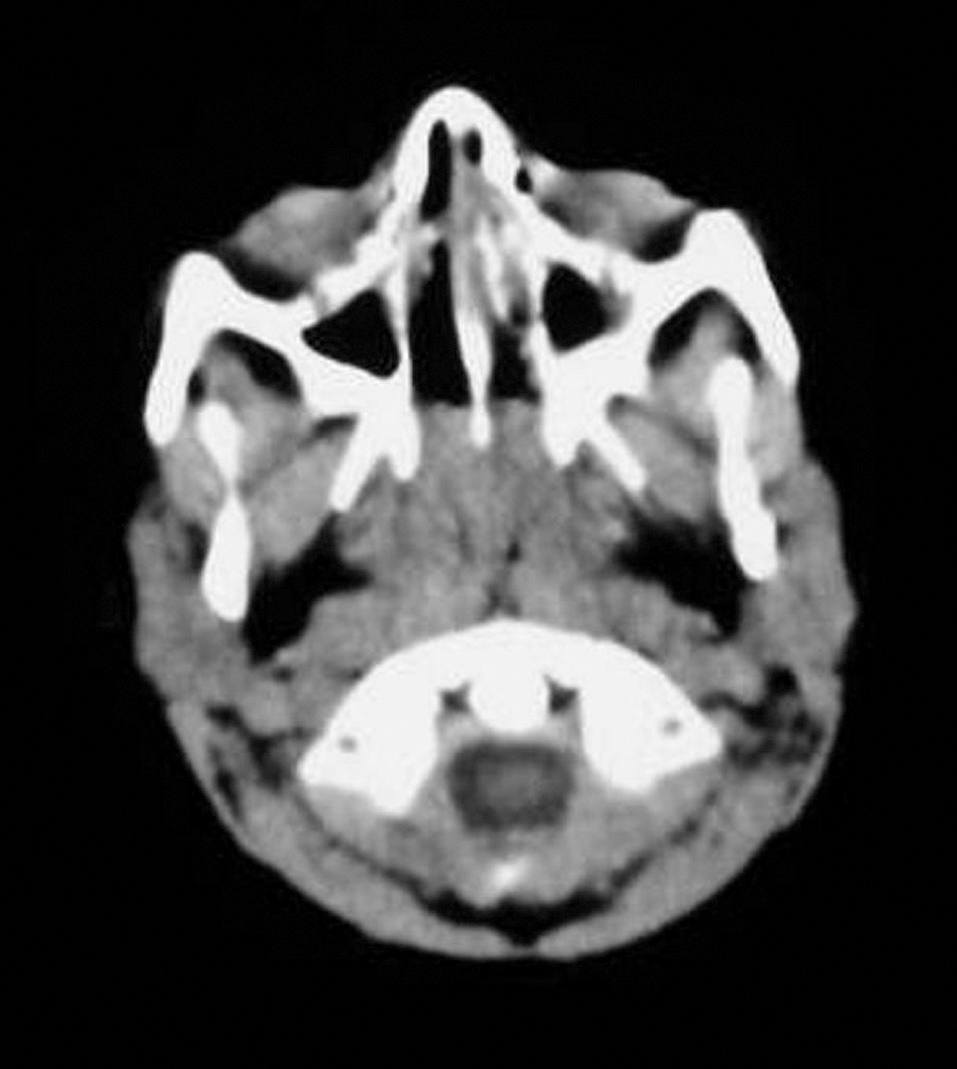
Varón de 3 años de edad, sin antecedentes familiares de interés, excepto que el padre era obeso y roncador. Como antecedentes personales destacaban ingreso hospitalario a los 18 meses por neumonía y diagnóstico de asma bronquial, con tests cutáneos negativos para los alérgenos habituales. Desde que había cumplido los 15 meses de edad los padres observaban un cuadro clínico durante el sueño consistente en ronquidos intensos, sueño muy intranquilo con despertares frecuentes y uso de la musculatura respiratoria accesoria, con importante tiraje y respiración paradójica. Se le realizó una revisión en el Servicio de Otorrinolaringología, donde se diagnosticó hipertrofia adenoidea, por lo que se le practicó la primera adenoidectomía, a los 18 meses de edad, con mejoría manifiesta de los síntomas. Tres meses después de la intervención quirúrgica los síntomas reaparecieron y se intensificaron progresivamente, hasta llegar a hacerse tan evidentes como antes de la cirugía. Tras una nueva valoración otorrinolaringológica, se detectó una recidiva de la hipertrofia del tejido linfoide adenoideo, además del agrandamiento de las amígdalas, por lo que se le efectuó la segunda adenoidectomía, acompañada esta vez de amigdalectomía. En esta oportunidad la situación clínica no mejoró tras la cirugía, persistiendo los ronquidos intensos, las apneas frecuentes observadas por los padres, el importante tiraje intercostal y la respiración paradójica durante el sueño, por lo que se derivó a la Unidad de Sueño de la Unidad Médico-Quirúrgica de Enfermedades Respiratorias. En la exploración física destacaban un déficit en el desarrollo pondoestatural (percentil 10 del peso), facies adenoidea con paladar ojival y obstrucción nasal importante con respiración bucal y abundantes secreciones nasales y en la pared faríngea. El resto de la exploración por aparatos resultó normal. Se llevó a cabo una polisomnografía nocturna en el Laboratorio de Sueño, en la que hubo de prescindirse de los parámetros neurofisiológicos para mejorar la tolerancia a la prueba, que fue patológica durante todo el tiempo de registro (fig. 1). El patrón respiratorio, que se siguió con termistor, constaba de apneas completas (descenso del flujo oronasal ≥ 80% respecto del basal durante al menos 5 s), con hipopneas frecuentes (descensos del flujo oronasal ≥ 50%, asociados a desaturación, durante al menos 5 s). El número total de eventos respiratorios fue muy elevado, con un índice de apneas-hipopneas (IAH) de 45. Se realizó una poligrafía con CPAP y se observó que con 6 cmH2O y empleando una mascarilla facial por intolerancia al modelo nasal mejoraba el patrón respiratorio y oximétrico, aunque sin llegar a normalizarse por completo, con un IAH residual de 5,5. En los siguientes meses la situación clínica mejoró sustancialmente. A pesar de ello, los padres referían que el niño seguía roncando con la CPAP, y ocasionalmente volvía a presentar respiración paradójica y tiraje. Se realizó una segunda polisomnografía nocturna, en la que se comprobó que necesitaba una presión mayor (8 cmH2O), con la que volvía a mejorar el patrón respiratorio, aunque aún quedaban episodios de hipoventilación y algunas apneas, que no mejoraban aumentando la presión ni empleando un dispositivo de auto-CPAP. Después de 6 meses de recibir tratamiento con CPAP, el niño había mejorado; tenía una mejor calidad de sueño y había ganado peso. Sin embargo, persistían los síntomas nasales de obstrucción y secreciones abundantes, así como el patrón de respiración bucal diurna. Por ello, se realizó una tomografía axial computarizada de la VAS, en la que se evidenció una gran masa adenoidea que obstruía la mayor parte del cávum y llegaba hasta el borde posterior de las coanas (fig. 2).
Fig. 1. Polisomnografía nocturna (sin registro de variables neurofisiológicas). En el canal del flujo nasal se observan las hipopneas y apneas, con repercusión oximétrica visible en el canal de la oximetría.
Fig. 2. Tomografía axial computarizada del cávum, que revela hipertrofia del tejido adenoideo del cávum en relación con la edad del niño. La grasa parafaríngea no presenta anormalidades.
Poco tiempo después se realizó la tercera adenoidectomía, con la que mejoró claramente la situación clínica del niño. Tras esta tercera intervención se retiró el tratamiento con CPAP. Unos meses más tarde, el paciente había ganado peso, pasando del percentil 10 al 50. A pesar de la mejoría clínica, debido a la gravedad del SAHS previamente diagnosticado, se llevó a cabo una polisomnografía nocturna de control, 3 meses después de la adenoidectomía, y se observó que el IAH seguía siendo elevado (12,3), si bien se realizó en el contexto de un intenso cuadro catarral de vías altas, que había intensificado la obstrucción nasal que el paciente ha seguido teniendo. Actualmente el niño acude a revisiones en el Servicio de Otorrinolaringología del Hospital Infantil para control y tratamiento de los síntomas nasales, y en nuestra Unidad de Sueño para el control de la evolución del SAHS a largo plazo.
Discusión
El caso que presentamos resulta de interés por 3 hechos fundamentalmente: por la gravedad de su presentación clínica y polisomnográfica; por haber necesitado 3 adenoidectomías para su resolución, y por seguir manteniendo un patrón obstructivo polisomnográfico residual, a pesar de la notable mejoría clínica tras la última intervención quirúrgica.
El SAHS es una entidad de elevada prevalencia en los niños, pues afecta al 1,5-3% de la población infantil3. La clínica está protagonizada por los síntomas nocturnos, sobre todo ronquidos, sueño intranquilo y dificultad respiratoria, que los padres suelen describir como "esfuerzo respiratorio intenso". Este niño había desarrollado un cuadro clínicamente grave, con apneas frecuentes y dificultad respiratoria extrema antes de los 2 años, edad a partir de la cual suelen comenzar a hipertrofiarse las adenoides. La mayoría de los niños con SAHS, debido a hipertrofia adenoidea, mejoran claramente tras la resección quirúrgica4, y la respuesta en este caso a la primera adenoidectomía fue la esperada, con remisión de los síntomas. Sin embargo, éstos reaparecieron precozmente debido a la persistencia de la obstrucción anatómica de la vía aérea, por un nuevo crecimiento del tejido adenoideo, sumado a la hipertrofia conjunta de las amígdalas. Si bien la recidiva de unas adenoides hipertróficas tras la adenoidectomía es muy poco frecuente con la técnica quirúrgica que se emplea actualmente, el fracaso de la segunda intervención otorrinolaringológica convierte este caso en un problema inusual, ya que la persistencia de la obstrucción anatómica de la VAS tras 2 adenoidectomías y una amigdalectomía correctamente realizadas es excepcional. Aunque el desarrollo del macizo maxilofacial no se completa hasta los 11 años5, este niño estaba desarrollando rasgos adenoideos marcados a su corta edad, lo que refleja la gravedad y la persistencia del cuadro obstructivo de la VAS que presentaba.
La prueba diagnóstica de elección en el SAHS de los niños es la polisomnografía. Aunque hay algunos aspectos metodológicos que no están resueltos aún y los criterios diagnósticos pueden ser diferentes6, en general se acepta que el SAHS en los niños se caracteriza por una obstrucción parcial de la VAS, que origina un patrón de hipoventilación persistente, más que el de apneas completas repetidas que caracterizan al SAHS de los adultos2,7. Además, en los niños se tienen en cuenta eventos respiratorios más cortos que en los adultos8, de modo que se consideran patológicos los episodios obstructivos de cualquier duración capaces de producir una desaturación y se acepta como anormal un valor del IAH igual o mayor de 37. Sin embargo, el registro polisomnográfico de este niño mostraba una intensidad de las alteraciones poco frecuente, con un número muy elevado de apneas completas e hipopneas, como las que definirían un SAHS grave en un adulto. El hecho de que no tolerara la ventilación por vía nasal y necesitara una mascarilla facial podría explicarse porque el cuadro obstructivo seguía debiéndose a una gran masa adenoidea, lo que también justificaría que polisomnográficamente la CPAP tuviera una eficacia parcial, ya que la liberación del calibre de la VAS con presión positiva sólo podía conseguirse de forma incompleta. La persistencia del IAH elevado tras las 3 intervenciones quirúrgicas podría deberse además de a los rasgos adenoideos desarrollados ya en este caso, que podrían condicionar una disminución del calibre de la VAS a la existencia de otros factores funcionales añadidos que pueden contribuir al cuadro obstructivo y que, de permanecer en el tiempo, pueden originar el desarrollo de un SAHS años más tarde, sobre todo a partir del desarrollo puberal de la adolescencia9.
Correspondencia: Dra. V. León Miranda.
Unidad de Sueño. Unidad Médico-Quirúrgica de Enfermedades Respiratorias.
Manuel Siurot, s/n. 41013 Sevilla. España.
Correo electrónico: virginia_leon@hotmail.com
Recibido: 18-4-2006; aceptado para su publicación: 27-6-2006.