Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) y el asma son procesos respiratorios de gran trascendencia en términos de salud por su elevada morbimortalidad y el importante consumo de recursos asistenciales y económicos que comportan1-4.
Con una prevalencia en España en torno al 9%, la EPOC es la enfermedad respiratoria de mayor impacto socioeconómico en nuestro medio y se prevé que su morbilidad se triplique en 10 años5,6. En el estudio de Miratvilles et al7 se comprueba que esta enfermedad es responsable del 10% de las consultas de atención primaria y del 35% de las consultas especializadas de neumología. En 2001 se produjeron 9.337 ingresos por EPOC en personas de 30 años o más en Madrid, lo que representa el 2,2% del total de ingresos en este grupo poblacional8. En términos monetarios, se estima que el tratamiento farmacológico de la EPOC oscila entre el 23 y el 42% de los costes directos atribuibles a este proceso9,10, con un coste sanitario y social equivalente al 2% del presupuesto de la sanidad pública española o al 0,25% del producto interior bruto11.
La prevalencia del asma en la Comunidad de Madrid para la población adulta entre 18 y 44 años en 2001 fue del 4,8%8. En población pediátrica la cifra es mayor y oscila entre el 5 y el 11% en niños de 7 a 14 años12,13. En términos económicos, esta enfermedad consume entre el 1 y el 2% del total de los recursos destinados a la salud pública14. Se considera que un 50% del coste total de la enfermedad está ocasionado por los costes directos (fármacos, salarios del personal médico y visitas a los servicios sanitarios), y el tratamiento farmacológico, según Serra-Batlles et al15, puede llegar a representar hasta el 45% de los costes directos del asma.
El presente estudio tiene como objetivos fundamentales los siguientes: a) describir la evolución del consumo de medicamentos financiados por el Sistema Nacional de Salud para la EPOC y el asma en la Comunidad de Madrid a lo largo de 7 años (desde 1996 a 2002); b) describir la variación en el patrón de utilización de los subgrupos terapéuticos y principios activos incluidos en el grupo R03 ("Medicamentos para enfermedades obstructivas de las vías aéreas"), y c) analizar el impacto de la comercialización de nuevos fármacos.
Pacientes y métodos
Se trata de un estudio descriptivo en el que se han analizado los medicamentos prescritos que, facturados con cargo al Sistema Nacional de Salud, se dispensaron en las oficinas de farmacia de la Comunidad de Madrid durante el período 1996-2002. Corresponden a las prescripciones realizadas en receta médica oficial del Sistema Nacional de Salud por facultativos de atención primaria, tanto médicos de familia como pediatras. No se incluyen el consumo de medicamentos prescritos por facultativos de atención especializada, el consumo generado por la prescripción en recetas privadas ni el consumo de medicamentos sin receta.
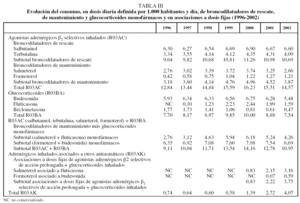
Se evaluaron todos los medicamentos clasificados dentro del subgrupo terapéutico farmacológico R03 ("Medicamentos para enfermedades obstructivas de las vías aéreas") de la Anatomical Therapeutic Chemical Classification16 (tabla I). También se incluyeron mepiramina y ketotifeno por tener indicación aprobada en España como antiasmáticos.
La información sobre consumo fue facilitada por el extinto Instituto Madrileño de la Salud, agregada por código nacional de especialidades farmacéuticas, desglosada por áreas sanitarias de la Comunidad de Madrid y expresada en número de envases.
Los datos se expresaron en dosis diaria definida (DDD) por 1.000 habitantes y día (DHD). Este parámetro permite comparar los consumos expresados en dosis medias diarias de mantenimiento de cada principio activo en su principal indicación y para cada vía de administración, en diferentes ámbitos geográficos y temporales. Para el cálculo del número de DDD por envase se utilizó la base de datos Nomenclátor del Ministerio de Sanidad y Consumo a fecha de diciembre de 2004. Los valores no establecidos en el Nomenclátor se fijaron de acuerdo con las pautas recomendadas en la bibliografía. La conversión se realiza mediante la fórmula siguiente:
N.° de DHD = (n.° de envases dispensados × n.° de formas farmacéuticas por envase × n.° de mg por forma × 1.000 habitantes)/(DDD × n.° de habitantes × 365 días)
El número de habitantes que se utilizó fue el recogido en "Población Farmacia" de los contratos de gestión17 anuales de cada área sanitaria, que se corresponde con el número de tarjetas sanitarias individuales (TSI) con derecho a prestación farmacéutica.
Resultados
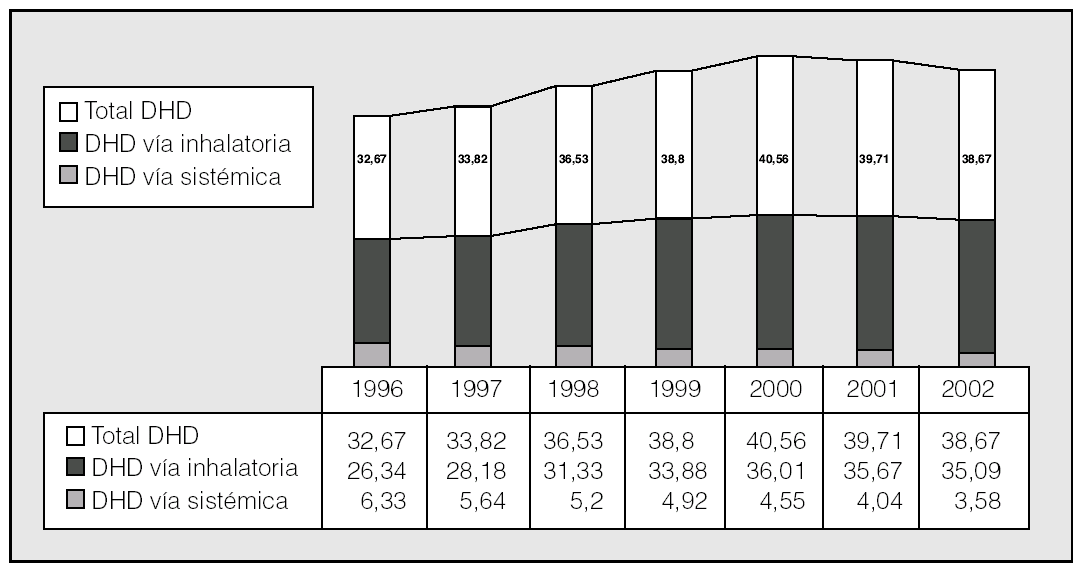
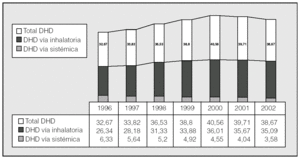
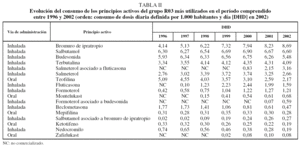
Durante el período de estudio el uso de medicamentos para la EPOC y el asma pasó de 32,67 DHD en 1996 a 38,67 DHD en 2002, lo que supone un crecimiento del 18,48%. Esta variación del consumo no fue uniforme a lo largo de los 7 años del estudio: entre 1996 y 2000 aumentó año tras año la utilización de medicamentos del grupo R03, con un incremento acumulado del 24% de DHD, alcanzando el valor máximo en el año 2000 (40,57 DHD). Sin embargo, esta tendencia se invirtió entre 2001 y 2002, cuando disminuyó el número de DHD (fig. 1).
Fig. 1. Evolución del consumo de medicamentos del grupo R03, expresado en dosis diaria definida por 1.000 habitantes y día (DHD), entre 1996 y 2002.
El patrón observado en el grupo R03 es reflejo de lo que sucede, principalmente, con la utilización de los fármacos administrados por vía inhalada. En relación con esta vía, el número de DHD mantuvo una tendencia creciente, con un aumento de su uso desde 26,3 DHD en 1996 (el 80,57% del total de las DHD) hasta 35,09 DHD en 2002 (el 91% del total de las DHD), lo que supone un aumento de 10,18 DHD (fig. 1). Hay que puntualizar que esta tendencia creciente de utilización de la vía inhalada se produjo sólo entre los años 1996 y 2000, cuando se alcanzó el valor máximo (36,01 DHD), para posteriormente descender un 2,55% hasta 2002. Sin embargo, la utilización de los fármacos administrados por vía oral mostró una tendencia decreciente año tras año entre 1996 y 2002, pasando desde 6,32 DHD en 1996 a 3,58 DHD en 2002, lo que supone una disminución de 2,74 DHD.
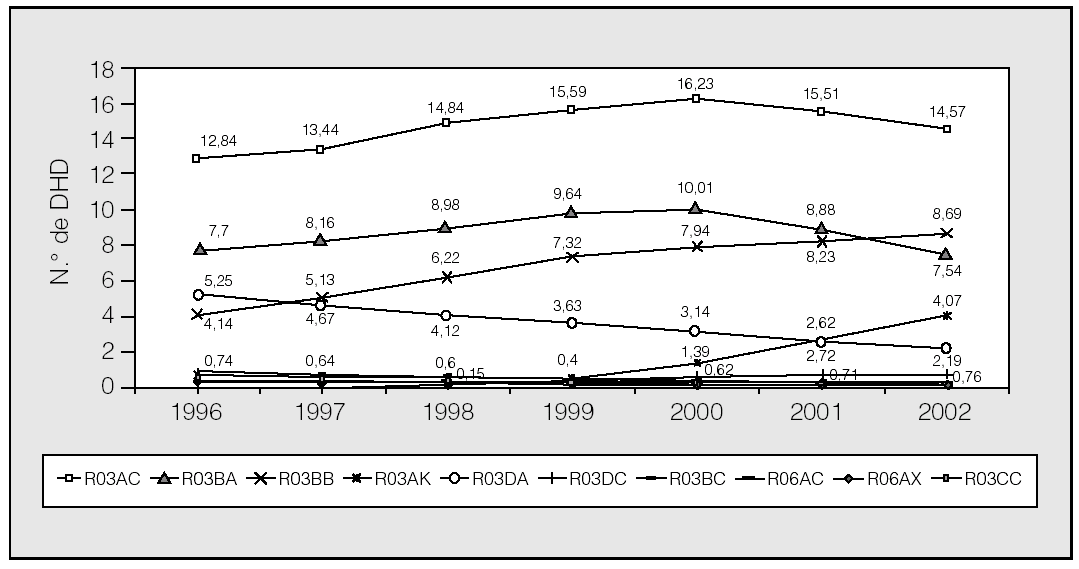
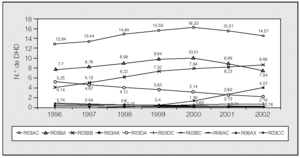
De los subgrupos terapéuticos más consumidos (fig. 2), las variaciones más destacables se centraron en el incremento de los pacientes tratados con anticolinérgicos (R03BB) y adrenérgicos inhalados asociados a otros antiasmásticos (R03AK), así como la disminución del consumo de xantinas (R03DA).
Fig. 2. Evolución del consumo de los subgrupos de medicamentos para la EPOC y el asma, expresado en dosis diaria definida por 1.000 habitantes y día (DHD), entre 1996 y 2002. R03AC: agonistas adrenérgicosβ2 selectivos (inhalados); R03AK: adrenérgicos inhalados asociados a otros antiasmáticos; R03BA: glucocorticoides; R03BB: anticolinérgicos; R03BC: antialérgicos, excluidos corticoides; R03CB: agonistas adrenérgicos β2 selectivos sistémicos; R03DA: xantinas (antiasmáticos sistémicos); R03DC: antagonistas receptores de leucotrienos; R06AC: etileno-diaminas sustituidas (antihistamínicos); R06AX: otros antihistamínicos de uso sistémico.
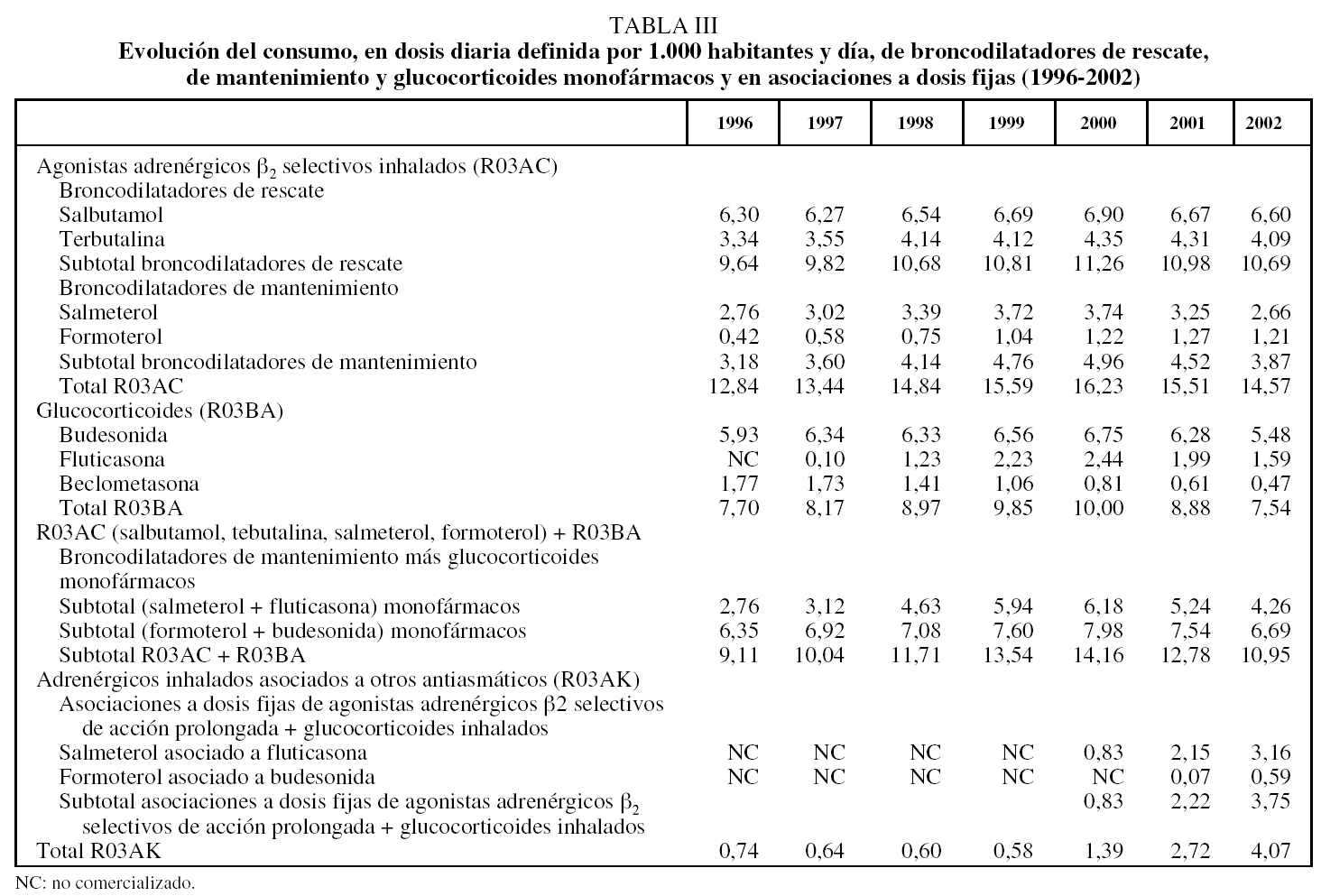
En relación con los anticolinérgicos (R03BB), su consumo se duplicó desde 4,14 DHD en 1996 hasta 8,69 DHD en 2002, mostrando una tendencia creciente en los 7 años de estudio. También se incrementó de forma notable el número de pacientes tratados diariamente con adrenérgicos selectivos inhalados asociados a otros antiasmásticos (R03AK), que pasó de 0,74 DHD en 1996 a 4,07 DHD en 2002, destacando como punto de inflexión ascendente el año 1999. Sin embargo, la utilización de xantinas disminuyó continuamente a lo largo del estudio, desde 5,25 DHD en 1996 hasta 2,19 DHD en el año 2002.
Mención especial merece la utilización de los fármacos incluidos en los subgrupos terapéuticos de agonistas adrenérgicos β2 inhalados (R03AC) y glucocorticoides (R03BA), ambos en monoterapia, porque mantuvieron una tendencia creciente de consumo hasta 2000, para disminuir en los años siguientes.
Los antagonistas de receptores de leucotrienos (R03DC), introducidos en el mercado español en 1998, fueron ganando cuota de mercado año tras año: en 2002 los utilizaban 0,76 pacientes de cada 1.000 tratados con algún medicamento para el asma y la EPOC.
El consumo de los fármacos incluidos en subgrupo R03BC, nedocromilo y ácido cromoglícico, así como ketotifeno (R06AX), mostró una tendencia decreciente a lo largo del estudio.
Como consecuencia de lo antes expuesto, se produjeron cambios en el perfil de prescripción entre 1996 y 2002. Entre ellos destaca que los anticolinérgicos pasaron de ocupar el cuarto puesto en 1996 al segundo en 2002; las asociaciones de agonistas β2 con otros antiasmáticos pasaron del quinto al cuarto puesto, y las xantinas, del tercero al quinto (fig. 2).
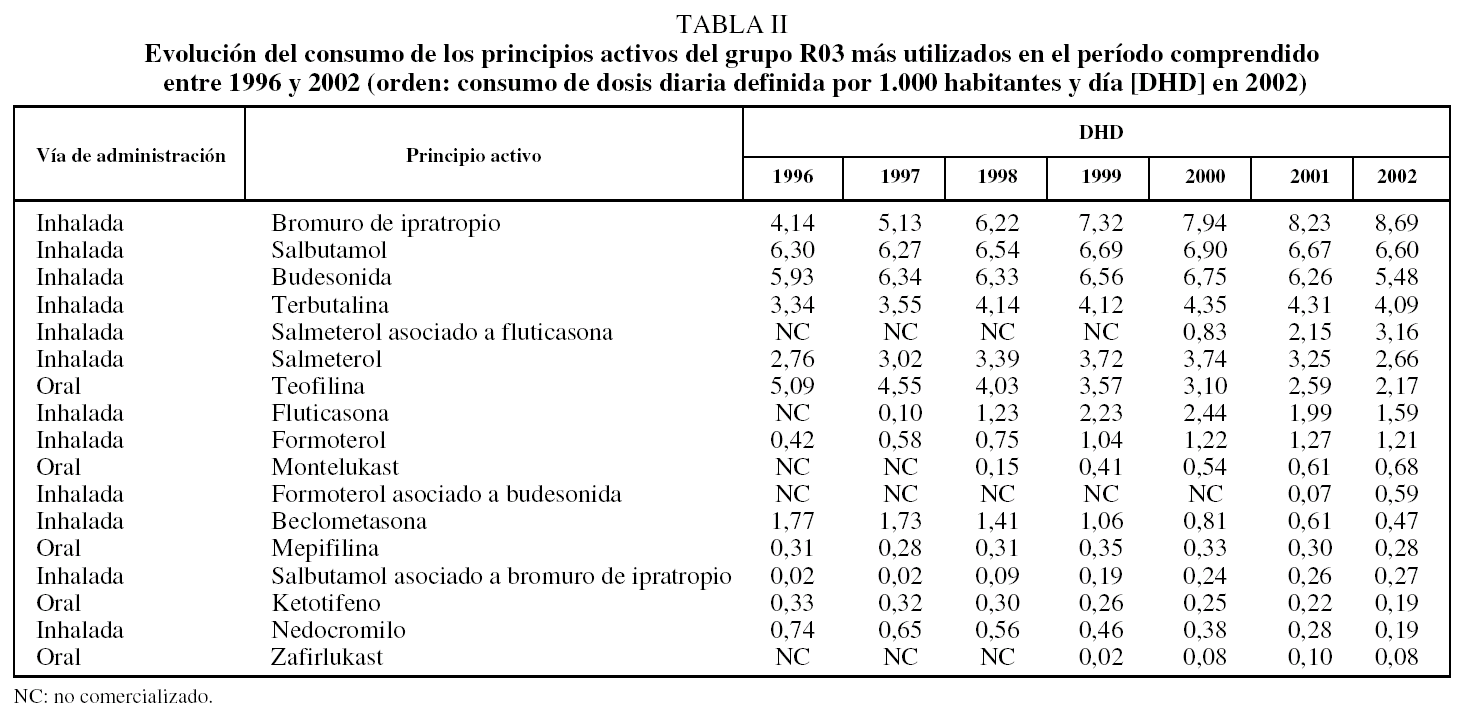
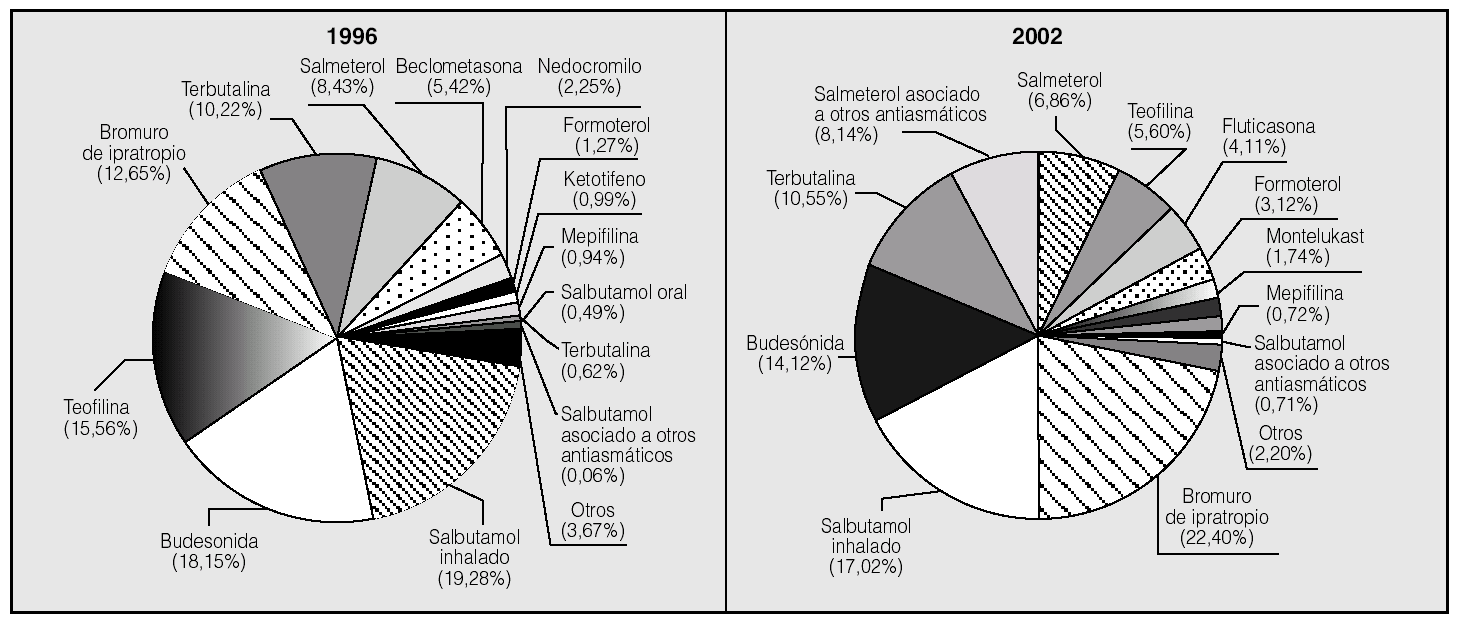
Al analizar los datos de consumo por principios activos, se aprecia que los 5 que más incrementaron su consumo entre 1996 y 2002 fueron bromuro de ipratropio (4,55 DHD), salmeterol más fluticasona (2,33 DHD), fluticasona (1,49 DHD), formoterol (0,79 DHD) y terbutalina (0,75 DHD). Por el contrario, los principios activos cuyo consumo disminuyó más fueron teofilina (-2,92 DHD), beclometasona (-1,30 DHD), nedocromilo (-0,55 DHD) y budesonida (-0,45 DHD) (tabla II).
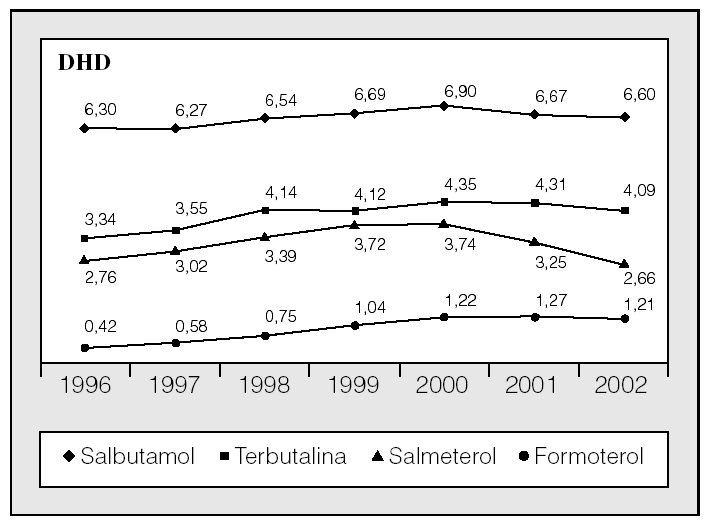
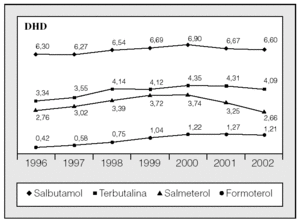
En el caso concreto de los principios activos del subgrupo de agonistas adrenérgicos β2 selectivos por vía inhalada (R03AC), que incluye los principios activos de acción corta utilizados habitualmente como medicación de rescate (salbutamol y terbutalina) y los de acción larga o medicación de mantenimiento (salmeterol y fomoterol), la disminución del número de DHD a partir de 2000 se debió fundamentalmente a la caída en el consumo de salmeterol (fig. 3).
Fig. 3. Evolución del consumo de los principios activos incluidos en el subgrupo "agonistas adrenérgicosβ2 selectivos inhalados" (R03AC), expresado en dosis diaria definida por 1.000 habitantes y día (DHD), entre 1996 y 2002.
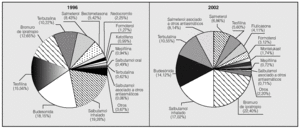
El perfil de principios activos difirió notablemente entre 1996 y 2002. Los más utilizados en 2002 fueron el bromuro de ipratropio, el salbutamol inhalado, la budesonida, la terbutalina y el salmeterol más fluticasona (fig. 4).
Fig. 4. Perfil de prescripción de los principios activos más utilizados en la EPOC y el asma, expresado en porcentaje de dosis diarias definidas por 1.000 habitantes y día, entre 1996 y 2002.
Entre 1996 y 2002 se comercializaron 5 novedades en el grupo terapéutico R03, de las que 3 corresponden a nuevos principios activos --fluticasona (1997), montelukast (1998) y zafirlukast (1999)-- y 2 a asociaciones de medicamentos ya existentes --salmeterol más fluticasona (2000) y formoterol más budesonida (2001)--. Estas novedades terapéuticas supusieron en 2002 el 15,76% del total de las DHD consumidas.
Las asociaciones de salmeterol más fluticasona y formoterol más budesonida aumentaron su consumo en un 356,6% desde su comercialización y supusieron el 91,9% del total del consumo del subgrupo R03AK en el año 2002. Fluticasona también tuvo un gran impacto en el subgrupo de glucocorticoides (R03BA), ya que entre 1997 y 2000 su consumo creció hasta un 2.340,0%; en ese momento su participación en el total del subgrupo de los glucocorticoides llegaba a ser del 24,4%, pero a partir de 2000 disminuyó su consumo, al igual que el resto del subgrupo, hasta alcanzar en 2002 la cuota del 21,1% del total de los glucocorticoides prescritos (tabla III). El incremento del consumo de montelukast fue de un 353,3% en 4 años de comercialización, del zafirlukast de un 300,0% en 3 años. Montelukast fue el principio activo más utilizado del subgrupo de antagonistas de los receptores de los leucotrienos, constituyendo el 89,5% del total del consumo del subgrupo en 2002.
Discusión
En la Comunidad de Madrid la utilización de medicamentos para la EPOC y el asma ha experimentado un importante incremento entre 1996 y 2002, con un consumo en 2002 de 38,67 DHD. Este dato es inferior al publicado por García del Pozo et al18, que lo cifraron en 43,7 DHD en 1998 para el conjunto de España.
El número de pacientes que reciben diariamente tratamiento farmacológico para el asma o la EPOC se incrementó un 18,28% entre 1996 y 2002. Este aumento del consumo de medicamentos para enfermedades obstructivas de las vías aéreas podría explicarse por un aumento de la prevalencia de ambas enfermedades1-4. Aunque se han publicado numerosos estudios internacionales que muestran un aumento de la prevalencia de la EPOC y el asma, no se dispone de información directa sobre la evolución de las tasas de prevalencia en adultos en España que permitan realizar un análisis conjunto.
Este aumento del consumo también podría deberse a que se esté tratando a los pacientes con EPOC en fases más tempranas de la enfermedad. En 1999 el estudio IBERPOC demostró que sólo el 78,2% de los pacientes con EPOC tenía un diagnóstico previo de su enfermedad y que por ello sólo el 49,3% de los pacientes con EPOC grave, el 11,8% con EPOC moderada y el 10% de los pacientes con EPOC leve recibían algún tipo de tratamiento5,6.
Es destacable el incremento que experimenta la utilización de la vía inhalada como vía de elección para la administración de fármacos en la EPOC y el asma. Este hecho denota una adecuación de la prescripción a las recomendaciones recogidas en todas las guías y documentos de consenso, tanto nacionales como internacionales, sobre la efectividad de la vía inhalada en ambas enfermedades2-4,19-22, siendo la vía de elección para su manejo.
En el período analizado se modifica de forma sustancial el patrón de consumo de medicamentos debido, fundamentalmente, a la comercialización de nuevos fármacos. Los broncodilatadores agonistas adrenérgicos β2 como monofármacos (tanto los de acción corta o medicamentos de rescate como los de acción larga o de mantenimiento) y los glucocorticoides inhalados monofármacos se mantienen como los subgrupos terapéuticos más utilizados hasta el año 2000, momento en que se produce un punto de inflexión coincidiendo con la comercialización de la combinación salmeterol más fluticasona, algo que se comentará más adelante. Entre 2001 y 2002 cae la utilización de todos los principios activos comercializados como monofármacos, tanto los agonistas adrenérgicos β2 de vida media corta (broncodilatadores de rescate) como los de vida media larga (broncodilatadores de mantenimiento) y los glucocorticoides.
Era de esperar que la comercialización de asociaciones a dosis fijas de agonistas adrenérgicos β2 de acción larga junto con glucocorticodes (salmeterol más fluticasona y formoterol más budesonida) desplazara, en cierta medida, el consumo de estos mismos principios activos comercializados como monofármacos, y así se aprecia en este trabajo. Esta situación ya se había constatado en otros países23,24. Estos nuevos dispositivos de asociaciones a dosis fijas pueden resultar más cómodos para el paciente, al poder sustituir 2 envases por uno, circunstancia que favorece su portabilidad; sin embargo, no son más efectivos ni seguros que sus componentes por separado, y no hay evidencia que indique que tales dispositivos mejoren el cumplimiento terapéutico25.
Otro resultado destacable de este estudio es que a partir de 2001 disminuye el número de pacientes tratados con agonistas β2 de acción corta o medicación de rescate. Esto podría significar que la utilización de dispositivos con asociaciones fijas permite un mejor control de los pacientes, que se traduce en una menor necesidad de medicación de rescate. Esta situación debe tomarse con cautela, ya que la evidencia disponible hasta la fecha no es concluyente e indica que no hay datos suficientes para asegurar que los pacientes tratados con estos nuevos dispositivos de asociaciones a dosis fijas presenten mejores resultados en salud que los tratados con monofármacos26-28.
El número de pacientes tratados con bromuro de ipratropio, único anticolinérgico comercializado en España hasta 2002, se duplica: de 4,14 pacientes de cada 1.000 en el año 1996 a casi 9 en el año 2002. Estos datos concuerdan con los publicados en otros estudios29, que confirman que el bromuro de ipratropio es el fármaco más utilizado en pacientes con EPOC estable. Teniendo en cuenta que la prevalencia de la EPOC está directamente ligada al tabaquismo y que en la Comunidad de Madrid el 34,6%30 de las personas de entre 18 y 64 años fuma diariamente, es de prever que la tendencia de consumo de anticolinérgicos para los próximos años muestre unos crecimientos similares e incluso superiores a los detectados en este estudio. Por otro lado, dado que los anticolinérgicos se utilizan casi exclusivamente en la EPOC, el consumo expresado en DHD podría emplearse como indicador indirecto para medir la magnitud de este problema de salud y aportar una idea del aumento de la prevalencia de esta enfermedad.
La continua disminución del consumo de xantinas (teofilina y aminofilina) parece lógica y deseable, dados los problemas de interacciones y efectos adversos asociados con su administración, aunque sean fármacos de eficacia ampliamente demostrada.
En el perfil de 2002 ya no aparecen asociaciones a dosis fijas de medicamentos de eficacia dudosa (p. ej., las asociaciones de metilxantinas con corticoides y agonistas adrenérgicos no selectivos), como consecuencia de la entrada en vigor del Real Decreto de financiación selectiva de 1998. Con esta intervención administrativa se eliminaron de la prescripción fármacos sin utilidad terapéutica y, como consecuencia, mejoró la calidad de la prescripción farmacológica en estas enfermedades obstructivas de las vías aéreas.
En cuanto al impacto de las novedades terapéuticas, fluticasona, comercializada en 1997, tuvo un gran impacto en el tratamiento del asma, a pesar de no presentar beneficios clínicamente relevantes31. Desde su introducción y hasta el año 2000 ganó progresivamente cuota de mercado, aunque no llega a desplazar en ningún momento a budesonida como corticoide inhalado de elección. Su consumo como monofármaco sólo se vio frenado tras la introducción de la asociación de este mismo corticoide junto con salmeterol, que desplazó parte de su consumo.
La asociación a dosis fijas de agonistas β2 con glucocorticoides (fluticasona más salmeterol) experimenta, nada más comercializarse, un fuerte incremento en su utilización y desplaza parte del consumo de ambos principios activos como monofármacos.
Otras novedades comercializadas en España entre 1998 y 1999 son los antagonistas de los receptores de los leucotrienos, con indicación limitada al tratamiento del asma32,33. Estos fármacos han mostrado un consumo relativamente bajo, pero mayor de lo que cabría esperar teniendo en cuenta que su efectividad en el tratamiento del asma es muy limitada. De hecho, en 2002 llegan a ser el sexto subgrupo terapéutico más utilizado, desplazando de esta posición a las cromonas (ácido cromoglícico y nedocromilo).
Para interpretar adecuadamente los datos de este estudio, es necesario tener en cuenta algunas limitaciones. La más importante es que la fuente de información de consumo de medicamentos que se utilizó no contempla los consumos generados por entidades gestoras diferentes del Sistema Nacional de Salud, como MUFACE, ISFAS, etc., ni el realizado mediante receta médica privada o por automedicación. Por tanto, los datos que presentamos pueden infraestimar el uso real de los medicamentos para el asma y la EPOC en Madrid.
Por otro lado, en este estudio los datos de consumo se han expresado en DDD/1.000 habitantes/día, siguiendo las recomendaciones de la Organización Mundial de la Salud y utilizando el Nomenclátor del Ministerio de Sanidad como base de datos. Debe tenerse en cuenta, por tanto, que la DDD no tiene por qué coincidir con la dosis utilizada por la población, aunque es una buena aproximación a la prevalencia de uso de estos medicamentos en población general cualquier día del año.
Para el cálculo de la DHD se ha utilizado como población la contabilizada en las bases de datos de TSI. Estos datos de población pueden excluir a personas que, siendo atendidas, no tengan emitida una TSI por ningún centro de salud de la Comunidad de Madrid. Así, hemos comprobado que según los datos poblacionales publicados por el Instituto Nacional de Estadística34, en el epígrafe "Series de población desde 1996", la población de carácter oficial que figura para la Comunidad de Madrid desde 1996 hasta 2002 es un 8,71% mayor que la contemplada en ese período por TSI. Aunque no toda la población tiene derecho a prestación farmacéutica, los datos de consumo expresados en DHD pueden sobrestimar el uso real de los medicamentos para asma y EPOC en Madrid.
En conclusión, el consumo de medicamentos para la EPOC y el asma ha mostrado un notable crecimiento entre 1996 y 2002, y se han detectado cambios en las pautas de tratamiento. Se observan signos de mayor racionalidad en el uso de medicamentos, por el aumento del consumo de medicamentos vía inhalada y la desaparición de las pautas de prescripción de dudosa eficacia o menor seguridad. Por otro lado, se han incorporado a gran velocidad nuevas opciones terapéuticas que han tenido un importante impacto en el manejo de ambas enfermedades, ya que han conseguido desplazar a otros fármacos de eficacia probada, aunque hasta la fecha no se haya demostrado cuáles son sus resultados en salud y si éstos tienen relevancia clínica.
Correspondencia: Dra. C. Rodríguez Escolar.
Servicio de Farmacia. Gerencia de Atención Primaria Área 5.
Melchor Fernández Almagro, 1. 28029 Madrid. España.
Correo electrónico: crodrigueze.gapm05@salud.madrid.org
Recibido: 11-1-2006; aceptado para su publicación: 4-4-2006.