Introducción
El tratamiento de elección para los pacientes con síndrome de apneas obstructivas durante el sueño (SAOS) es la presión positiva continua de la vía aérea (CPAP)1. Esta forma de tratamiento disminuye la mortalidad en los pacientes con SAOS hasta la observada en la población general2 y mejora la calidad de vida3. Sin embargo, el principal problema que plantea es el escaso cumplimiento que se tiene a largo plazo. Las cifras de cumplimiento comunicadas por diferentes grupos oscilan entre el 40 y el 90%4-6, en parte debido a la variación en los criterios de cumplimiento utilizados.
Se ha discutido la disponibilidad incompleta de los servicios asistenciales de salud para los pacientes con SAOS, aun en países desarrollados7 o con seguridad social8. Estas restricciones al acceso se deben, en buena medida, a la escasez tanto de clínicas de sueño como de especialistas en medicina del sueño y, en general, a la elevada tecnología y alto coste que el estudio y el tratamiento de los trastornos del sueño requieren.
En México, alrededor del 45% de la población no cuenta con seguridad social9, por lo que muchos pacientes buscan atención médica en hospitales públicos en los que no es posible proporcionarles gratuitamente el dispositivo de CPAP cuando se ha diagnosticado SAOS. Los pacientes deben entonces comprar su equipo o bien buscar alguna donación en instituciones de beneficencia. Un estudio realizado en México demostró que el coste de atención por paciente con SAOS es de alrededor 1.300 dólares USA; dicho coste incluye la realización del diagnóstico a través de polisomnografía y la compra del equipo de CPAP10. Esta circunstancia podría hacer que los pacientes no consiguieran el equipo de CPAP y, por lo tanto, no obtuvieran los beneficios del tratamiento. Esta limitación económica para la compra del equipo de CPAP se sumaría a la falta de cumplimiento, y ambas situaciones podrían llevar a que pocos pacientes recibieran el eficaz tratamiento disponible. Es importante hacer notar que en México aun los pacientes con seguridad social tienen un acceso limitado a los métodos diagnósticos y terapéuticos para las apneas durante el sueño, por lo que algunos buscan atención en hospitales públicos, donde deben pagar de su bolsillo las cuotas generadas para su atención. Hasta el momento la mayoría de las compañías privadas de seguros no costea el tratamiento con CPAP.
El objetivo de este estudio ha sido describir la proporción de pacientes con SAOS que llevan un tratamiento adecuado, es decir, que adquieren el equipo de CPAP y cumplen con el tratamiento. Además, se identifican los factores que predicen el cumplimiento a largo plazo y la presión terapéutica de CPAP.
Pacientes y métodos
Se analizaron los datos de los pacientes con diagnóstico de SAOS con prescripción de CPAP nasal en la Clínica de Sueño del Instituto Nacional de Enfermedades Respiratorias de la Ciudad de México, un centro de referencia para pacientes con enfermedades respiratorias, que se dedica primordialmente a la atención de personas sin seguridad social que residen en la Ciudad de México y regiones aledañas. En la mayoría de los pacientes incluidos (n = 270; 88,8%) el diagnóstico se estableció por polisomnografía estándar nocturna (Grass-Telefactor, Astro Med Inc., West Warwick RI, EE.UU.), y en 34 pacientes (11,2%) a través de un seguimiento cardiorrespiratorio portátil no supervisado, que incluyó saturación arterial de oxígeno (SaO2), frecuencia cardíaca, micrófono, posición corporal y flujo aéreo nasal (Remmers Sleep Recorder, Sagatech, Calgary, Alberta, Canadá). Se consideró el diagnóstico cuando el índice de apneas-hipopneas era mayor de 5, o cuando el índice de desaturaciones iguales o mayores del 4% (medidas por el monitor) era de 15 o más eventos por hora de registro. En estudios previos se ha mostrado el alto rendimiento diagnóstico del monitor portátil utilizado en este estudio al compararlo contra los resultados polisomnográficos11. La variable índice respiratorio (IR) hace referencia al índice de apneas-hipopneas o al índice de desaturaciones según el tipo de estudio que se realizara al paciente.
La titulación de la presión de CPAP fue realizada durante la polisomnografía por técnicos experimentados (Maestro Clinical Remote, Respironics Inc. Murrysville, Pennsylvania, USA). En términos generales, la presión terapéutica se definió cuando se eliminaron las apneas, las hipopneas y los ronquidos, y se alcanzaron los mejores valores de oxigenación en la mayoría de las etapas de sueño y en cualquier posición corporal. En los pacientes en quienes el diagnóstico se estableció por seguimiento no supervisado, la presión terapéutica se determinó por medio de un equipo automático de CPAP (Autoset, Spirit, ResMed Ltd., Bella Vista, New South Wales, Australia); para ello se utilizó la presión que representó el percentil 95 del registro grabado en la memoria del equipo. En todos los pacientes se ajustó la mascarilla para la comodidad y para evitar fugas.
Todos los pacientes a quienes se prescribió CPAP recibieron, antes de iniciar su tratamiento, una explicación e instrucción personalizada sobre el funcionamiento general del equipo, la limpieza del circuito e interfase, y colocación y ajuste de la mascarilla.
Se consideró que el cumplimiento era adecuado cuando el dispositivo se usaba cuando menos durante 4 h por la noche y al menos 5 noches por semana12. Esta información se obtuvo subjetivamente a través de cuestionario.
Para determinar el tiempo de cumplimiento del tratamiento se consideró tiempo cero el momento en que se entregó la receta con la prescripción de CPAP y no la fecha de inicio del tratamiento, con el fin de tener resultados más realistas sobre el acceso al tratamiento. Uno de los factores que afectan el uso de la CPAP es no adquirir el dispositivo, en muchos casos por lo oneroso del gasto que representa.
El seguimiento de los pacientes se realizó por medio de las consultas médicas en la clínica de sueño. Se estableció contacto telefónico con aquellos que no habían acudido a consulta en 4 meses para conocer su estado vital y si continuaban usando la CPAP, así como los motivos para dejar el tratamiento y las fechas en caso de que lo hubieran interrumpido.
De acuerdo con la American Academy of Sleep Medicine13, se consideró que el SAOS era grave cuando el IR era mayor de 30 y la puntuación en la escala de somnolencia diurna de Epworth era superior a 10. Además, se realizó el análisis con otro punto de corte, considerando gravedad cuando el IR era de 50 y la puntuación en la escala de Epworth mayor de 10.
Análisis estadístico
Los datos se describen con medidas de tendencia central y dispersión según el tipo de variable. Para la comparación entre grupos se utilizaron la prueba de la t de Student para variables numéricas continuas con distribución simétrica, la de la U de Mann-Whitney para las distribuciones no simétricas o la fórmula para diferencia de proporciones. Con objeto de evaluar el cumplimiento terapéutico se realizó un análisis de permanencia en el tratamiento por el método de Kaplan-Meier. El análisis de los factores asociados al cumplimiento se efectuó con la regresión de Cox. Las covariables incluidas en estos modelos fueron: presión de CPAP, circunferencia del cuello, puntuación en la escala de Epworth, edad, contar con algún sistema de seguridad social, IR, escolaridad, sexo, índice de masa corporal (IMC) y la SaO2 promedio durante la noche del estudio. Estas mismas variables se usaron para determinar los predictores de adquisición del dispositivo de CPAP en un modelo de regresión logística múltiple.
Finalmente, para conocer los predictores de la presión terapéutica de CPAP se realizó una regresión lineal múltiple usando como variables independientes las siguientes: circunferencia de cuello, puntuación en la escala de somnolencia diurna de Epworth, edad, IMC y la presencia de obesidad (IMC > 30 kg/m²). Este análisis se realizó de manera independiente para varones y mujeres.
Para los análisis se utilizó el paquete estadístico Stata (Stata versión 9.0; StataCorp; College Station, TX, EE.UU.). Se consideró significación estadística con valores de p < 0,05.
Resultados
Se incluyó a un total de 304 pacientes (206 varones) con diagnóstico de SAOS que acudieron a consulta entre septiembre de 2001 y julio de 2004 y que se consideraron candidatos a tratamiento con CPAP, ya fuera por la presencia de somnolencia (Epworth > 10 puntos) o por alto riesgo cardiovascular. En la tabla I se muestran las características de la población estudiada según si adquirieron o no el dispositivo de CPAP. En general, los pacientes que lo adquirieron tuvieron un IR mayor y una SaO2 promedio durante el sueño menor que los que no lo hicieron. Cuando se realizó la regresión logística considerando variable dependiente la adquisición del equipo, las variables que resultaron significativamente asociadas fueron el IR (odds ratio de 1,01; intervalo de confianza del 95%, 1,005-1,020) y tener seguridad social (odds ratio de 1,71; intervalo de confianza del 95%, 1,04-2,83). No hubo diferencias en el cumplimiento terapéutico entre quienes adquirieron el dispositivo de manera gratuita y quienes tuvieron que pagarlo de su bolsillo (p = 0,49).
De los 304 pacientes a los que se prescribió CPAP, 169 (55%) lo adquirieron, ya fuera de manera gratuita o comprado por ellos mismos. Dado el sesgo a la derecha de la distribución, se calculó la mediana del tiempo de espera para poder conseguir el equipo de CPAP, que fue de 1,5 meses (intervalo intercuartílico de 0,7 a 4 meses).
Del grupo de pacientes que no adquirieron el equipo (n = 135), 47 (34,8%) presentaban SAOS grave (IR > 30 y Epworth > 10 puntos). Se identificó también un grupo de 28 pacientes, de un total de 65 (43%), que, a pesar de contar con seguridad social, tuvieron que comprar el equipo. De los equipos adquiridos, en 32 casos (20,13%) lo proporcionó el Instituto Mexicano del Seguro Social; en 94 (59,12%) lo compró el paciente o su familia; en 3 (1,89%) lo proporcionó el Instituto de Seguridad Social al Servicio de los Trabajadores del Estado; en un caso (0,63%) lo facilitó el programa social Desarrollo Integral de la Familia; en 8 (5,03%) lo proporcionó la beneficencia pública, y 21 pacientes (13,21%) lo adquirieron en renta.
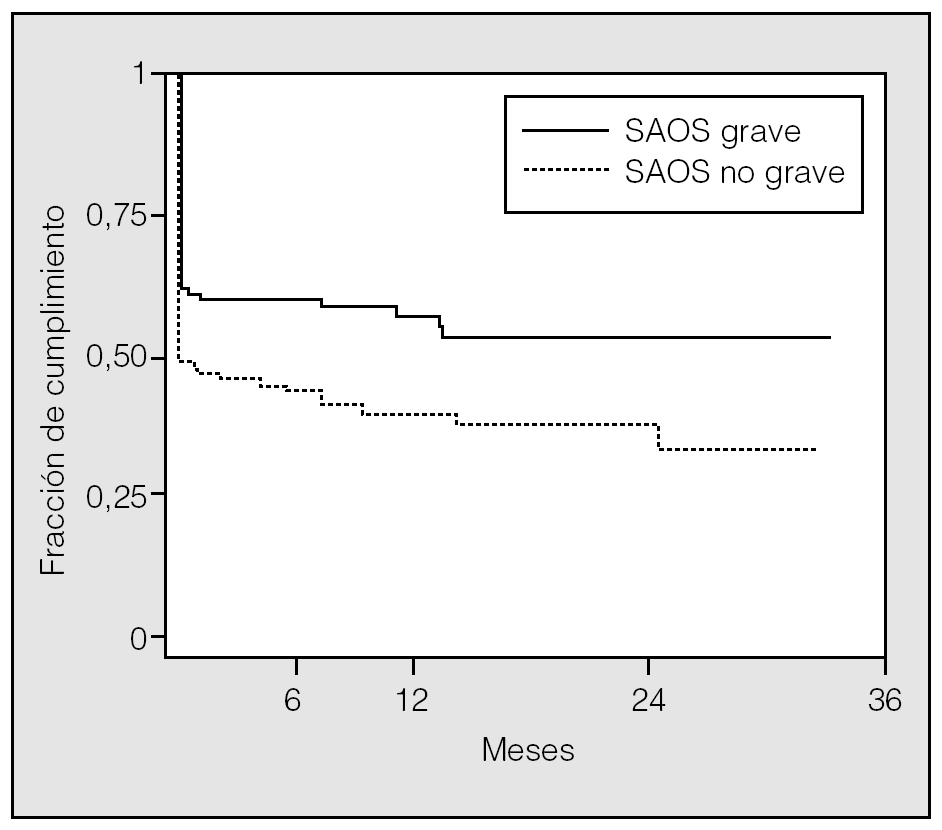
En la figura 1, donde se representa en un gráfico, de acuerdo con la gravedad de la enfermedad, el uso del equipo de CPAP en función del tiempo (método de Kaplan-Meier) a partir de la prescripción del tratamiento, se observa una caída inicial brusca en ambos grupos, que representa a los pacientes que no iniciaron tratamiento. Después de esta caída se observa que se mantiene un cumplimiento aceptable a lo largo del seguimiento, que fue de 34 meses. Además, al incrementar a 50 el punto de corte del IR para considerar grave el SAOS, la curva de cumplimiento se superpone a la generada para un punto de corte de IR de 30. Del grupo total de pacientes, el 51% seguía utilizando su equipo a los 6 meses de la prescripción, el 47% a los 12 meses, el 45% a los 24 meses y el 43% a los 34 meses. De los pacientes que mantenían el uso del equipo, hubo 14 varones (14,4%) y 11 mujeres (25,5%) (p < 0,01) que lo utilizaban menos de 4 h por noche y menos de 5 noches por semana. Se identificó el IR como el único factor asociado estadísticamente al cumplimiento del tratamiento; sin embargo, esta asociación explicó solamente el 0,9% de la variabilidad en el cumplimiento.
Fig. 1. Se muestra el cumplimiento del tratamiento con presión positiva continua de la vía aérea (CPAP) en 304 pacientes con síndrome de apneas obstructivas durante el sueño (SAOS), estratificados por gravedad de la enfermedad. En el eje vertical se muestra la fracción de los pacientes que continúan usando la CPAP en función del tiempo (eje horizontal). La caída inicial abrupta es debida a los pacientes que no iniciaron tratamiento. Se consideró graves a los pacientes con índice respiratorio mayor de 30 y puntación superior a 10 en la escala de Epworth. Si se tiene en cuenta para el análisis sólo a los pacientes que adquirieron el equipo, las curvas mostradas son similares, pero desplazadas hacia arriba (parten de un valor de Y de 1,0 en lugar de 0,56).
Las variables que predijeron significativamente la presión terapéutica (tabla II) para la CPAP en un modelo de regresión lineal múltiple fueron el IMC en varones y mujeres, y en estas últimas, además, la puntuación en la escala de somnolencia diurna de Epworth. En la tabla II puede observarse también las ecuaciones que resultaron al incorporar el IR y la SaO2 promedio del estudio de sueño a los modelos multivariados.
Discusión
La CPAP se considera en la actualidad el tratamiento estándar en pacientes con SAOS moderado o grave1. Su uso ha demostrado mejorar la morbilidad, mortalidad y calidad de vida de los pacientes con SAOS, así como la somnolencia, que se asocia estrechamente con los accidentes de tráfico2,3,14. Sin embargo, entre los principales problemas que plantea este tratamiento se cuentan el escaso cumplimiento a largo plazo y el coste relativamente alto de los equipos6. En México el precio de un equipo de CPAP fijo oscila entre 350 y 1.000 dólares americanos (90-260 días de salario mínimo), por lo que resulta inasequible para una gran proporción de la población, ya que se suma al coste del estudio previo a la prescripción. Esta limitación económica para el acceso al dispositivo de CPAP representa una causa potencial por la que el paciente no cumple con el tratamiento.
Varios autores han demostrado que la CPAP disminuye los costes atribuibles a esta enfermedad15,16. Sin embargo, para el paciente la inversión inicial es onerosa, y en muchos casos resulta inasequible para el paciente y su familia. En este estudio observamos que el 45% de los pacientes con SAOS a quienes se prescribió CPAP no logró adquirir el equipo y, por lo tanto, no inició el tratamiento. Por ello el análisis del cumplimiento se realizó a partir de la prescripción de la CPAP y no del inicio de uso, ya que esto excluiría a una proporción significativa de pacientes que no comenzaron el tratamiento por no lograr adquirir el dispositivo. No siempre es clara la razón por la que los pacientes no adquieren sus equipos de CPAP, pero sin duda interviene el aspecto económico. En este estudio no se logró establecer una asociación entre el nivel socioeconómico o la escolaridad y la adquisición del equipo; sin embargo, aunque la clasificación socioeconómica institucional establ ece varias categorías, las 4 inferiores, a las que pertenecían casi todos los pacientes incluidos en este estudio, podrían considerarse de pobreza en la mayoría de los países. La variable que se asoció a la adquisición del equipo fue el hecho de tener seguridad social, lo que de manera indirecta indica que el coste del equipo es un obstáculo para que los pacientes lo adquieran. Otras variables asociadas a la adquisición del equipo fueron el IR y la SaO2, lo cual confirma lo comunicado en otros estudios: los pacientes con SAOS más grave tienen una motivación adicional para conseguir su equipo17. Llama la atención que los pacientes que adquirieron el dispositivo presentaran un SAOS más grave según el IR, pero no mostraron diferencias significativas en la puntuación de Epworth al compararlos con quienes no lo adquirieron. Es decir, la somnolencia no parece ser la causa o motivación por la que los pacientes hacen un esfuerzo adicional para conseguir el dispositivo. Sin duda, hay factores desconocidos que influyen de manera relevante en que el paciente adquiera su equipo. Esto se apoya en el hecho de que el coeficiente de determinación de la ecuación predictora de CPAP terapéutica fue, en el mejor de los casos, de 0,25. Por otro lado, la adquisición del equipo no asegura su cumplimiento a largo plazo. En la regresión de Cox el IR se mantuvo como un factor independiente asociado al cumplimiento, al igual que han descrito otros autores17, aunque la fuerza de la asociación fue débil.
Wild et al18 describieron un modelo de factores determinantes del cumplimiento, donde consideraron variables clínicas, polisomnográficas y el perfil psicológico, que sin embargo sólo explicó el 24% de la variabilidad total del cumplimiento. Los resultados confirman el escaso conocimiento y control que tenemos acerca del cumplimiento de los tratamientos crónicos.
Un aspecto preocupante es que el 35% de los pacientes que no lograron adquirir el equipo presentaba SAOS grave, con un riesgo alto de sufrir complicaciones19. Son precisamente estos pacientes los que más se benefician del tratamiento, ya que suelen tener somnolencia y factores de riesgo cardiovascular adicionales, como tabaquismo, hipertensión arterial sistémica, o dislipemia19,20. Es importante que podamos ofrecer a este grupo alternativas de tratamiento que sean accesibles de forma consistente, para lo cual, y a partir de esta evaluación, se procedió a citar a todos los pacientes sin tratamiento.
La salud es un derecho constitucional en México, a pesar de lo cual el acceso a los servicios de salud es parcial, y muy restringido en el caso de los sofisticados métodos que precisa el tratamiento del SAOS. Hemos mostrado en este estudio que aun pacientes que tuvieron el privilegio de acceder al método diagnóstico no utilizaron el tratamiento prescrito, y vale la pena analizar los motivos. Sin duda, en el fondo de la negativa de muchos pacientes a comprar los equipos puede estar el deseo o la convicción de que la atención a la salud es un bien público que el Estado debe proveer. Además, aun dentro del sistema de seguridad social mexicano, el acceso al diagnóstico y tratamiento de las apneas del sueño es limitado, del mismo modo que lo es en países desarrollados, incluidos los que tienen seguridad social7,8. Esto más bien lo que refleja es la complejidad del actual sistema diagnóstico y terapéutico para los pacientes con apneas del sueño, que sin duda debe mejorar. Cabe mencionar que a la gran mayoría de los pacientes incluidos en este estudio se les diagnosticó a través de polisomnografía; lo anterior contrasta con las dificultades económicas que tienen muchos pacientes para adquirir el dispositivo de CPAP, y sería sensato preguntarnos por qué los recursos que se gastan en la realización de la polisomnografía no se destinan, en cambio, a la compra de equipos de CPAP y se simplifica el diagnóstico con monitores portátiles. Lo anterior se debe, al menos en parte, a que la clínica de sueño donde se realizó el estudio es un centro nacional de investigación y docencia en trastornos respiratorios del sueño, que sin embargo ha ido desplazando más y más su carga asistencial a los estudios simplificados.
Finalmente, está claro que la CPAP, aunque eficaz y segura, es burda, molesta y poco natural, lo que genera rechazo en una primera impresión a cualquier persona sensata. También está claro que el grupo de pacientes que lograron adquirir su equipo de CPAP tuvo un cumplimiento terapéutico similar al comunicado en países desarrollados, ya que cerca del 80% utilizaba el equipo 34 meses después de la prescripción5. En un estudio previo realizado en 50 pacientes con SAOS grave se documentó que, cuando se les proporciona el equipo de CPAP inmediatamente después del diagnóstico, el cumplimiento terapéutico inicial es alto21. Este cumplimiento inicial es, según han informado otros autores, un predictor del cumplimiento a largo plazo22,23. Por ello, consideramos que facilitar a los pacientes un dispositivo de CPAP podría ser una medida útil para muchos de ellos, pero sin duda es preciso contar con alternativas de tratamiento, sobre todo en nuestra institución, para beneficiar a los pacientes e impedir el dispendio de los escasos recursos que significa someter a los pacientes a un costoso proceso diagnóstico para que, a fin de cuentas, queden sin tratamiento.
Como ocurre con otras enfermedades en que el cumplimiento a largo plazo es de vital importancia (p. ej., el asma), es importante que el paciente se sienta apoyado a través de una consulta de fácil y rápido acceso, que esté dirigida por una persona específicamente dedicada a resolver dudas y al seguimiento del uso de la CPAP. Esto podría prevenir y resolver algunos problemas que culminan en el abandono del tratamiento. En este sentido, es indispensable que haya una clínica de CPAP que trabaje de manera conjunta con el resto del personal médico y técnico, para que los pacientes tengan siempre una alternativa de comunicación con el centro de estudios de sueño. Resolver las dudas de los pacientes y estar "pendientes" de ellos, aunque sea por vía telefónica, ayudaría a estimularlos y, por lo tanto, a que cumplieran mejor al tratamiento. De ser así, se lograría reducir de forma considerable los daños a la salud que se asocian con esta enfermedad. Nuestra clínica de CPAP funciona adecuadamente por el cumplimiento de los pacientes que usan la CPAP, pero se podría decir que falla el sistema para asegurar a los pacientes diagnosticados un tratamiento adecuado.
Al analizar los factores asociados a la presión terapéutica de la CPAP, identificamos el IMC y el IR como variables predictoras. Por otro lado, la puntuación en la escala de Epworth resultó asociada a la presión terapéutica, pero sólo en mujeres. Es posible que los varones estén subestimando su somnolencia o, por el contrario, que las mujeres tengan mayor percepción de discapacidad asociada al sueño excesivo. Esto contrasta con lo descrito por Baldwin et al24, quienes observaron que la escala de somnolencia diurna de Epworth es más sensible en la identificación de varones somnolientos que de mujeres.
En un sentido más amplio, los resultados de nuestro estudio, realizado en un instituto nacional de salud de México, deben hacernos reflexionar sobre los métodos ortodoxos para el diagnóstico y tratamiento de las apneas durante el sueño: caros, incómodos y poco accesibles, aunque eficaces para controlarlas2,3. Sin duda, se requiere una estrategia más adecuada para poder llegar a la mayoría de los pacientes que todavía no tienen diagnóstico ni tratamiento. Asimismo, se necesita un esfuerzo importante de salud pública para reducir el impacto de la obesidad y de otros factores de riesgo para el SAOS, en lugar de tener que atender las graves y caras complicaciones de los pacientes.
En conclusión, casi la mitad de los pacientes a quienes se prescribió CPAP en una clínica de referencia de personas sin seguridad social nunca la iniciaron. Por otro lado, la mayoría de los pacientes que adquirieron el dispositivo tenía un buen cumplimiento después de 3 años de seguimiento. Los pacientes con seguridad social y aquéllos con enfermedad grave adquirieron el equipo con mayor frecuencia, aunque tardaron en adquirirlo (1,5 meses). Se requieren urgentemente métodos diagnósticos y terapéuticos -o preventivos- que sean más eficaces y accesibles que los actuales para atender a los pacientes con SAOS en países desarrollados, pero especialmente en los países en desarrollo que no cuentan con seguridad social universal.
Agradecimientos
Queremos agradecer el trabajo técnico realizado por Rocío Baños Flores, Lourdes Galicia Polo, Julio Flores Piña y Sandra Anaya Ramírez, de la Clínica de Trastornos Respiratorios del Dormir, perteneciente al Instituto Nacional de Enfermedades Respiratorias.
Correspondencia:
Dr. L. Torre Bouscoulet.
Clínica de Trastornos Respiratorios del Dormir. Instituto Nacional de Enfermedades Respiratorias.
Tlalpán, 4.502. Colonia Sección XVI. Delegación Tlalpán. 14080 México DF. México.
Correo electrónico: luistorreb2001@yahoo.com.mx
Recibido: 24-10-2005; aceptado para su publicación: 28-3-2006.