Domingo 10 de octubre de 2004
08.30-18.00 h (Salón: Exhibición comercial)
INFECCIONES
PD 357. INFECCIÓN PULMONAR PORSTREPTOMYCES SOMALIENSIS
A. Stok, M. Willigs, C. Dantur, G. Almendro, H. Altieri y A. Amenabar
Hospital Centro de Salud Tucumán. Tucumán. Argentina.
El Streptomyces Somaliensis es un microorganismo perteneciente al orden Actinomycetales, familia streptomycetacea. Su hábitat natural es la tierra. Es agente causante del micetoma Actinomicótico podal y puede además ser responsable de otras entidades o formas clínicas atípicas, tales como la pulmonar.
Presentamos un paciente de sexo masculino de 35 años de edad, que comenzó en diciembre de 2003 con neumonía basal derecha, luego del tratamiento persistió en la Radiografía de tórax la opacidad basal derecha, redondeada y de bordes mal definidos. En enero 2004 se realizo una TC Tórax donde se observo en región basal derecha una formación bien definida, heterogénea, con densidad líquida y niveles hidroaéreos en su interior. Se efectuó AngioResonancia de Tórax descartando el secuestro broncopulmonar y sugiriendo lesión quística. Serología HIV negativa. Se realizo FBC: bronquio de LSD anómalo que emerge de la pared inferior posterolateral de la traquea. Los estudios de esputo y BAL fueron negativos para TBC y micosis, con ausencia de células atípicas. En marzo 2004 presentó nuevo episodio de neumonía basal derecha, posteriormente se realizó lobectomía inferior derecha. El diagnóstico fue de Streptomyces Somaliensis. Se inició tratamiento con trimetroprima sulfametoxazol con buena evolución clínica, radiológica y descenso de la eritrosedimentación.
PD 210. NEUMONÍA COMUNITARIA GRAVE: DEFINICIÓN Y TIEMPO EN ALCANZAR LA ESTABILIDAD CLÍNICA
A. Díaz, D. Conejeros y F. Saldias
P. Universidad Católica de Chile y Hospital de Urgencias Dr. Alejandro del Río. Santiago. Chile.
Introducción: No se ha establecido una definición explícita de estabilidad clínica (EC) ni el tiempo que los pacientes con neumonía comunitaria (NAC) grave demoran en alcanzarla.
Objetivo: Describir el tiempo que los pacientes con NAC grave demoran en alcanzar la EC.
Pacientes y método: Se evaluaron prospectiva y consecutivamente en dos hospitales de Santiago 205 pacientes hospitalizados con NAC grave (edad: 74 ± 17 años; letalidad: 17%), definidos según criterios de la BTS. Se registraron diariamente los 4 signos vitales, requerimiento de oxígeno, saturación arterial de oxígeno, ingesta oral, estado mental, conexión a ventilación mecánica (VM) y requerimiento de vasopresores. De acuerdo a la literatura, se establecieron 3 niveles de EC. Los requisitos que los pacientes debían cumplir para los 3 niveles de EC fueron: SaO2 = 90%, estado mental normal, utilizar la vía oral, estar desconectados de VM y no requerir vasopresores.
Resultados: ver tabla.
Después de alcanzar la estabilidad, el 52%, 40% y 13% de los pacientes, de acuerdo al criterio A, B y C, respectivamente, estuvieron hospitalizados más de 3 días.
Conclusiones: Según la definición utilizada, el tiempo medio para alcanzar la estabilidad clínica de los pacientes con NAC grave varía entre 5 y 8 días.
PD 211. MICOBACTERIAS NO TUBERCULOSAS (MNT). EXPERIENCIA NACIONAL PRIMERA CASUÍSTICA NACIONAL PERIODO 1995-2002. COMPARACIÓN POBLACIÓN VIH POSITIVO VS VIH NEGATIVO
L. Araujo, J. Rodríguez de Marco, C. Rivas Chetto y S. Carabajales
Comision Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes. Paysandu. Uruguay.
Introducción: La incidencia de MNT está en aumento debido a su mejor identificación y por la asociación con el SIDA, principal factor de riesgo para adquirir la enfermedad.
Objetivos: Determinar 1) situación de MNT en Uruguay y relación con M. Tuberculosis; 2) clínica, imagenológica y bacteriolgica; 3) comparación entre población VIH positivo (VIH) y VIH negativo (VIH-).
Diseño: Estudio retrospectivo descriptivo.
Material y métodos: Paciente con diagnóstico bacteriológico de MNT Lab. de CHLA Periodo 1995-2002. Incidencia en relación con TBC confirmada, según sexo y edad, Presentación clínica; imagenología. Bacteriología: por especie de MNT y su confirmación (tipo de muestra y origen). Diferencias entre población VIH y VIH.
Resultados: Incidencia de MNT vs TBC confirmada es 22.793 casos. Edad: de 3 a 90 años, p. de 43,18 años. 56IH - y VIH 44. En el VIH la media de edad fue 33 años y 56 años en VIH. 80 sexo M. Clínica: inicio de sint. en (VIH) 85 en VIH- el 40 los primeros 2 meses. Clínica: en el SIDA, mayor frecuencia de síntomas extrapulmonares y síntomas generales. Imagenologia (RX de tórax) no consta en 7, en 9 normal, I. fibroproductivo (38: cavidad 19,8 fibroretractil 19,8, bronquiec 1,16 I. difusa: 22,3, miliar 9,3 infiltrado interticial 15 I. localizada 17,5 derrame en 4,6 G. mediast 4,6. En VIH predomio patrón difuso, en el VIH-, imagen fibroproductiva. Bacteriología: 88 identificadas, MAC 77 5,4 ansasii, 5,4 scrofulaceum y 12 otras M. saprofitas (M terrae, M fortuitum, etc.). 2 M. mixta (MNT y TBC) 2,12. En los dos grupos predomino MAC. Tipo de muestra origen: expectoración (60 casos). FBC (por LBA) en 6. Biopsia gangl. 4 casos. Hemocultivo 4 casos, 3 mieloculivo, 1 lavado gástrico, 1 biopsia duodeno, 1 líquido sinovial, 1 LCR, 1 biopsia de N/S. También por más de 2 técnicas a la vez. Seguimiento: VIH positivo sobrevida p.1.5 mes.
Conclusiones:1) Incidencia menor de MNT (2,27 en relación M. TBC; 2) bacteriologia: alto porcentaje de identificación con predominio de MAC como especie, sin diferencias entre VIH y VH-; 3) el VIH tiene presentación más aguda, con mayor frecuencia de compromiso extrapulmonar y síntomas generales; 4) imagenología: en VIH predomina el patrón difuso y fibroproductivo en el VIH negativo; 5) escasa sobrevida de pacientes VIH positivo.
PD 212. PNEUMONIA ESTAFILOCÓCICA ADQUIRIDA NA COMUNIDADE EM ADULTOS: ESTUDO DE 24 CASOS
J. Wellington, Roseane, Ariovaldo, Cleber Antonio, Cristiano y Alessandro
Serviço de Pneumologia do Hospital Universitário de Santa Maria-RS-Brasil. Santa Maria-RS. Brasil.
Pneumonia estafilocócica (PE) é uma causa pouco frequente de pneumonia adquirida na comunidade (PAC) representando 1 a 10% dos casos com diagnóstico etiológico. Apresenta alta taxa de mortalidade variando de 30- 40%.
A infecção pode resultar de aspiração de secreção da naso-oro-faringe colonizada, após infecção por influenza (55% dos casos) ou por disseminação hematogênica, secundária à infecção de pele, tecidos moles e trato genitourinário (45% dos casos). Resultados: foram estudados 24 pacientes com pneumonia estafilocócica. A idade mínima foi de 14 e a máxima de 89 anos, sendo 15 homens e 9 mulheres. Doze pacientes tinham critérios para pneumonia grave. Radiograma de tórax evidenciou consolidação unilateral em 11 casos, bilateral em 10, derrame pleural em 15, presença de cavitação em 6 e pneumotórax em 1. A maioria dos pacientes apresentou comorbidades, sendo diabetes mellitus a mais freqüente. Doze pacientes apresentaram complicações, como empiema ou choque séptico. Houve quatro óbitos, correspondendo a 16,6% da amostra. Este estudo descreve as características clínicas, radiológicas e epidemiológicas de PE em uma série de 24 casos diagnosticados em adultos imunocompetentes, não usuários de drogas endovenosas, admitidos em um hospital universitário no sul do Brasil.
Conclusiones: Atualmente, a PE é, dentre as pneumonias bacterianas, a de maior importância devido à gravidade de sua apresentação com curso clínico que varia de subagudo a fulminante, independente do estado de saúde prévio do paciente. Observa-se que a apresentação clínica é semelhante às pneumonias por outros agentes, entretanto, achados radiológicos associados a dados epidemiológicos podem sugerir a etiologia.
PD 213. NEUMONÍAS ADQUIRIDAS EN LA COMUNIDAD. FACTORES DE RIESGO ASOCIADOS
M. Pérez
Hospital Universitario Los Andes (HULA). Mérida. Venezuela.
Introducción: Las neumonías adquiridas en la comunidad (NAC) constituyen un importante porcentaje de las hospitalizaciones, con un elevado costo para las instituciones. Las infecciones bacterianas generalmente se producen en personas que tienen uno o más factores de riesgo que alteran su resistencia. En igual forma ciertos patógenos se han asociado con situaciones clínicas específicas e infecciones con ciertos rasgos característicos.
Objetivos: Evaluar los factores de riesgo asociados a NAC y describir las principales características clínicas.
Diseño: Estudio observacional tipo casos y controles.
Métodos: Se seleccionaron todos los pacientes mayores de 15 años ingresados en el HULA con diagnostico de NAC (grupo estudio) entre enero-septiembre de 2002 que cumplieron con los criterios de inclusión. Fueron ingresados al estudio un total de 85 pacientes (casos) y 170 controles.
Resultados: Las NAC fueron más frecuentes en el género femenino y en pacientes mayores de 65 años. El nivel socioeconómico, condiciones de la vivienda, hacinamiento, diabetes, asma y anemia resultaron estadísticamente no significantes al compararlo con OR y X? (P > 0,05). El cocinar con leña en ambientes cerrados, la desnutrición, la enfermedad pulmonar obstructiva crónica (EPOC), insuficiencia cardiaca (IC), infecciones respiratorias virales recientes y el consumo de alcohol fueron estadísticamente significativos (P < 0,05) como factores de riesgo para NAC.
Conclusiones: Las infecciones respiratorias en general, y las NAC en particular, constituyen en nuestro país y fundamentalmente en nuestra región una importante causa de hospitalización. Del total de pacientes que consultaron al HULA diagnosticados como NAC el 34,2% fueron hospitalizados. En el género femenino y en pacientes mayores de 65 años las NAC fueron más frecuentes. El cocinar con leña y la desnutrición fueron las únicas variables asociadas estadísticamente con NAC. Las enfermedades intercurrentes que predisponen a NAC de manera significativa son la EPOC, IC e infecciones respiratorias a repetición. Entre los hábitos psicobiológicos, el alcoholismo fue el único factor de riesgo para NAC.
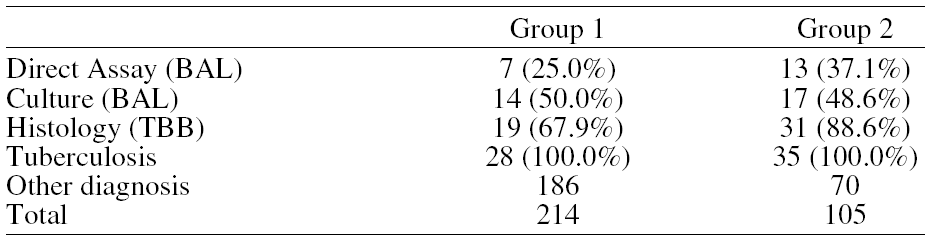
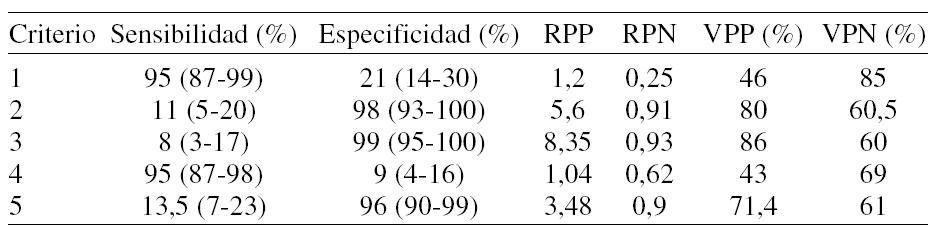
PD 214. ASPERGILOSIS PULMONAR INVASIVA: BAL Y TAC ASOCIADOS AL ENFOQUE CLÍNICO
A.M. López, J.P. Casas, J. Pérez, J y A.E. Blua
Córdoba. Argentina.
El diagnóstico específico y el tratamiento precoz de los infiltrados pulmonares en inmunocomprometidos tienen alto impacto pronóstico. Confirmar las micosis invasivas, requiere el hallazgo microscópico o cultivos positivos obtenidos por una biopsia pulmonar estéril, procedimiento potencialmente riesgoso en algunos pacientes. Recientemente se ha destacado la capacidad diagnóstica del aislamiento del Aspergilus en el BAL, asociado a hallazgos en la TAC de tórax de alta resolución (TACAR) y al enfoque clínico en pacientes con alto riesgo. Presentamos un caso en el que se diagnosticó aspergilosis pulmonar invasiva fundamentándonos en estos últimos conceptos.
Caso clínico: Mujer, 38 años. 30 días antes: astenia, pérdida de peso. 10 días antes: fiebre, artralgias, epistáxis y polimenorea. Internación: petequias en tórax y miembros inferiores, adenopatías submaxilares y cervicales. GB 8000 (72% de blastos), 19.000 plaquetas. Punción médular: leucemia linfoide aguda (LLA). Inicia quimioterapia. 4º día: neutropenia febril. Rx: condensación pulmonar y derrame pleural derecho. Rp/ceftazidima + amikacina. Fiebre persistente. Se agrega vancomicina y anfotericina B. Neutropenia severa por 18 días. Alta día 23. Reingresa a los 7 días con ictericia y parálisis del III° par izquierdo. Rx: infiltrados bilaterales en parches. GB 9800 (18% blástos). Rp/: ampicilina sulbactam + anfotericina B. TACAR: consolidación segmentaria con signo del halo y consolidación cavitada con signo del aire creciente. Broncofibroscopia: examen directo con cocos y bacilos en aspirado traquobronquial (TB) e hifas en BAL. A las 48 h, flapping bilateral, parálisis completa III° par izquierdo y parcial derecho. RMN lesión en pedúnculo cerebral izquierdo compatible con vasculitis o absceso en fase precoz. Se agrega aciclovir. A las 72 h hemiparesia derecha, depresión del estado de conciencia. 5º día: cultivo del aspirado TB Klebsiella pneumoniae y Aspergilus fumigatus en el BAL. Serología para CMV y HVS negativas. Dx: aspergilosis invasiva. Rp/caspofungina e imipenem. Mala evolución. Cuadriparesia, Glasgow 7/15. Compromiso hemodinámico e insuficiencia respiratória. Óbito al día 15.
Conclusiones: En pacientes con factores de riesgo (neoplasias, inmunosupresión y neutropenia) se debe revalorizar como estrategia diagnóstica la utilidad del BAL y la TACAR utilizados en el contexto clínico del paciente.
PD 215. ESTUDIO DE NECROPSIAS EN PACIENTES INMUNODEPRIMIDOS NO HIV CON INFILTRADOS PULMONARES
C.F. Victorio, C. Agustí, A. Rano, M. Rovira, J. Ramírez y A. Torres
Hospital Clínic i Provincial. Barcelona. España. C. del Uruguay. Argentina.
Introducción: Los infiltrados pulmonares en pacientes inmunodeprimidos representan un gran desafío desde el punto de vista diagnóstico-terapéutico. En ocasiones, no se logra establecer el diagnóstico etiológico, por lo que la necropsia surge como un valioso método de validación del diagnóstico clínico.
Objetivo: Evaluar el grado de concordancia entre el diagnóstico clínico y la causa de muerte establecida por necropsia, en una cohorte de pacientes inmunodeprimidos no HIV.
Diseño: Estudio retrospectivo de las historias clínicas y los informes de necropsias.
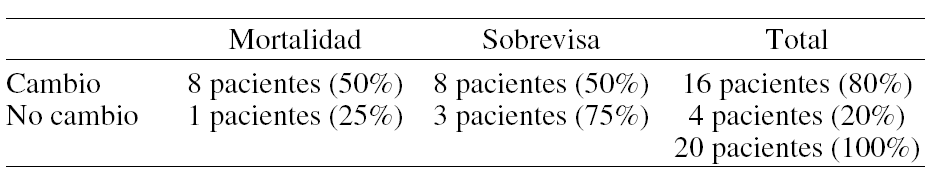
Resultados: De un total de 345 pacientes inmunodeprimidos con infiltrados pulmonares (IDIP), 129 (37,4%) fallecieron durante el evento en estudio. De estos, sólo en 96 (74,71% del total) se contaba con datos completos para el análisis. En este grupo se realizó la necropsia en 35 casos (36,45%). El grupo de pacientes con necropsias (GN) y aquel en que no se realizó la misma (GnoN) fue similar en cuanto a edad, sexo, puntuación de APACHE II, causa de los infiltrados pulmonares y tipo de inmunodepresión. Hubo concordancia entre el diagnóstico clínico y la causa de muerte establecida por la necropsia en 24 casos (68,6%). No hubo diferencias significativas entre los grupos con diagnósticos concordantes (C) y discordantes (D) en cuanto a edad, sexo, APACHE II, causa de los infiltrados y tipo de inmunodepresión. Entre los casos (D) (n = 11; 31,4%), hubo 4 pacientes con enfermedad hematológica, 4 con transplante de órgano sólido, 2 con transplante de médula ósea y 1 con tratamiento inmunosupresor crónico. La proporción de casos (D) en transplantados (n = 6; 54,6%) fue similar a la de no transplantados (n = 4; 45,4%). En cuanto al tratamiento inicial de los infiltrados, fue inadecuado en 14 (58,3%) del grupo (C), y en los 11 (100%) del grupo (D) (p = 0,011), con una estimación de riesgo para este último grupo de 1,71 (95% intervalo de confianza, 1,22 a 2,40).
Conclusiones: El desarrollo de infiltrados pulmonares en los pacientes inmunodeprimidos no HIV se asocia con un mal pronóstico y elevada mortalidad. A pesar de los métodos diagnósticos empleados, en esta cohorte la necropsia demostró que en el 31,4% no se realizó el diagnóstico clínico correcto, lo que dió lugar a un tratamiento inicial inadecuado en la totalidad de esos casos.
PD 216. RENDIMIENTO DE ESTUDIOS MICROBIOLÓGICOS Y SEVERIDAD DE LA NEUMONÍA ADQUIRIDA EN LA COMUNIDAD
C. Martínez, J.G. Cendales, C. Celis, R. Acero y A. Morales
Bogotá. Colombia.
Introducción: Las guías de manejo de la ATS y la IDSA sobre manejo de la neumonía adquirida en la comunidad (NAC) recomiendan que a todo paciente que es hospitalizado con diagnóstico de NAC se le realice examen de esputo y hemocultivos, lo que ha generado una importante controversia.
Objetivo: Evaluar la relación entre la positividad de los estudios microbiológicos y la severidad de la neumonía.
Diseño: Estudio de cohorte prospectiva en pacientes mayores de 15 años admitidos con diagnóstico de NAC. Recolección de datos demográficos y clínicos para el cálculo del índice de severidad de la NAC (ISN), frecuencia de toma de los exámenes microbiológicos (esputo y hemocultivos) y frecuencia de identificación de un patógeno en los exámenes. Comparación de la positividad de cada examen entre grupos de severidad del ISN.
Sitio de estudio: Fundación Santa Fé de Bogotá.
Resultados: Ingresaron 229 pacientes durante 24 meses, 52% eran mujeres, con edad media de 64 años. Los pacientes clasificados ISN IV-V fueron 43%. Se recolectó esputo en 42% y 93% de muestras de esputo fueron representativas, identificando germen patógeno en la mitad de los cultivos, porcentaje que fue similar para los diferentes tipos de severidad. Se tomaron hemocultivos a 48,5% de pacientes. Los hemocultivos mostraron crecimiento patógeno en baja frecuencia (5%) y sólo en pacientes graves (ISN IV y V). La probabilidad de identificar una bacteria en hemocultivos era mayor en este grupo de NAC más severas [riesgo relativo 1,7 (IC 95% 1,17-2,59)] en comparación con los grupos de menor severidad del ISN. Por su parte, el costo de los estudios microbiológicos, en cambio, fue superior en las neumonías menos severas (8,6% del costo total de la hospitalización en las clases I-II del ISN) que en las más graves (4% del costo total de la hospitalización en clases IV-V del ISN).
Conclusiones: La positividad diagnóstica del esputo y los hemocultivos tienen diferentes relaciones con la severidad de la neumonía: mientras que la identificación de microorganismos en esputo no varía entre grupos del ISN, los hemocultivos fueron positivos solamente en pacientes con NAC más graves. La toma diferencial de exámenes de acuerdo con la severidad podría explorarse como una estrategia de racionalización del costo en el manejo de la NAC.
PD 217. PAPILOMATOSIS BRONCOPULMONAR
L. Noriega y J. Galina
Caja de Seguro Social. Panamá.
Introducción: La papilomatosis broncopulmonar es una infección causada por el virus de papiloma humano, que se adquiere por contaminación de la madre hacia el producto durante el trabajo de parto, cuya evolución es crónica y con pocas opciones de tratamiento curativo.
Objetivo: Evaluar caso clínico de papilomatosis bronco pulmonar de evolución tórpida y revisar opciones de tratamiento.
Metodología: Presentación de un caso clínico y revisión de la literatura.
Resultados: Paciente femenina de 23 años, a quien a los 3 meses se le diagnostica papilomatosis nasal y faringea, tratada con resección de las lesiones, con múltiples recidivas de las mismas. En la actualidad no hay evidencia de lesiones papilomatosas en la vía aérea superior. A su ingreso en nuestra unidad presentaba tos seca, fiebre, dolor pleurítico y una radiografía que mostraba infiltrado en lóbulo superior derecho. Había sido tratada como neumonía, pero persistían los síntomas y la imagen radiográfica, por lo que se le realiza broncoscopia, encontrándose lesiones papilomatosas bronco pulmonares. Se inicia tratamiento con interferón gamma. 6 meses después persiste con tos y asocia dolor en hemotórax derecho. Nueva broncoscopia muestra lesiones papilomatosas en el lóbulo superior derecho, por lo que se refiere para tratamiento quirúrgico.
Se le realiza neumonectomía derecha, encontrándose en pieza quirúrgica invasión de todo el pulmón derecho y de pared del tórax.
Discusión: Presentamos caso de paciente que adquirió la enfermedad en su nacimiento por infección a través del canal vaginal materno. Durante su evolución presentó lesiones en la vía aérea superior recurrentes que mejoraron luego de resecciones pero que se extendieron al árbol bronquial y parénquima pulmonar. Las opciones de tratamiento fueron limitadas, con fracaso del tratamiento con interferón, y hubo que recurrir a cirugía.
Conclusiones: La papilomatosis broncopulmonar es una infección viral poco frecuente, con opciones de tratamiento en la actualidad muy limitados y de pronóstico muy malo a largo plazo, por las recidivas y eventual degeneración hacia malignidad.
PD 218. PSEUDOMONAS AERUGINOSAMUCOSA AISLADAS DE MUESTRAS RESPIRATORIAS. PERFIL DE RESISTENCIA
S. Otheguy, M.J. Gallego y M.C. Raineri
Hospital de Rehabilitación Respiratoria María Ferrer. Ciudad Autón. Buenos Aires. Argentina.
Pseudomonas aeruginosa (Pa) fenotipo mucoso es uno de los agentes etiológicos frecuentemente aislado de muestras respiratorias de pacientes con infecciones pulmonares crónicas.
Las colonias de Pa mucosa están cubiertas de un exopolisacárido denominado alginato, que además de ser importante factor de virulencia, caracteriza a estas cepas por su resistencia in vivo a la acción de los antimicrobianos.
Objetivo: Conocer el perfil de resistencia de cepas de Pa mucosas in vitro. Durante el período de enero a diciembre de 2003 se estudiaron 68 cepas de Pa mucosa consecutivas y no repetidas, aisladas de materiales respiratorios. Las pruebas de sensibilidad in vitro se realizaron por método de difusión en agar según normas NCCLS y para las cepas resistentes CIM por método de gradiente de concentración con tiras comerciales. Se estudiaron los siguientes antimicrobianos: aminoglucósidos (AG): gentamicina, tobramicina y amicacina; β lactámicos (BL): piperacilina, ceftacidima y cefepima; carbapenemes (CB): imipenem y meropenem; fluorquinolonas (FQ): ciprofloxacina y levofloxacina; colistin (COL).
Se obtuvieron los siguientes resultados: Pa mucosa: S (sensible) 39/68: 57,4% R (resistente) 29/68: 42,6%. Perfil de R: FQ: 26/68 36,8%; AG: 14/68 20,6%; BL: 4/68 5,9%; CB:1/68 1,5%; COL: 1/68 1,5%, sólo R a FQ 14/68 20,6%; sólo R a AG 3/68 4,4%; sólo R a AG y FQ 9/68 13,3%; multirresistentes (R a más de dos agentes antimicrobianos utilizados habitualmente en el tratamiento de las infecciones producidas por estos microorganismos) 2/68 2,9%.
Conclusiones: Las cepas de Pa mucosa de esta serie presentan in vitro 36,8% de resistencia a FQ comparable a lo observado en la serie estudiada en el año 2000 (34,4%). El 20,6% de estas cepas fueron sólo resistentes a ciprofloxacina y levofloxacina y el 16,2% restante mostraron resistencia de FQ asociada a otros antimicrobianos. El porcentaje de R para BL (5,9%) fue menor al correspondiente al año 2000 (23%).
PD 219. DIAGNÓSTICO Y TRATAMIENTO DE LA NEUMONÍA ADQUIRIDA EN LA COMUNIDAD CON INDICACIONES DE MANEJO HOSPITALARIO
A. Maldonado
Centro Médico Boliviano Belga. Cochabamba-Bolivia. Bolivia.
Introducción: El diagnóstico actual de la neumonía adquirida en la comunidad (NAC) se encuentra sujeto a valoración estandarizada de factores de riesgo y situación global al momento del diagnóstico, configurando estratos de diferente severidad. El tratamiento corresponde al requerido para cada nivel de severidad. Los casos muy severos con fallas de órganos vitales o de alto riesgo y de manejo complejo deben ser atendidos en unidades de cuidados intensivos.
Objetivos: El propósito del estudio fue conocer los resultados de la aplicación del manejo empírico de las NAC en nuestro medio.
Métodos: Son estudiados prospectivamente 120 casos de NAC, entre 1998-2003, en un centro hospitalar de tercer nivel, a 2.500 metros sobre el nivel del mar; edad promedio de 61 años. Todos los casos presentaron indicación formal de hospitalización; fueron estratificados dentro de criterios de moderada y alta severidad y recibieron tratamiento rápido siguiendo pautas vigentes de la American Toracic Society (ATS). En todos fue practicado Rx. de tórax. Se efectuaron estudios bacteriológicos en el 35% de las NAC moderadas y en 5/7 de las severas en UCI.
Resultados y discusión: Ocurrió 2,5% de mortalidad, 2 de 3 casos con síndrome de distrés respiratorio del adulto, 2 excavaciones pulmonares, 0 infecciones a distancia y empiemas. El 95% presentó insuficiencia respiratoria, recibiendo ventilación mecánica sólo 7 del total. Se aislaron 5/40 cultivos (+) en sangre, 2/12 en líquido pleural y 3/5 muestras broncopulmonares invasivas. De todos ellos, sólo en 3 casos los estudios microbiológicos sirvieron para modificar el tratamiento pautado de la guía de la ATS. No se registró ni un solo caso de rehospitalización.
Entre 1987 y 1997 se realizó en el mismo centro un estudio del manejo de las NAC aplicando el diagnóstico y tratamiento etiológico (perfil IDSA) con 101 pacientes hospitalizados de severidad equivalente. Los resultados fueron: 74% de diagnóstico etiológico, 11% de mortalidad y 10% de complicaciones.
Conclusiones: El manejo empírico actual de las NAC sin búsqueda etiológica forzada, bajo criterios de estratificación de riesgos, y la aplicación concordante de guías de tratamiento acorde al perfil de la ATS, alcanzan en nuestro medio resultados tan buenos como en las mejores estadísticas internacionales.
PD 220. REAGUDIZACIÓN DE BRONQUITIS CRÓNICA: HALLAZGOS BACTERIOLÓGICOS SOBRE 50 CASOS
M.C. de Salvo, D.R. Rey, G. Delgado Vizcarra, F. Orozco Ganem, A.M. Miranda y J.A. González
Hospital Dr. E. Tornu. Buenos Aires. Capital Federal. Argentina.
Introducción: La reagudización de la bronquitis crónica es una patología habitual en el paciente EPOC y es uno de los principales motivos de consulta en medicina interna y neumonología. Una de las controversias en este tema es si esa exacerbación es de etiología bacteriana o viral y si, en consecuencia, justifica el tratamiento antibiótico.
Material y método: Se efectuó un estudio prospectivo sobre 50 pacientes ambulatorios que concurrieron al consultorio externo de neumonología con reagudización de bronquitis crónica en el lapso comprendido entre el 1 de abril de 2003 y el 1 de abril de 2004.
Resultados: En los 50 pacientes la edad promedio fue de 63 años con un rango entre 46 y 82 años (36 varones, 14 mujeres). La sintomatología predominante fue incremento en la disnea habitual y aparición de expectoración mucopurulenta en 83%, disnea y aumento de volumen de la expectoración en 5% y disnea y expectoración hemoptoica en un 12%.
Hubo rescate bacteriológico en 21 casos (42%) y en 29 (58%) se encontró flora bacteriana habitual. Se tipificaron 6 Moraxella catharralis, 6 Haemophilus influenzæ, 6 Streptococcus pneumoniæ, 2 Streptococcus pyogenes y 1 Streptococcus viridans. El tratamiento se efectuó con claritromicina en 28 casos y azitromicina en 22. El promedio de días de evolución fue 5. Los resultados fueron semejantes con ambos antibióticos.
Conclusiones: Consideramos que la confirmación bacteriológica en el 42% justificaría la administración empírica de antibióticos en la reagudización de la bronquitis crónica. Se destaca la frecuencia en el hallazgo de M. catharralis, que parecería encontrarse también en aumento en otras series. No se encontró diferencia significativa en el tiempo de evolución y regresión de los síntomas entre ambos macrólidos.
PD 221. NEUMONÍA ADQUIRIDA DE LA COMUNIDAD. AGRUPADOS SEGÚN SCORE DE SEVERIDAD. PRESENTACIÓN DE 200 CASOS 2002-2004
M.C. de Salvo, A.M. Miranda, J.H. Giannattasio, J.A. González y M. Gutiérrez
Hospital E. Tornu. Buenos Aires. Argentina.
Objetivos: Se analizaron 200 casos de NAC tratados en los últimos 2 años en la División Neumotisiología del Hospital Tornú, con la finalidad de estudiar los cuadros clínicos, radiológicos, bacteriológicos, (pleuropulmonares y estrapleuropulmonares), factores pronósticos y muerte. Con posterioridad y en base a los datos obtenidos se los agrupó según el score de severidad.
Material y métodos: Relevamiento de las historia clínicas de internados con NAC desde julio de 2002 hasta junio de 2004, con asiento de los parámetros referidos con anterioridad, con posterior agrupamiento según el score de severidad de Fine, en 5 grupos.
Resultados: Se evaluaron 200 pacientes, 121 hombres y 79 mujeres, con una edad entre los 14 y 91 años, siendo mayores de 50 años 97 pacientes. Presentaron asociaciones respiratorias 99 enfermos y extrarespiratorias 72 pacientes. Imágenes radiológicas: predominaron las infecciones en la base derecha (en 68 casos) y las de base izquierda en 47 casos. Se observaron 33 derrames. Se efectuaron 13 lavados bronquioalveolares, 162 estudios bacteriológicos de esputo y 166 hemocultivos, que arrojaron en su conjunto un rescate en 57 pacientes (donde predominaron los haemophilus y los neumococos [19 y 15 respectivamente]).
Con respecto al score de severidad, se agruparon pacientes 38 en el grado I (19%), 74 pacientes en el II (37%), 48 pacientes en el III (24%), en el IV se agruparon 33 pacientes (16,5%) y, finalmente, en el V se ubicaron 7 pacientes (3,5%). Las muertes, en número de 3 (1,5%) se observaron en los grupos III y IV.
PD 222. EVALUACIÓN EPIDEMIOLÓGICA Y CLÍNICA DEL SÍNDROME PULMONAR POR HANTA VIRUS (SPHV) EN EL HOSPITAL SAN VICENTE DE PAUL-ORÁN-SALTA. 1997-2003
S. Egues de Chanchorra, P. Cortada y M. Supaga
Hospital San Vicente de Paul. Programa de Epidemiología y Tisioneumonología. Orán-Salta. Argentina.
Introducción: El SPHV es una enfermedad emergente de alta incidencia en nuestra región. El hombre invade el hábitat del vector, aumentando el contacto con el reservorio y el riesgo de contraer la enfermedad.
Objetivos: Evaluación de características epidemiológicas y clínicas del SPHV, basado en el análisis de casos serológicamente confirmados.
Material y métodos: Estudio descriptivo-retrospectivo basado en análisis de fichas epidemiológicas e historias clínicas.
Resultados: Se confirmaron 144 casos (100%) por técnicas de ELISA; el mayor número de casos se registró en el año 1997 (30); la media anual fue de 20,4, con predominio en los meses de marzo a mayo y de octubre a diciembre. El grupo etáreo más afectado fue el de 20 a 29 años (33%). El rango fue de 3 a 62 años, con una media de 28. A partir del año 1997 se diagnosticaron casos pediátricos (9%). Al momento de la exposición un 51% de pacientes cumplía tareas rurales, un 32% actividades recreativas y un 17% otras ocupaciones. El período de incubación va de días a semanas.
Clínica: fiebre (100%), cefalea (95%), hipotensión (80%), disnea (80%), taquipnea (80%), mioartralgias (65%), inyección conjuntival (50%), trastornos gastrointestinales (30%), trastornos hemorragíparos (70%), cianosis y tos en estadios finales (40%).
Laboratorio: aumento del hematocrito (81%), urea (58%), creatinina (81%), Bi total (31%), transaminasas (50%); leucocitosis (35%), plaquetopenia (80%), alteraciones gasométricas (80%).
RX: disociaciación clínica-radiológica (100%), infiltrados intersticiales hílio-fugales, reforzamiento de trama broncopulmonar, derrame pleural.
Tratamiento: restricción hídrica, oxigenoterapia, ARM, inotrópicos, corticoterapia y terapéutica sintomática.
Conclusiones: La mayor incidencia fue en adultos del sexo masculino (86%), específicamente varones que realizaron tareas de desmonte. Se amplió el rango etáreo con la aparición de casos pediátricos. La tasa de letalidad para el período analizado fue del 21%. No se comprobó contagio interhumano. El período de incubación es variable, lo que dificultó determinar fehacientemente el sitio del contagio y concretar acciones eficaces de control del vector.
PD 223. FRECUENCIA E IMPACTO DEL USO DE ANTIMICROBIANOS EN PACIENTES CON NEUMONÍA ANTES DEL INGRESO AL HOSPITAL.
F. Jaimes, C. Martínez, D. Muneton, S. Gómez y M. Moreno
Hospital San Vicente de Paul y Universidad de Antioquía. Bogotá. Colombia.
Objetivo: Describir la frecuencia de uso de antimicrobianos en pacientes que consultan con neumonía adquirida en la comunidad (NAC) y evaluar su impacto sobre la presentación clínica y el rendimiento de los métodos diagnósticos.
Tipo de estudio: Estudio de cohorte prospectiva.
Lugar de estudio: Hospital San Vicente de Paúl de Medellín.
Pacientes y métodos: A todos los pacientes hospitalizados con diagnóstico de NAC se les indagó sobre el uso previo de antimicrobianos, el tiempo de evolución de los síntomas y se registraron los hallazgos clínicos al examen y los resultados de todos los exámenes de diagnóstico solicitados. Se evaluó la severidad de la NAC con el índice de severidad de neumonía de Fine y se siguieron los pacientes hasta el egreso hospitalario o la muerte en el hospital. Se compararon las características clínicas, la positividad de los exámenes auxiliares, la severidad y la evolución clínica entre los expuestos y los no expuestos a antimicrobianos antes de la consulta a urgencias.
Resultados: En un período de observación de 18 meses se hospitalizaron 219 pacientes con NAC (edad promedio 51 años, 52% género masculino). Del total, 22,4% había usado antimicrobianos antes de consultar. El tiempo de evolución de los síntomas (10 días en promedio), las manifestaciones clínicas (tos 81%, disnea 79%, fiebre 79%, expectoración 67% y adinamia 47%) y la positividad de los estudios auxiliares (anormalidad radiológica 94%, recolección esputo en 65% y hemocultivos en 51%) no fueron diferentes con el uso previo de antimicrobianos. La necesidad de ventilación mecánica (7%), soporte en cuidado intensivo (9%) y mortalidad fueron similares (12%), incluso cuando se ajusta por el grado de severidad al ingreso.
Conclusiones: En este grupo de pacientes el uso de antimicrobianos antes de consultar a urgencias es alto pero no parece tener impacto sobre las manifestaciones clínicas ni sobre el desenlace de la NAC.
PD 224. NEUMONÍA SEVERA ADQUIRIDA EN LA COMUNIDAD. PATRÓN DE MANEJO Y COMPARACIÓN DE DEFINICIONES TEMPRANAS DE SEVERIDAD
C. Martínez, F. Jaimes, F. Montufar, G. Hincapié y A. Morales
Bogotá. Colombia.
Objetivo: Describir patrón de manejo y evolución de pacientes con NAC severa y compararlo con los que no ingresan a UCI. Comparar capacidad predictiva de diferentes definiciones de NAC severa para detectar los que requerirán UCI.
Tipo de estudio: Cohorte bidireccional.
Lugar de estudio: 4 hospitales universitarios en Colombia.
Pacientes y métodos: Mayores de 15 años hospitalizados entre enero de 2001 y diciembre de 2002 por NAC. Recolección de información sobre estado clínico, estudios auxiliares y manejo inicial, clasificación en grupos de severidad del ISN, seguimiento hasta egreso o muerte. Comparación de frecuencia de exámenes, prescripción de antimicrobianos y seguimiento de las guías.
Resultados: Se incluyeron 734 pacientes, edad promedio 56 años, 50,5% hombres, mortalidad 8,2%. En los 66 (9,2%) que ingresaron a UCI la comorbilidad respiratoria (38%), cardiovascular (17%), antecedentes de neoplasia (13%) y mortalidad (29%) fueron superiores al resto del grupo. En comparación con los no admitidos a UCI fue mayor la frecuencia de toma de hemocultivos (65% vs 31%), gases arteriales (87% vs 71%), toracentesis (9,5% vs 4%), fibrobroncoscopia (16% vs 5%) y estancia (13 vs 8 días). La mortalidad fue superior en los que ingresaron a UCI (29% vs 3,9%). Las guías ATS fueron seguidas más frecuentemente en los atendidos en UCI (59% vs 42%), sin que esto afectara la mortalidad. La definición modificada de ATS de NAC severa tiene sensibilidad 0,70, especificidad de 0,82, valor predictivo positivo 0,82 y negativo de 0,96 para detectar al ingreso los pacientes que requerirán atención en UCI. Las características operativas de la clasificación en grupos IV-V del ISN son inferiores (S = 0,55, E = 0,62, VPP = 0,12, VPN = 0,93). El costo promedio total de la atención de quienes requieren UCI es superior (US$3,831 vs US$1,225), con más alta proporción del costo representada por exámenes de laboratorio (12,3% vs 9,53%) y menor proporción en exámenes microbiológicos (4% vs 6%).
Conclusiones: Entre los pacientes con NAC que requieren ingreso a UCI y los demás grupos existen diferencias en el proceso de atención, el costo total, la distribución del costo y la mortalidad. La definición modificada de ATS tiene mayor utilidad para la identificación en urgencias de los pacientes que requerirán UCI.
PD 225. HIPERINFECCIÓN PULMONAR PORSTRONGYLOIDES STERCOLARIS
P. Vujacich, R. Berenguer y S. Pedrari
Hospital de Clínicas "José de San Martín". UBA. Buenos Aires. Argentina.
La estrongiloidiasis es una enfermedad parasitaria producida por un nematodo, Strongyloides stercolaris (Ss), endémico en el norte argentino, que afecta frecuentemente el intestino humano y, ocasionalmente, en inmunocomprometidos, lleva a un síndrome de infección masiva que puede terminar con la muerte del paciente.
Objetivos: Describir un caso fatal de strongiloidiasis asociada al tratamiento con corticoides, diagnosticada por fibrobroncoscopía (FBC).
Caso clínico: Hombre, 57 años, con antecedentes de haber vivido en zona endémica para Ss, púrpura trombocitopénica idiopática tratado con cortiocides. Presentó astenia, mialgias, púrpura cutánea no palpable en flancos y rales crepitantes bibasales. Leucocitosis con neutrofilia. TAC tórax: infiltrados bilaterales en "vidrio esmerilado" a predominio de lóbulos superiores. Hemocultivos y esputos negativos. Requirió ARM por hipoxemia refractaria y se diagnosticó hemorragia alveolar e infección por Ss por abundantes larvas rhabditiformes en el BAL. La revisión retrospectiva del esputo: parásito disgregado. Recibió albendazol y falleció 48 h después por fallo multiorgánico. Post mortem se realizaron biopsias de piel que evidenciaron presencia del parásito sin reacción inflamatoria.
Un paciente que provenía de un área endémica para Ss, que fue tratado con corticoides se favoreció la diseminación larval masiva en el pulmón y otros tejidos por autoinfección, evolucionando en forma rápida y fatal. No presentó síntomas orientadores de enfermedad del tubo digestivo, tuvo reiteradamente esputo negativo sin eosinofilia periférica. La radiología y el laboratorio no fueron específicos. LA FBC con BAL permitió el diagnóstico de strongioloidiasis y comenzar el tratamiento. La biopsia de lesiones en piel también puede ser diagnóstica. Los eventos finales de la hiperinfección por Ss son: síndrome de dificultad respiratoria del adulto (ADRS), hemorragia alveolar o sepsis.
Conclusiones: La superinfección por Ss es una situación infrecuente, de elevada mortalidad, que debe ser tenida en cuenta en pacientes inmunocomprometidos provenientes de áreas endémicas.
La coexistencia con lesiones purpúricas "habitadas" en piel ha sido descrita sólo en 10 casos en la literatura, también vinculada al uso de corticoterapia sistémica.
El BAL resultó una vez más una herramienta útil en el diagnóstico de infiltrados pulmonares.
SUEÑO
PD 226. OXIGENOTERAPIA Y VENTILACIÓN NO INVASIVA DOMICILIARIA EN LA OBRA SOCIAL DE EMPLEADOS PÚBLICOS DE MENDOZA
R. Lisanti, A. Estrella, L. González y E. Delaballe
Programa de Oxigenoterapia y VNI Domiciliaria OSEP Mendoza. Dorrego-Mendoza. Argentina.
Objetivo: Conocer las características de los pacientes que se encuentran en el Programa de Oxigenoterapia y VNI Domiciliaria de la OSEP, desde el 1 de marzo al 31 de julio de 2004. La OSEP tiene en toda la provincia 300.000 afiliados, que pueden ser atendidos en efectores propios o por el sistema de libre elección. Todo el suministro de oxígeno y VNI domiciliario se realiza a través del programa, con el pago de un coseguro por parte del paciente, que puede ser eliminado según las condiciones socioeconómicas.
Se encuentran en VNI domiciliaria 15 pacientes (7 con BiPAP y 8 con CPAP) y en oxigenoterapia domiciliaria 124 pacientes (105 con concentrador (84,67%), 18 con reservorio con mochila y uno con tubo). La solicitud fue realizada por un médico de los efectores propios en 86 pacientes (61,87%).
Los pacientes que se encuentran con reservorio de oxígeno con mochila (n = 18): edad media 66 años (43-82 años), 5 mujeres y 13 hombres, con diagnóstico de EPOC en 13 pacientes (12 hombres y 1 mujer), las restantes todas mujeres con bronquiectasias, asma crónico persistente, cardiopatía, fibrosis pulmonar y esclerosis lateral amiotrófica.
Un solo paciente se encuentra con tubo de oxígeno: mujer de 44 años con cáncer terminal.
Los pacientes que se encuentran con concentrador de oxígeno (n = 105): un solo paciente pediátrico de 1 año de edad y 104 adultos con edad media de 71,11 años (4688 años), 44 mujeres y 61 hombres, con diagnóstico de EPOC en 57 pacientes (15 mujeres y 42 hombres), fibrosis pulmonar en 18 pacientes (10 mujeres y 8 hombres), cáncer terminal en 9 pacientes (6 mujeres y 3 hombres), hipoventilación-obesidad en 3 pacientes (2 mujeres y 1 hombre), cardiopatía en 3 pacientes, bronquiectasia en 3 pacientes, y con un paciente de paquipleuritis, TEP, displasia pulmonar, esclerosis lateral amiotrófica y parálisis diafragmática.
Conclusiones: Se destaca la utilización del concentrador de oxígeno como forma de suministro de oxígeno domiciliario, siendo la principal indicación la EPOC en pacientes fumadores de sexo masculino, y el uso de VNI domiciliaria en enfermedades neuromusculares por medio de BiPAP y en el síndrome de apnea del sueño el uso de CPAP, que por el total de afiliados a la OSEP muestra un número menor al esperado según la literatura.
Seleccionado para premio "Investigación epidemiológica"
PD 227. VALIDACIÓN DE UN CUESTIONARIO DE CALIDAD DE SUEÑO EN UCI
S. Páez, C. Jaramillo, J. Lasso y D.P. Guevara
Fundación Neumonológica Colombiana. Fundación Cardio-Infantil. Bogotá. Colombia.
Introducción: Pacientes en unidad de cuidado intensivo (UCI) que cursan con fragmentación, deprivación y alteración de la arquitectura del sueño de origen multifactorial, principalmente estímulos ambientales. Esto puede afectar a la calidad de vida y el curso clínico. No encontramos cuestionarios validados en español que evalúen sueño en UCI.
Objetivos: Validar una escala de calidad de sueño en UCI.
Métodos: Estudio descriptivo de corte transversal. Pacientes: > 16 años en UCI por > 48 h sin compromiso neurológico. Se identificaron dominios de interés: calidad de sueño basal; calidad de sueño en UCI; influencia de intervenciones practicadas; influencia del entorno; influencia de la enfermedad. Se diseñó un cuestionario con 29 preguntas cerradas y 5 opciones de repuesta ordinal. Se realizó una prueba piloto en 13 pacientes para evaluar grado de entendimiento y confiabilidad test-retest en 36. Se determinó la validez de apariencia y contenido con 5 expertos independientes en el campo. Por último se aplicó a 101 pacientes. Análisis estadístico: se calculó el porcentaje de respuesta en cada ítem, el coeficiente de correlación de Spearman, se elaboró una matriz de correlación y análisis factorial, test de Barlett; nivel de significación < 0,01.
Resultados: 65% hombres de 101 pacientes. Edad promedio: 58 años. Coeficiente de Spearman para evaluar confiabilidad osciló entre 0,83 y 1 con p < 0,001. Cuatro preguntas fueron retiradas por respuesta igual en > 90% de los casos. La matriz de correlación identificó una estructura factorial subyacente. Las comunalidades > 0,6 muestran buena relación entre variables con un test de esfericidad de Barlett con p < 0,001. El análisis de componentes principales muestra que 3 factores explican el 46,9% de la varianza total. Se efectuó una rotación de los factores por método de varimax seleccionando variables con puntación > 0,52 correspondiente a nivel de significación de 1%, identificando 7 factores principales.
Conclusiones: El cuestionario diseñado mostró ser un buen instrumento para evaluar la calidad de sueño en UCI. Los parámetros de validez fueron adecuados con una alta confiabilidad test-retest. Las dimensiones identificadas en el análisis factorial son concordantes con los dominios establecidos desde el punto de vista clínico. Permite identificar los factores que afectan el sueño e implementar intervenciones para corregirlos.
PD 228. EFECTO DEL CPAP EN LA VÍA AÉREA DE PACIENTES CON AOS LEVE SOBRE LA SOMNOLENCIA Y LAS PRINCIPALES VARIABLES CARDIOVASCULARES.
D. Moreno, G. Levy, C. García, J. López y J. Octavio
Clínica del Sueño y del Ronquido REM. Universidad Central de Venezuela. Caracas. Venezuela.
La AOS se caracteriza por obstrucción recurrente de las vías aéreas superiores que generan episodios de asfixia. Alteraciones en la regulación neural y en la actividad cardiorespiratoria condicionan cambios en las fluctuaciones de la presión arterial y de la frecuencia cardíaca nocturna. Los microdespertares producen somnolencia diurna. El tratamiento más usado para la AOS es el CPAP.
Objetivos: Evaluar el efecto del CPAP en AOS leve sobre la somnolencia diurna y las principales variables cardiovasculares.
Métodos: Se incluyeron 10 pacientes roncadores con test de somnolencia de Epworth > 10 puntos e IAH > 5 y < 30 eventos/hora. A todos los pacientes se les practicó monitoreo ambulatorio de la presión arterial (MAPA). A los 3 meses de estar usando el CPAP se reevaluaron con test de somnolencia, polisomnografía y MAPA.
Resultados: Ver tabla.
Discusión: En la literatura médica el tratamiento de AOS leve es un punto controversial y de alguna manera el CPAP puede actuar sobre la hipersomnolencia diurna y las fluctuaciones de las variables cardiovasculares.
Conclusiones: A pesar de que las variables cardiovasculares no se modificaron estadísticamente se justifica el uso de CPAP en pacientes con AOS leve con hipersomnolencia porque mejora la somnolencia diurna. El uso del CPAP podría mejorar la calidad de vida en estos pacientes.
PD 229. PREVALENCIA DE RONQUIDO EN GUAYAQUIL-ECUADOR
I. Cherrez Ojeda, A. Tafur Chang y B. Sabando
Guayaquil. Ecuador.
Objetivo: Determinar la prevalencia de ronquido en la ciudad de Guayaquil.
Materiales y métodos: Se realizó una encuesta al azar en la poblacion de la ciudad de Guayaquil-Ecuador. La edad, sexo, índice de masa corporal, así como las características del ronquido fueron recolectados. Se aceptó como ronquido sólo cuando se admitía si estaba presente siempre o casi siempre. Los datos fueron analizados con el programa de medicina basada en la evidencia versión 0.1 de la universidad de Toronto, Canadá 2002.
Resultados: Fueron recolectadas 1.000 encuestas, la edad promedio fue de 45,9 años. La poblacion masculina fue del 58%. Encontramos que en la poblacion estudiada existe un 41,3% (413) de pacientes que roncan. De los roncadores el 63% fueron varones. El 23% de los roncadores tenían un BMI > 30. Existe una correlación entre la obesidad y ronquido (p = 0,01) RR: 1,44. La edad > 65 años presenta un RR de 1,84 (p = < 0,0001). 38 roncadores tenían pausas respiratorias asociadas.
Conclusiones: La prevalencia de ronquido en nuestro medio es del 41,3%, siendo alta comparada con otros países. Como se esperaba, la edad, obesidad y sexo masculino están asociados con mayor riesgo de ronquido. Existe una prevalencia alta de roncadores que no son obesos (77%). Un 3,8% de los roncadores cumplen criterios clínicos de apnea del sueño.
PD 230. HIPERSOMNOLENCIA EN LA POBLACIÓN DE GUAYAQUIL ECUADOR
I. Cherrez Ojeda, A. Tafur Chang y B. Sabando
Clínica Kennedy. Guayaquil. Ecuador.
Objetivo: La hipersomnolencia diurna excesiva tiene una importante implicancia en el rendimiento laboral de la población. Nuestro objetivo fue determinar cuál es la prevalencia en nuestra ciudad. Nuestra hipótesis era que el índice de masa corporal > 30 no estaba en relación con la hipersomnolencia.
Materiales y métodos: Un estudio prospectivo, observacional fue iniciado. Se utilizó un cuestionario donde se registró edad, sexo, índice de masa corporal, ronquido e hipersomnolencia diurna excesiva. Los datos fueron analizados con el programa medicina basada en la evidencia versión 0.1 de la Universidad de Toronto, Canadá 2002.
Resultados: Se recolectaron 1.000 encuestas siendo la edad promedio de 45,9. La poblacion masculina fue del 58%. Nosotros encontramos 103 personas (10,3%) con hipersomnolencia diurna excesiva definida por tener una escala de Epworth mayor de 10 puntos. Solamente el 26,2% fueron obesos y 50% de los individuos sintomáticos fueron hombres. La edad > 65 años fue asociada con mayor hipersomnolencia (RR = 2,33; p = 0,001).
Conclusiones: No encontramos una correlación positiva entre la obesidad y la hipersomnolencia. Creemos que deben existir otras causas que provocan la misma. Una prevalencia del 10% de hipersomnolencia diurna excesiva fue encontrada y es compatible con la encontrada en otros países. La edad es un factor de riesgo importante para desarrollar este síntoma.
PD 231. INFLUÊNCIA DO ESPLINTE ORAL NA ATIVIDADE MUSCULAR MASTICATÓRIA NO BRUXISMO DO SONO
L.V.F. Oliveira, L.M.A. Ferreira, C.F. Amorim, L. Marchini, C. Santos, R. Rocha y L. Nascimento
Instituto de Pesquisa & Desenvolvimento IP&D. Universidade do Vale do Paraíba-UNIVAP. São José dos Campos. Brasil.
O Bruxismo do Sono (BS) é caracterizado como distúrbios estereotipados caracterizados por movimentos de ranger ou cerrar os dentes durante o sono, observado por sinais clínicos de desgastes estruturais e algias orofaciais. Tanto fatores periféricos que englobam as diferenças anatômicas e estruturais que promovem uma má oclusão levando a um desalinhamento na articulação têmporo -mandibular (ATM), quanto fatores centrais como estresse, demandas psicológicas, intelectuais e de atividades de vida diária influenciam no BS. O presente estudo teve como objetivo analisar a eficiência dos esplintes oclusais em pacientes BS por meio da eletromiografia de superfície (EMG) do músculo masséter. Todos os pacientes eram portadores de sinais clínicos de BS. O estudo foi aprovado pelo Comitê de Ética em Pesquisa da UNIVAP e, foi observado o Têrmo de Consentimento Livre e Esclarecido dos sujeitos da pesquisa. Para o estudo da EMG foi utilizado um sistema de registro de sinais marca EMG System do Brasil Ltda com eletrodos de prata de 10 mm posicionados em pontos motores. A aquisição da EMG ocorreu em situação de repouso e contração isométrica mandibular. O primeiro registro aconteceu ao final de um dia de trabalho normal e a segunda coleta de sinais EMG no dia seguinte após uma noite de sono, fazendo uso de esplinte oclusal.
Conclusiones: A análise dos dados demonstrou uma diferença estatisticamente significante dos valores RMS dos sinais elétricos gerados pelos músculos masséteres direito e esquerdo em pacientes BS fazendo uso de esplinte oclusal. A média dos valores registrados pela manhã, após uma noite de sono se mostraram inferiores em relação aos registrados ao final do dia anterior, após uma jornada de trabalho (5,9 mv/6,59 mv). O nosso estudo mostra a eficácia do uso do esplinte oclusal como forma de prevenção e tratamento do BS e, demonstra a função protetora das estruturas da ATM, bem como, a ação miorrelaxante. Esta pesquisa foi realizado com apoio da Fundação de Amparo à Pesquisa do Estado de São Paulo - FAPESP (processo n 2003/01810-4) e Instituto de Pesquisa & Desenvolvimento IP&D/UNIVAP.
PD 232. ESTUDO DA EFICÁCIA DO USO DO ESPLINTE OCLUSAL EM PACIENTES COM SINAIS CLÍNICOS DE BRUXISMO DO SONO POR MEIO DA ELETROMIOGRAFIA DE SUPERFÍCIE E PROTOCOLO HELKIMO
L.L. Nascimento, C.F. Amorim, L. Marchini, C. Santos, R. Rocha y L.V.F. Oliveira
Instituto de Pesquisa & Desenvolvimento - IP&D. Universidade do Vale do Paraíba UNIVAP. São José dos Campos. Brasil.
O Bruxismo do Sono (BS) é definido como uma atividade motora orofacial, caracterizada por movimentos estereotipados, involuntários, rítmicos e espasmódicos não funcionais da mandíbula, associados ao apertamento e ou ranger dos dentes durante o sono. O contato oclusal deflectivo pode iniciar o comportamento bruxista e, este pode ser diminuído por meio do ajuste oclusal. O objetivo do presente estudo foi o de analisar a eficência do uso, por longo tempo, dos esplintes oclusais em pacientes BS por meio da análise da atividade elétrica dos músculos masséter e temporal por meio da eletromiografia de superfície (EMG) e pelo Protocolo HELKIMO. A pesquisa foi realizada no Laboratório de Distúrbios do Sono do IP&D da Universidade do Vale do Paraíba - UNIVAP tendo sido aprovada pelo Comitê de Ética em Pesquisa - CEP e exigido o Têrmo de Consentimento Livre e Esclarecido. Todos os sujeitos envolvidos eram portadores de BS com presença de sinais clínicos e características subjetivas avaliadas pelo Protocolo HELKIMO e, não haviam feito uso anteriormente de esplinte oclusal. Para o estudo da EMG foi utilizado o sistema de registro de sinais da marca EMG System do Brasil Ltda com eletrodos de prata posicionados nos pontos motores, em situação de oclusão mandibular e contração voluntária máxima da articulação têmporomandibular (ATM). O Protocolo HELKIMO consiste de uma avaliação subjetiva Índice Anamnésico de Disfunção e Índice de Disfunção Clínica onde são observados os sinais e sintomas referentes à ATM. Os sujeitos da pesquisa foram avaliados inicialmente, sem terem feito uso do esplinte oclusal, e, após 30 e 60 dias de uso.
Conclusiones: Os valores referentes à EMG de superfície apresentaram um declínio considerável em relação aos valores iniciais. O Protocolo HELKIMO mostrou uma redução no score em relação à primeira, segunda (30 dias) e terceira avaliação (60 dias). O nosso trabalho mostrou resultados favoráveis, estatisticamente significativos, em relação ao uso do esplinte oclusal por pacientes portadores de BS como forma de prevenção e tratamento. Esta pesquisa foi realizada com apoio da Fundação de Amparo à Pesquisa do Estado de São Paulo - FAPESP (processo n 2003/01810-4) e IP&D/UNIVAP.
Seleccionado para premio "Investigador joven"
PD 233. ESTUDO RETROSPECTIVO DA INCIDÊNCIA DE DISTÚRBIOS RESPIRATÓRIOS DO SONO EM PACIENTES PORTADORES DE ESCLEROSE LATERAL AMIOTRÓFICA
C. Santos, L.V.F. Oliveira, A. Braghiroli, L. Mazzini, G. Mora y R. Pratesi
IP&D/Universidade do Vale do Paraíba UNIVAP. Medical Center of Veruno Italia. FCS/UnB. São Jose dos Campos. Brasil.
Distúrbios respiratórios do sono (DRS) em pacientes com Esclerose Lateral Amiotrófica (ELA) têm sido relatados em pequenas séries de casos, mas a associação com a apresentação clínica - com sinais bulbares (B) ou sem sinais bulbares (nãoB) - ou a relevância do prognóstico não tem sido investigados. Estudos do sono de 114 pacientes com ELA, destes, 46 não bulbares (nãoB), com idade de 54 ± 11 anos, foram retrospectivamente analisados. A função respiratória foi melhor em pacientes não B: a CVF foi de 76 ± 20% contra 55 ± 23% no grupo bulbar (p < 0,001); a PaCO2 foi de 41 ± 5 contra 44 ± 6 mmHg (p < 0,05). O Índice de Apnéia/Hipopnéia (IAH) foi maior nos pacientes nãoB (22 ± 12 contra 15 ± 16 eventos por hora, p < 0,05); Neste grupo, 21 dos 46 pacientes (46%) tiveram mais de 20 eventos por hora contra 14 dos 68 (21%) pacientes nãoB (p < 0,005). Ao contrário, o Ìndice de Dessaturação de Oxigênio (IDO) foi similar (10 ± 11 versus 9 ± 12 eventos por hora, p = ns). A maioria dos eventos teve uma gênese central e eventos obstrutivos foram usualmente raros, exceto, em 7 pacientes (6 no grupo B) que tiveram mais que 10 eventos obstrutivos por hora. Os dados foram estratificados em 3 grupos: com a duração da doença inferior a 1 ano (< 1 ano), entre 1 e 2 anos (1-2 anos) e mais de 2 anos (> 2 anos). A ocorrência dos DRS diminuiu com o aumento da duração da doença (23 ± 15; 18 ± 14 e 16 ± 15 eventos por hora respectivamente) e no grupo > 2 anos foi significativamente menor que no grupo < 1 ano (p < 0,05). Outra vez, o IDO foi similar nos 3 grupos.
Conclusiones: O estudo mostrou que os DRS são mais comuns do que previamente descritos em pacientes com ELA, particularmente no primeiro ano de início da doença. Eventos obstrutivos ocorrem raramente, embora a prevalência de Apnéia Obstrutiva do Sono esteja maior do que o predito, particularmente quando os sintomas bulbares são presentes. Pacientes sem sinais bulbares mostraram uma maior prevalência de eventos centrais. O decréscimo progressivo dos eventos com o aumento da duração da doença pode ser devido a uma progressiva fraqueza dos músculos respiratórios, porém, pode sugerir, também um independente papel dos eventos noturnos que poderiam estar associados a um pior prognóstico ou a um maior declínio do estado clínico.
PD 234. FISIOTERAPIA RESPIRATORIA EN PATOLOGÍAS PLEURO-PULMONARES CON CAVIDADES SUPURADAS
I. Bo, S. Salisbury, M. Kierszenbaum y L. Vignoli
Cátedra de Neumonología y Cirugía de Tórax. Hospital Maciel. Montevideo. Uruguay.
Introducción: El tratamiento de patologías pleuro-pulmonares con cavidades supuradas plantea dificultades para el equipo tratante, desde la obtención de una muestra adecuada para estudio bacteriológico, la evacuación efectiva de la cavidad y la recuperación funcional del parénquima pulmonar circundante. En todas estas etapas la fisioterapia adquiere un rol preponderante, asociada al tratamiento médico y/o quirúrgico, permitiendo lograr los objetivos propuestos en el menor tiempo posible.
Objetivos: Facilitar la evacuación de la cavidad, recuperación del parénquima pulmonar de forma fisiológica y mejorar la funcionalidad del paciente.
Materiales y métodos: Se diseñó un plan kinésico a aplicar en pacientes con cavidad supurada pleural y/o parenquimatosa. El estudio prospectivo se inició en el 2002 hasta 2004; de 10 pacientes, con una edad promedio de 45 años. El diagnóstico fue clínico, imagenológico y funcional. Se utilizó desde la mecánica respiratoria hasta el drenaje postural, vibración, espiración forzada, tos kinésica y técnicas de reexpansión pulmonar. En procesos pleurales el drenaje fue quirúrgico para incluirlos en el abordaje kinésico. El seguimiento fue clínico e imagenológico.
Resultados: En 4 casos la evacuación de la cavidad fue completa, por vía fisiológica; en 3 casos fue por maniobra quirúrgica y en los 3 restantes, a pesar del tratamiento, el nivel en la cavidad fue oscilante. Todos los casos mostraron disminución del diámetro de la cavidad. En 7 de los casos se logró la desaparición completa; en 3 de ellos se resolvió por cirugía de resección. Todos mejoraron clínicamente su función respiratoria.
Conclusiones: El abordaje kinésico es necesario e imprescindible para: mejorar la evolución de las cavidades supuradas pleuro-pulmonares, el estudio bacteriológico, la resolución del proceso cavitado y la función pulmonar de estos pacientes. También se debe destacar que se debe lograr la colaboración del paciente, para así comprometerlo y responsabilizarlo en su tratamiento.
PD 235. SOMNOLENCIA DIURNA EN CONDUCTORES
D. Salvioli, R. Alchapar, A. Morán y P. Sáez
J.N. Lencinas. Mendoza. Argentina.
Se evaluó, en una población no randomizada que concurrió a obtener su licencia de conducir, la presencia de trastornos del sueño (somnolencia diurna) y su relación con accidentes de tránsito.
Se realizó una encuesta dirigida a 495 individuos, entre 18 y 86 años, en 10 días consecutivos, interrogando acerca del grado de somnolencia (escala de Epworth), si eran roncadores o no, y accidentes de tránsito. Se midió diámetro de cuello, peso y talla.
De los 495 entrevistados 134 fueron mujeres y 361 hombres. Escala de Epworth > 10 en 2,22% (1,49% de mujeres y 2,49% hombres). Habían tenido accidentes de tránsito 39% (29,85% de las mujeres y 42,38% de los hombres). 42,65% roncaban, 55,94% no y 1,4% no sabian. El diámetro de cuello promedio 34,96 (± 4,76) y 40,69 (± 3,34) para mujeres y hombres respectivamente. El 62% de la población estudiada tiene un IMC > 25, con 40% de sobrepeso y 22% de obesidad, correspondiendo el 80% de los casos a hombres.
Conclusiones: El grado de somnolencia (escala de Epworth > 10) fue mayor en obesos con p no significativo y en individuos con diámetro de cuello mayor de 43 cm (p: ns). Se encontró que 60% de los pacientes con Epworth > 10 habían tenido al menos un accidente de tránsito, con p no significativo (p = 0,35). Los roncadores tuvieron mayor IMC (p < 0,0001), mayor diámetro de cuello (p < 0,0001) y mayor grado de somnolencia (p = 0,0024).
PD 236. PREVALENCIA DE RONQUIDO Y DE SÍNTOMAS RELACIONADOS CON APNEA OBSTRUCTIVA DEL SUEÑO EN POBLACIÓN CHILENA MAYOR DE 40 AÑOS: COMUNICACIÓN PRELIMINAR-PROYECTO PLATINO
J. Jorquera, G. Valdivia, J. Pertuze, J. Dreyse y C. Lisboa
Departamentos de Enfermedades Respiratorias y Salud Pública. P. Universidad Católica de Chile. Santiago. Chile.
Introducción: El síndrome de apnea obstructiva del sueño (SAOS) tiene alta prevalencia. En Chile no existe información de la frecuencia de síntomas sugerentes (SS) y del riesgo de presentar SAOS.
Objetivo: Estudiar prevalencia de ronquido y de SS de SAOS en población chilena mayor de 40 años.
Métodos: Encuesta de síntomas, medición de talla, peso, circunferencia cervical (CC) y de cintura (CA). Se consideró alto riesgo de SAOS si se cumplían dos o más de los siguientes criterios: ronquidos, apneas presenciadas (AP) y somnolencia diurna (SD). Se estudiaron 1.208 sujetos, 464 hombres (H) y 744 mujeres (M).
Resultados: La prevalencia de ronquido fue de 66,4%, 72% en H y 62% en M (p = 0,001). La edad fue similar en sujetos roncadores (SR) y no roncadores (SNR). Los SR tenían más síntomas diurnos y nocturnos, eran más obesos (IMC 29 v/s 27 kg/m2 p < 0,0001) con CA (94 v/s 87 cm p < 0,0001) y CC (37 v/s 35 cm p = 0,001). Los H declararon mayor frecuencia de episodios de sofocación nocturna (40 v/s 27% p < 0,0001) y AP (27 v/s 14% p < 0,0001). En cambio las M declararon mayor frecuencia de sueño no reparador (43 v/s 25% p < 0,0001). No hubo diferencias en el grado de SD entre H y M. El 34,5% de los H tienen alto riesgo de presentar SAOS y solo el 25% de las M (p = 0,001). Los H y las M con SS de SAOS eran más obesos, con CA y CC mayor que los sujetos sin SS. La prevalencia de HTA en sujetos con SS de SAOS fue mayor que en los sin SS (36% v/s 24% p = 0,001), no hubo diferencias en tabaquismo, DM, ni AVE. El riesgo de SS de SAOS dependió del género (p = 0,001), edad (p =0,01), IMC (p < 0,0001), CC (p < 0,0001), CA (p < 0,0001), y nivel socioeconómico (NSE) (p = 0,027). En M hubo una fuerte relación entre edad y SS de SAOS, no observada en H. Las M mayores de 55 años con SS eran más obesas (0,003) y tenían una CC (p < 0,0001) y CA (p < 0,0001) elevada.
Discusión: Los resultados confirman que los factores de riesgo para presentar SAOS son edad, género, IMC, CA, y CC.
Conclusiones: La prevalencia de roncopatía en la población chilena es elevada. Un 34% de los hombres y 25% de mujeres tienen alto riesgo de SAOS. Los cambios antropométricos en mujeres mayores de 55 años podrían explicar la relación entre edad y su mayor riesgo de SAOS.
PD 237. SÍNTOMAS RELACIONADOS CON TRASTORNOS RESPIRATORIOS ASOCIADOS AL SUEÑO EN NIÑOS DE EDUCACIÓN PRIMARIA DE UN COLEGIO PÚBLICO (LIMA-PERÚ)
L. Gutiérrez, A. Pena, M. Villavicencio y N. Caceda
Lima. Perú.
Objetivos: Determinar la prevalencia de los síntomas relacionados a los trastornos asociados al sueño en una población infantil proveniente de un colegio público en Lima-Perú.
Determinar si existe asociación entre los síntomas del síndrome de apnea obstructiva del sueño y los problemas de aprendizaje en la población estudiada.
Materiales y métodos: Estudio de prevalencia de corte seccional, en el que se usó un cuestionario de 13 preguntas sobre los hábitos de sueño previamente validado. Los cuestionarios fueron enviados a los padres de los niños de primero a sexto grado de educación primaria de un colegio público del distrito de San Luis en Lima, Perú.
Resultados: De las 1.405 encuestas entregadas a los padres, un total de 739 (52,6%) fueron devueltas; 54% niñas y 46% niños. Se encontró 306 niños con ronquido ocasional (41,4%) y 58 con ronquido habitual (7,8%). Las edades de los niños variaron entre 6 y 13 años (media, 8,85 ± 1,74). El ronquido habitual fue más frecuente en el grupo etáreo de 9 a 10 años, no encontrándose diferencia significativa con respecto al sexo. Los niños con ronquido habitual tienen significativamente más síntomas nocturnos tales como apnea observada por los padres (odds ratio [OR], 4,57; IC, 1,18 a 17,73; p = 0,05) y dificultad para respirar durante el sueño (OR, 7,04; IC, 2,69 a 18,42; p < 0,001). La prevalencia de los síntomas diurnos tales como odinofagia frecuente (OR, 2,42; IC, 1,19 a 4,91; p < 0,05), respiración bucal (OR, 8,84; IC, 4,79 a 16,31; p < 0,0001), cefalea matutina (OR, 3,98; IC, 2,01 a 7,91; p < 0,0001), quedarse dormido al ver la televisión (OR, 7,09; IC, 3,89 a 12,91; p < 0,0001) y los problemas de aprendizaje (OR, 2,64; IC, 1,4 a 4,98; p < 0,05) también está elevada significativamente. Asimismo, los problemas de aprendizaje están asociados significativamente con las variables compuestas: sueño excesivo durante el día y apnea, no encontrándose asociación con el sexo.
Conclusiones: Encontramos una prevalencia de síntomas relacionados con trastornos respiratorios asociados al sueño en el grupo infantil estudiado similar a otras series. Los problemas de aprendizaje están asociados significativamente con el ronquido, sueño excesivo durante el día y apnea, no encontrándose asociación con el sexo dentro del grupo estudiado.
PD 238. GRADO DE UTILIZACIÓN DEL CPAP EN APNEA OBSTRUCTIVA DEL SUEÑO EN NUESTRO MEDIO
J.P. Casas, A. Blua, H. Abbona, J. Pérez, C. Lucero y A.M. López
Hospital Privado de Córdoba. Córdoba. Argentina.
El síndrome de apnea obstructiva del sueño (SAOS) es de elevada prevalencia, con consecuencias médicas y psicosociales potencialmente graves. La presión positiva continua de la vía aérea (CPAP) es el tratamiento de elección. El objetivo de este estudio es evaluar el grado de utilización del CPAP en nuestro medio.
Material y métodos: Análisis retrospectivo de pacientes con SAOS e indicación de CPAP, estudiados en neumonología y neurología entre 1997 y 2003. Se evaluó telefónicamente uso y tolerancia del CPAP, motivos de discontinuación y su relación con la severidad del SAOS por polisomnografia (PSG) mediante el índice de apneas-hipopneas por hora de sueño (IPR). Análisis por ANOVA, "p" significativa menor de 0,05.
Resultados: Se indicó CPAP a 130 pacientes, de los entrevistados respondieron el 52% (n 68): edad promedio 63,2 años (rango 34 a 88), predominio masculino (61 hombres vs 7 mujeres), índice de masa corporal (IMC) promedio 32,7 ± 7,8. La PSG basal mostraba un IPR promedio 38,8 ± 20,1 y un índice de desaturaciones superior a 4%/hora sueño de 16,4 ± 15,4. Se analizaron dos grupos: Grupo A: 49% (n 33) con uso continuo de CPAP y Grupo B: 51% (n 35) compuesto por aquellos que nunca utilizaron el CPAP (n 26) o lo discontinuaron (n 9). El grupo A mostró: mayor IMC (grupo A 35 ± 9,4; grupo B 30,6 ± 5,1) (p = 0,01); mayor severidad por PSG (IPR grupo A: 47,1 ± 22,4; grupo B: 31 ± 14) (p = 0,0007) y mayor índice de desaturaciones superior a 4%/hora sueño (grupo A: 23,2 ± 18 y grupo B: 10 ± 8,6) (p = 0,0002). En el grupo A el 48% de los CPAP fueron comprados por el paciente, mientras que en el grupo B, sólo el 22% lo adquirió. Las principales causas de no uso de CPAP fueron problemas económicos o de cobertura médica (n 9) y mala tolerancia al ensayo inicial con CPAP (n 5). La principal causa de discontinuación fué la mala tolerancia (n7). Complicaciones relacionadas al uso crónico: heridas cutáneas (21%), malestar ocular (7%), sequedad/congestión nasal (26%), sequedad bucal (7%) o disconfort (21%).
Conclusiones: La mayor aceptación y continuidad en el uso del CPAP se correlacionó con la severidad del SAOS y con la disponibilidad de equipo propio. Los problemas económicos o de cobertura fueron la principal causa de no utilización del tratamiento.
PD 239. OXIGENOTERAPIA CRÓNICA DOMICILIARIA EN SAN MIGUEL DE TUCUMÁN
F. González, O. Díaz, D. Flores, A. Rovarini, C. Medina y E. Lescano
Unidad Respiratoria. Sanatorio Galeno. Tucumán. Argentina.
La oxigenoterapia crónica domiciliaria es un método terapéutico que mostró su efectividad en la disminución de la mortalidad en pacientes con enfermedad pulmonar obstructiva crónica, difundiéndose su aplicación a otras patologías respiratorias crónicas hipoxémicas. Con el objeto de conocer cómo se está realizando la oxigenoterapia crónica domiciliaria en San Miguel de Tucumán se diseño una encuesta para realizar a los pacientes en su domicilio, investigando sobre diagnóstico, antecedentes, estudios realizados, tratamiento recibido, indicación de oxígeno, horas reales de uso, sistemas de administración, fuente, etc.
Resultados: Se encuestaron 59 paciente adultos de los cuales el 93% fue prescripto por neumonólogos, 23 mujeres y 36 hombres; el rango de edad fue de 25 a 92, con un promedio de 69,7 años e IMC de 25,1. Las patologías que llevaron a la OCD fueron: EPOC 31 pacientes (52,5%); fibrosis pulmonar 18 pacientes (30,5%); asma 3 pacientes (5%); bronquiectasia 2 pacientes (3,4%); cáncer de pulmón 1 paciente (1,7%); otras 4 pacientes (6,8%). De los pacientes encuestados tuvimos 38 ex fumadores, 7 fumadores, 14 no fumadores, con un promedio de 74,6 paquetes/año entre fumadores y ex fumadores. Recibieron indicación de oxígeno continuo 17 pacientes (29%); intermitente 40 (67,8%), nocturno 2 (3,4%), siendo indicadas 17,3 horas promedio y siendo usadas 13,1 horas en promedio. Con respecto a los sistemas de administración el 98% de los pacientes usa cánula nasal. La fuente de oxígeno más usada fue concentrador (86,4%), seguida de dispositivos de oxígeno líquido (10,2%) y oxígeno gaseoso (3,4%).
Conclusiones: Observamos que la prescripción de OCD se ajusta a las normas del consenso argentino, no siendo usados en la forma correcta, por lo que resaltamos la necesidad de aumentar las medidas de control en el domicilio.
TABACO
PD 240. TABAQUISMO EN EL PERSONAL DEL HOSPITAL EL CARMEN (OSEP). MENDOZA
R. Lisanti, M. Granana, G. Moreno, E. Delaballe y L. González
Hospital El Carmen. Mendoza. Dorrego-Mendoza. Argentina.
Objetivo: Conocer la prevalencia de tabaquismo en el personal del Hospital El Carmen para, posteriormente, realizar una intervención, declarando al hospital libre de tabaco, y poder evaluar los resultados de dicha intervención.
Material y métodos: Se realiza una encuesta anónima al personal del hospital, utilizando un cuestionario validado por la Sección Tabaco y Epidemiología de la AAMR, con medición de monóxido de carbono espirado. El hospital cuenta con 428 empleados, 188 mujeres (43,93%) y 240 hombres (56,07%), los cuales se dividen en 5 grupos: 132 médicos, 38 bioquímicos, 124 enfermeros, 88 administrativos y 46 técnicos.
Resultados: Se encuestaron 267 empleados (62,38%), 130 mujeres y 137 hombres, con una edad media de 43 años, 88 médicos, 22 bioquímicos, 74 enfermeros, 53 administrativos y 30 técnicos. En el total de la muestra resultaron: fumadores diarios 69 (25,84%), 32 mujeres y 37 hombres. Fumadores ocasionales 28 (10,48%), 15 mujeres y 13 hombres. No fumadores 170 (63,67%), 83 mujeres y 87 hombres; del total de no fumadores 81 (47,64%) son ex fumadores 36 mujeres y 45 hombres. La medición de CO espirado mostró una media de 3,94 ppm en los no fumadores, 7,72 ppm en los fumadores ocasionales y 19,21 ppm en los fumadores. Del grupo de no fumadores (n = 170), tienen CO espirado igual o mayor a 6 ppm en 23 empleados e igual o mayor a 10 ppm en 8 empleados.
Conclusiones: los datos hallados son similares a los de la población general, lo que pone de manifiesto la poca participación del personal de la salud en el control del tabaquismo. La medición de CO de carbono en no fumadores con niveles superiores a 10 ppm sugiere el impacto del tabaquismo sobre el fumador pasivo.
PD 241. PREVALENCIA DE TABAQUISMO EN TRABAJADORES DE LA SALUD DE PUERTO MADRYN
D. Schönfeld
Sanatorio de La Ciudad. Servicio de Neumonología. Puerto Madryn. Argentina.
Introducción: El tabaquismo será en 2025 la primera causa de muerte en la población mundial, estimándose 10.000.000 los decesos anuales, con una pérdida de esperanza de vida entre 20 y 25 años (1) (2). El consumo se incrementa en las naciones subdesarrolladas y las edades de inicio son cada vez más tempranas. De los 1.100 millones de fumadores en el mundo el 80% está en países de medianos y bajos recursos. En Argentina fuma el 32,8% (6) de la población y el 25% de los médicos (4), muriendo anualmente 45.000 personas por esta causa (3). Considerando a los trabajadores de la salud los contactos con la población afectada, serían fundamentales para combatir esta epidemia marcando conductas y siendo vectores en campañas de prevención y cesación del mismo en la sociedad.
Objetivos: Establecer la prevalencia del tabaquismo entre los trabajadores de salud de Puerto Madryn y analizar las diferencias entre los médicos y los otros integrantes del sistema sanitario.
Material y metodo:Población: 209 agentes de salud. Tipo de estudio: Descriptivo. Procedimiento: Encuesta anónima autoadministrada con las 7 preguntas principales (7 core questions) de la OMS (5) y el agregado de otras determinando sexo, grupo etareo, tipo de trabajo, hábito en el trabajo, hábito frente a los pacientes y existencias de áreas para fumar. Procesamiento de datos: epi-info 6.
Resultados: Población: 58,9% sexo femenino y 41,1% masculino; entre 20 y 68 años. El 50,5% son médicos y representan al 72% de los médicos de Pto Madryn: 63,2% alguna vez fumador (AVF); 40,7% actualmente fumador (AF) (41,1% masculino y 33,3% femenino); 32,5% fumador diario (FD) y 8,2% fumador ocasional (FO). El 53,8% fuma en el trabajo (FT). El 48,5% son no médicos (Enf. 38,7% - Adm. 28,3% - Mucamas 16,0% - Otros 37,0%): 59,8% (AVF) el 42,5% (AF) (42,9% masculino y 41,4% femenino); 35,0% (FD) y 7,5% (FO). El 73,9% (FT). El 19,4% de la población en estudio cree tener zonas aptas para fumar (médicos el 22,1%).
Conclusiones: La similitud en la prevalencia del hábito de consumo en los distintos integrantes del sistema de salud entre sí y con la población general pone de manifiesto que este subsector no capitaliza su situación privilegiada frente a la sociedad. Esto hace evidente el planteo de estrategias que generen cambios de conductas en los modelos sanitarios como parte del combate de esta epidemia.
PD 242. CENSO HOSPITALARIO SOBRE EL HÁBITO TABÁQUICO
G. Welter y R. Sylvestre Begnis
Hospital Italiano Garibaldi de Rosario. Rosario. Argentina.
A pesar de reiteradas y continuas campañas realizadas para abandonar el hábito tabáquico, fumar sigue en aumento en los países en desarrollo.
Objetivo: Evaluar el hábito y conductas tabáquicas dentro de una institución sanatorial de la ciudad de Rosario.
Material y métodos: Entre marzo y septiembre de 2003 se encuestaron en forma anónima y personalizada a todos los trabajadores del Hospital Italiano "Garibaldi", incluyendo a alumnos de las carreras de Medicina y Licenciatura en Enfermería del Instituto Universitario Italiano de Rosario (IUNIR).
Resultados: Fueron censadas 992 personas pertenecientes al plantel médico y no médico del hospital. El 33% se identificó como fumador, el 20% como ex fumador y el 47% nunca fumó. El 37% de los fumadores dijeron fumar hasta 5 cigarrillos diarios, el 54,8% entre 6 y 10 cigarrillos por día y el 7,2% más de 20/día. Estas frecuencias fueron mayores a las relatadas por los ex fumadores cuando mantenían el hábito. Los hombres y las mujeres fumaban en igual proporción (33,3% y 33,7%, respectivamente) (P = NS). Los estudiantes del IUNIR, los camilleros, personal de mantenimiento y el personal no médico fueron los que más fumaban; los médicos y los administrativos fueron los que menos fumaban. Uno de cada cuatro médicos eran fumadores, pero en más proporción los residentes que los de planta permanente. El 94,3% estuvo de acuerdo con la prohibición de fumar en los lugares públicos del hospital. Los fumadores son los que menos actividad física realizaban.
Conclusiones: A pesar de ser una institución sanatorial que debería caracterizarse por una menor incidencia de trabajadores con hábito tabáquico, la proporción de fumadores fue similar a la registrada en la población general de Argentina. El ambiente hospitalario poco influye en la concientización de dejar el hábito; el contacto diario con enfermos, aún con patologías consecuentes del tabaquismo, parece no amedrentar la costumbre de fumar. Otros estudios nacionales que evaluaron la prevalencia de fumadores entre cardiólogos, neumonólogos, alergistas y pediatras fue del 25%. Nosotros hemos identificado un 26,2% de fumadores médicos en esta serie. En este censo la gran mayoría de los trabajadores estuvo de acuerdo con prohibir fumar en lugares públicos del hospital. Una oportunidad óptima para la "aplicación de medidas tendientes a reducir el consumo de tabaco", como propone la OMS.
PD 243. ANÁLISIS ECONÓMICO DEL CONSUMO DE TABACO EN ARGENTINA
F. Verra, M. González Rozada, G. Sánchez y M. Angueira
UATA. Martínez. Argentina.
En Argentina existen 6 millones de consumidores de cigarrillos y la industria emplea 500.000 trabajadores.
Objetivos:1) Describir y analizar los costos y las variables del consumo. 2) Analizar opciones de control del consumo.
Método: El consumo está determinado por precios, ingreso y otras variables. Para la estimación se utilizaron datos agregados entre 1996-2001. Las estimaciones se hicieron tomando para la demanda, series temporales de consumo, precio e ingreso y se utilizó la transformación logarítmica de las variables. Para ilustrar el posible impacto de un incremento de los impuestos se utilizaron datos de 1999. Se usó un rango dado por dos desvíos estándar de la estimación de 0,35. Se utilizaron estimaciones de elasticidad asumiendo que la tasa impositiva aumenta un 25 o un 50%. Se asumió que el precio al consumidor es de 1,279 $/paquete.
Resultados: El consumo cayó entre 1996-2001 un 12%. Entre 1997-1999 creció 4% anual y cayó 13% entre 1999-2001, con un aumento en el precio del 11%. Entre 1996-1998 se produce un aumento de 3% en el precio, entre 1998-2000 una caída y, por último, un incremento. La elasticidad precio indica que un incremento del 10% disminuirá un 3,5% el consumo. La elasticidad ingreso indica que un aumento del 10% aumentará 7-8% el consumo (ambos estadísticamente significativos). Control para el consumo: con un incremento del 25% en los impuestos el precio de venta pasaría de 1,279 a 1,49 $/paquete y con una elasticidad precio de 0,35 el consumo disminuye 5,6% y los ingresos del estado aumentan 18,18%. Si se considera un incremento del 50%, el precio de venta pasaría de 1,279 a 1,707 $/paquete y significa una reducción en el consumo del 12% y un incremento en los ingresos del 32%. Impuesto y su impacto en el sector: datos del año 2000 sugieren que la producción es de alrededor de 905 millones. Con una elasticidad de 0,35, un aumento del 25% en los impuestos provocaría una caída en los ingresos del sector de 5,21%, una pérdida en las ganancias de 2 millones y una disminución en el empleo de un 5% (25.000 trabajadores). Con un aumento del 50% las pérdidas serían del 10%, el empleo caería un 10% y la pérdida en las ganancias serían de 5 millones.
Conclusiones: El aumento del impuesto de los cigarrillos disminuye su consumo e incrementa los ingresos del estado con un costo mínimo en el empleo.
PD 244. EVALUACIÓN DEL PLAN DE AYUDA PARA DEJAR DE FUMAR DEL SERVICIO DE NEUMONOLOGÍA DEL HOSPITAL FRANCÉS
J. Haag, L. Maschio, A. Luppo, L. Font Nine y E. Alzua
Hospital Francés. Capital Federal. Argentina.
El plan de ayuda para dejar de fumar llevado adelante por nuestro servicio consiste en una reunion semanal durante el primer mes con la presencia de neumonólogo y psicóloga con experiencia en adicciones. Se realiza posteriormente seguimiento de todos los pacientes con control semanal hasta el tercer mes y controles periódicos hasta los 2 años.
Se controlaron 93 pacientes que realizaron el plan durante el año 2001. El promedio de edad de los pacientes fue de 30 a 75 años, 44% fueron mujeres y 56% varones.
El 100% había comenzado a fumar antes de los 20 años. Según el test de Fagestrom el 26% tenía dependencia alta, 30% dependencia moderada y 44% dependencia baja. El 80% de los pacientes fumaba 20 cigarrilos día de promedio desde hacía más de 10 años. Al evaluar la adhesión del paciente al tratamiento el 53,7% concurrió al control después del primer mes. El resto incumplió con su cita. El 54% de los pacientes tomó como medicación bupropión en una toma diaria durante todo el tratamiento. Observamos en el seguimiento que el 22% dejó de fumar totalmente en el primer mes, incrementándose este porcentaje de abstinencia total al 54% al tercer mes de control y seguimiento. Cuando se realizó el control de estos pacientes a los 2 años el porcentaje de abstinencia total era del 38%, con un porcentaje de recaída del 16%. A estos pacientes se les reinstaló el control y tratamiento.
Conclusiones: Concluimos que a través de nuestro seguimiento a largo plazo de los pacientes fumadores conseguimos mejorar el % de abstinencia total y diagnosticar y controlar rapidamente la recaída.
PD 245. CARACTERÍSTICAS DE LOS FUMADORES QUE CONCURREN A UN TALLER DE CESACIÓN DEL HÁBITO TABÁQUICO
R.I. Estevan, M.C. Brian, M.I. Medin, S. Inwentarz, C. Mosca y E. Abbate
Instituto de Tisioneumonología Prof. Dr. R. Vaccarezza. Capital Federal. Argentina.
Objetivo: Determinar las características epidemiológicas de los tabaquistas que concurren a un taller de cesación del hábito tabáquico.
Material y métodos: Se consideraron las respuestas de una encuesta pautada a los concurrentes a los talleres de cesación realizados entre 1° de marzo de 2001 y 25 de junio de 2004. Los talleres se realizan en 2 días consecutivos con un mínimo de 5 personas y un máximo de 15.
Resultados: Concurrieron 38 mujeres (54,3%) y 32 hombres (45,7%). La mayoría tenía educación secundaria completa (57,1%), habiendo completado estudios terciarios o cursándolos (20%). El 65,7% eran mayores de 45 años, encontrándose entre 45-54 años el 38,6%. La edad de inicio de los pacientes fue en su mayoría entre los 15-20 años (55,7%), iniciándose antes de los 15 años el 35,7%. El 71,4% de los pacientes fumaba cigarrillos rubios. Los pacientes habían tenido más de 1 intento de cesación (57,1%), variando los períodos sin fumar desde pocas horas hasta algunos meses; sólo el 17,1% había permanecido más de 1 año sin fumar. Presentaba patología relacionada con el cigarrillo el 70% de los pacientes. Si consideramos el puntaje del test de adicción a la nicotina el 8,6% presentaba un puntaje de 0-5, de 5-10 el 70%, y mayor de 10 el 21,4%. Se encontraba totalmente decidido a dejar de fumar el 55,7%, mientras que tenía una decisión no muy firme el 42,9%. Sólo el 1,4% no estaba decidido a dejar de fumar. Consideraba que tendría éxito en este intento el 80%. No temía efectos adversos debido a la cesación el 80%, y del 20% que lo pensaba, el 60% consideraba que presentaría ansiedad, 20% que engordaría y 20% temía al síndrome de abstinencia. Del total de pacientes, el 64,3% consideraba que engordaría, pero sólo el 6,6% de ellos lo consideraban adverso.
Conclusiones: En cuanto a las características generales del hábito tabáquico, no se hallan diferencias con otras encuestas de fumadores. Considerando la edad de los pacientes que concurren al taller, mayores de 45 años, y que el 70% de ellos ya presentan patología relacionada con el tabaco, consideramos importante incrementar las acciones para llegar a los tabaquistas más jóvenes antes que presenten patología. Dado que nuestro taller recién ha cumplido 2 años, estamos comenzando a recolectar datos sobre cesación a los 2 años y número de recaídas.
PD 246. PREVALENCIA DEL TABAQUISMO EN MÉDICOS DE LA CIUDAD DE OLAVARRÍA
B.N. Martínez, M. Lavat, N. Álvarez, R. Pitarque, M.C. Weis y A. Dirgam
Hospital Municipal H. Cura. Olavarría. Argentina.
Objetivo: Determinar la prevalencia de fumadores en médicos de Olavarría.
Métodos: Se realizó un estudio de corte transversal, con encuesta autoadministrada extraída y abreviada del protocolo FUMAr, con medición de CO espirado, sobre una población de 270 médicos de salud pública y privada. Se encuestaron 248 (91,8%) y se realizaron 245 mediciones de CO (98,8%).
Resultados: La prevalencia fue del 29,4% (22,6% diarios y 6,8% ocasionales). El 68% se encuentra entre el grupo de 35-54 años. El 65% fue sexo masculino El porcentaje de fumadores por áreas fue: guardia 41,66%; cirugía 36,58%; ginecología 35,29%; clínica 32,63%; dirección 25%; APS 22,22%; terapias 18,75%; pediatría 18,51%. El 83,1% declaró haber fumado alguna vez en su vida; el 56,9% aceptó haber sido fumador y el 90% de ellos fumó diariamente por lo menos 6 meses. El 23,9% fuma o fumó más de 20 cig/día y el 26,7% entre 1-10 cig/día. El promedio de cigarrillos fumados es de 16/día en los fumadores diarios y 7/día en los ocasionales. El 23,3% fumó más de 20 años. El 36,2% de los encuestados dejó de fumar. Los fumadores diarios, el 32,1% (18/56), y los fumadores ocasionales, el 31,3% (5/17), no fumarán en los próximos 5 años. El 95,4% de los no fumadores tuvieron una CO normal y en el 2,97% se hallaron valores de fumador pasivo En el 16,07% de los fumadores diarios se encontraron valores normales de CO. Los fumadores diarios sólo el 42,9% (24/56) dejó de fumar por un período de 1 año o más y los ocasionales dejaron un 93,9% (15/17) El 92,7% está de acuerdo con que esté prohibido fumar en lugares públicos cerrados. El 84,3% está totalmente de acuerdo en que debe prohibirse fumar en todas las áreas relacionadas con la salud. El 98% está de acuerdo con un hospital libre de humo.
Conclusiones: La prevalencia de tabaquismo fue del 29,4%. Un alto porcentaje declaró haber fumado alguna vez en su vida. El sexo masculino y la edad entre 35-54 años predominó entre los fumadores. La mayor concentración de fumadores se registró en áreas de guardia y cirugía. El CO > 12 ppm se encontró en la mayoría de los fumadores. Bajo porcentaje de exposición a humo de tabaco ambiental. Un tercio de los fumadores piensa en no fumar. La mayoría está totalmente de acuerdo con un hospital libre de humo, pilar fundamental para combatir la pandemia del tabaquismo.
PD 247. EVALUACIÓN DE TABAQUISMO EN ADOLESCENTES DE COLEGIO SECUNDARIO. PERFIL POBLACIONAL
M.I. Medin, M. di Loretto, C. Olivera, K. Giménez, J. Osses y J. Caneva
Sección de Neumonología. ICYCC. Fundación Favaloro. Buenos Aires. Argentina.
Introducción: Considerando que entre el 80 a 90% de los fumadores adultos inician esta adicción antes de los 20 años de edad y que, a su vez, se ha detectado un inicio cada vez más precoz dentro de este grupo etario, cobra importancia la evaluación diagnóstica de esta población a los fines de instrumentar medidas preventivas.
Objetivo: Determinar la prevalencia de fumar entre alumnos de colegio secundario.
Material y método: Se realizó una encuesta autoadministrada en 2 colegios secundarios del Gran Buenos Aires en los meses de mayo y junio de 2003, uno de Avellaneda y otro de José C. Paz, encuestando alumnos entre 15 y 20 años.
Resultados: 113 alumnos fueron encuestados; 68 (60%) mujeres y 45 (40%) varones; edad 16,8 ± 0,78; fumaban 72 (64%); edad de inicio 14 años; edad mínima de inicio 8 años; no fuman 41 (36%); padres fumadores 77 (68%) y madres fumadoras 69 (61%); conocen los tóxicos: nicotina 100 (88,5%); alquitrán 56 (49,5%), monóxido de carbono 43 (30%); factores de inicio: curiosidad 36 (50%), ejemplo de padres y hermanos 15 (21%); rebelión juvenil 7 (10%), deseo de parecer adulto 3 (4%), delgadez y éxito 2 (3%), status 1 (.3%) y otros 8 (11%); marca predominante PM 40 (55%); quieren información acerca de la adicción: 48 (66%)
Conclusiones: Considerando los altos porcentajes de prevalencia en la adicción y la precocidad en el inicio se impone la obligación de iniciar campañas de prevención a edades inferiores.
PD 248. EVALUACIÓN Y RESULTADOS DE UN PROGRAMA DE CESE DE TABAQUISMO
M. Rovira, T. Anido, M.V. López Varela, A. da Rosa, M. Mamchur y F. Giménez
Centro de Asistencia del Sindicato Médico del Uruguay. Montevideo. Uruguay.
Introducción: El tabaquismo es una enfermedad crónica y adictiva con recaídas. Existen tratamientos disponibles para dejar de fumar por lo que las instituciones sanitarias deben incorporar e incentivar los programas de cese del hábito entre sus prestaciones.
Objetivos: Describir las características y resultados a 1 año del programa de cese de tabaquismo de nuestra institución en el período mayo 2000 a junio 2003.
Métodos: A junio de 2003, 221 fumadores habían completado la evaluación. Se realizó historia de tabaquismo, grado de dependencia a la nicotina (Fagerström), estudio de función pulmonar en todos los fumadores ingresados en el programa. Cumplido el año de ingreso se evaluó el cese de tabaquismo, que fue confirmado a través de la medida del CO en aire espirado (menor de 10 ppm). El programa incluyó apoyo psicológico grupal durante 8 sesiones con o sin tratamiento (bupropión y/o terapia sustitutiva de nicotina. TSN).
Resultados: 300 fumadores iniciaron el programa. 221 completaron la evaluación al año con una edad `x 46,7 ± 10,67, 85 hombres y 136 mujeres, con una dependencia a la nicotina `x 5,64 ± 2,06. 79 abandonaron el programa (26,3%). Recibieron tratamiento: en 210/221 (95%); TSN y bupropión 78/221 (35%), bupropión solo 96/221 (43%), TSN solo en 25/221 (11%) y 11/221 (6%) no recibieron tratamiento. 73 fumadores (33,03%) se mantuvieron sin fumar al año con una edad `x 47,18 ± 11. 34 hombres (47%) y 39 mujeres (53%) con una dependencia a la nicotina `x 5,72 ± 2,00. Recibieron tratamiento con bupropión y TSN el 95%.
Conclusiones: En un programa de cese de tabaquismo de 8 sesiones con apoyo psicológico y tratamiento farmacológico los índices de cesación de tabaco al año fueron de 33,03%.
PD 249. O HÁBITO DO TABAGISMO ENTRE OS ALUNOS DOS CURSOS DE GRADUAÇÃO EM FISIOTERAPIA (SÃO PAULO - BRASIL)
C. Pagani, M. Maia, G. Belmonte, T. Ramos, E. Sousa y J. Jardim
Universidade Federal de São Paulo. São Paulo. Brasil.
Introdução: No Brasil, 24% da população adulta é fumante (28% homens, 20% mulhreres) (CEBRID 2002); 6,5% dos alunos da escola fundamental e da secundária são fumantes regulares (CEBRID 1999). Não se conhece a prevalência de fumantes nas Universidades brasileiras. Na Unifesp, 8,5% dos alunos de Medicina são fumantes, elevando-se a prevalência entre os alunos de enfermagem para 15% (1996). Não se conhece a prevalência de fumantes entre os fisioterapeutas e alunos de fisoterapia.
Objetivos: Conhecer o hábito do tabagismo entre alunos dos Cursos de Graduação em Fisioterapia na Cidade de São Paulo; avaliar a prevalência do uso do tabaco entre os primeiro e terceiro ano; verificar se existe diferença do hábito de fumar entre os alunos de escolas confessionais e privadas não confessionais.
Material e métodos: Foram estudados alunos matriculados nos Cursos de Graduação de Fisioterapia de 3 faculdades (2 instituições particulares não confessionais e 1 confessional adventista), mediante o uso de 4 questionários: consumo tabágico, genérico de qualidade de vida (SF-12), dependência à nicotina ( Fagerstrom) e atividade física (IPAQ).
Resultados: Foram estudados 322 alunos (76,7%: mulheres e 23,3% homens ), sendo 52 alunos da confessional e 270 das não confessionais : 6,1% das mulheres e 0% dos homens da confessional eram fumantes, enquanto que nas não confesionais 23,8% das mulheres e 26,8%dos homens eram fumantes. Em relação à diferença entre os 1o e 3o anos, na faculdade confessional todas as alunas deixaram de fumar no 3º ano enquanto que os homens se mantiveram sem fumar (0%); nas não confessionais houve um discreto aumento entre as alunas do sexo feminino (de 22% para 23,8%) e diminuição entre os homens (de 32% para 26,8%). Na faculdade confessional, entre 85 e 90% nunca foram fumantes; nas não confesionais, entre 68 e 85% nunca foram fumantes.
Conclusão: Nós concluímos que os alunos de Fisioterapia apresentam uma elevada prevalência de fumantes, com as mulheres apresentando uma prevalência ligeiramente maior que os homens. Alunos de faculdade confessional fumam substancialmente menos. Alunos do terceiro ano das faculdades não confessionais mantém a mesma prevalência de tabagismo.
Parcialmente subsidiado pelo CNPq, Brasil.
PD 250. RESULTADOS DE UN PROGRAMA DE ABANDONO DEL TABAQUISMO EN UNA POBLACIÓN GENERAL
R. Smith, J. Chertcoff, J. Rosso, J. Bernaciak, M. Blasco, S. Quadrelli, A. Salvado, E. Borsini y M. Bosio
Servicio de Medicina Respiratoria. Hospital Británico de Buenos Aires. San Fernando. Argentina.
Se ha valorado la eficacia de un programa de tratamiento del tabaquismo combinando bupropión con terapia sustitutiva de nicotina (TSN) y terapia grupal conductual en una población de pacientes de un hospital general.
Un total de 393 pacientes (205 masculinos y 188 femeninos) con edad media de 47 años recibieron tratamiento con bupropión, terapia sustitutiva con nicotina con dosis de aplicación dependientes del grado de puntuación del test de Fagerstrom, combinados con terapia grupal de tipo conductual en todos los casos. El índice de abstinencia fue del 91,8% al mes y del 56,2% al año de seguimiento. No se pudo predecir el éxito y/o el fracaso del programa de tratamiento. Los efectos secundarios fueron leves y principalmente se observó la presencia de cefalea, mareos, insomnio y reacciones cutáneas.
PD 251. TABAQUISMO EN ADOLESCENTES
M.E. Pizarro, M.S. Pilheu, E. Prieto, C. Nigro y E. Rhodius
Hospital Alemán. Buenos Aires. Argentina.
Objetivo: Determinar la prevalencia del tabaquismo en adolescentes que concurren a colegios secundarios privados de la Ciudad Autónoma de Buenos Aires.
Material y métodos: Se realizó una encuesta de carácter anónimo, autoadministrada, a estudiantes que cursaban tercero, cuarto y quinto año del secundario, en 11 colegios privados de la Ciudad Autónoma de Buenos Aires.
Las variables analizadas fueron: edad, sexo, cantidad diaria fumada, edad de comienzo, lugares habituales donde fumaban, incentivo para fumar, tabaquismo en la familia, conocimientos sobre el daño que produce el tabaco.
Resultados: Se entregaron 1.400 encuestas y fueron respondidas 1.079 (77%). La edad promedio de la población fue 16 años. Hubo un 60% de mujeres y un 40% de varones (p < 0,05). El 28,36% (n 306) eran fumadores actuales, siendo el 66,6% de sexo femenino. La edad promedio de inicio fue de 14 años (10-17 años). El 23,5% fumaba menos de 10 cigarrillos por semana, el 45,4% 1-5 cigarrillos/día, el 20% 5-10 cigarrillos/día, el 9% 10-20 cigarrillos/día y el 2% más de 20 cigarrillos día. No hubo una diferencia significativa entre ambos sexos en el consumo diario de tabaco. El porcentaje de sujetos que fumaba en los diferentes ámbitos reportados fue similar (p NS). El 30% de los no fumadores refiere haberlo hecho en alguna ocasión. El 89% fuma porque le gusta. El 66% de los fumadores tiene algún integrante de su familia que fuma, siendo el 38% en los no fumadores (p < 0,05). La probabilidad de que los adolescentes fumen es mayor si los padres fuman (OR 2,9; 2,2-3,9, p < 0,05.). El 98% coincide en que el tabaquismo es nocivo tanto para el que lo consume como para el fumador pasivo. Los encuestados refieren que el daño a la salud se manifiesta como: diversas patologías (32,6%), neoplasias (25%). Sólo el 3% lo relacionó con cáncer de pulmón, enfermedades respiratorias (13,5%), y lo vincularon en menor porcentaje con compromiso cardiovascular, muerte y adicción (2%).
Conclusiones: Los presentes datos indican 1) la alta prevalencia de adolescentes fumadores (28%), con predominio en el sexo femenino (66%); 2) la falta de información sobre el riesgo de adicción; y 3) la mayor posibilidad de fumar si los padres lo hacen.
PD 252. TABAQUISMO EN HOSPITALES
P. Sáez, R. Alchapar, A. Morán, A. Mancinelli, D. Salvioli, y E. Alchapar
J.N. Lencinas. Mendoza. Argentina.
Se realizó una encuesta al personal de los Hospitales J.N. Lencinas y D. Paroissien de Mendoza con el objeto de conocer el impacto del tabaco en los efectores de salud y se midió CO espirado.
Se entrevistaron 279 individuos acerca de conducta tabáquica, edad de inicio, cantidad diaria, años de consumo, intentos de cesación, perspectiva respecto a fumar, conocimieto sobre los efectos dañinos del tabaco, restricciones y cumplimiento en áreas de trabajo hospitalario, entre otras.
El número de encuestados correspondió al 50,77% del personal. 54,68% mujeres y 45,32% hombres. Han fumado al menos una vez el 83,87% y 35,92% no fuman y 64,08% fuma a diario u ocasionalmente. Edad promedio de inicio: 18,61 años. Unidades diarias que fuma: 13,62 cigarrillos, 5 pipas y 5 cigarros. Años de consumo: 18,96 años. 61,67% ha intentado dejar de fumar. 48,38% refiere que dejara de fumar y 7,26 que continuará fumando. 98% opina que la exposicición al humo del cigarrillo es dañina para la salud, 62% que fumar es perjudicial, y 62% que dejar de fumar es una medida de prevencion aun luego de fumar por muchos años. 64% dice que hay restricciones para fumar en el hospital y 78% dice cumplir con las restricciones. El valor promedio de CO en no fumadores fue: 4 ppm y 28 ppm en fumadores.
Conclusiones: El impacto del tabaquismo en los empleados de los 2 hospitales evaluados es el que corresponde al de la población general. El mismo se inicia en la adolescencia. La mayoría ha intentado dejar de fumar alguna vez con los conocimientos adecuados de los perjuicios que genera la adicción.
PD 253. PREVALENCIA DEL TABAQUISMO EN UN SERVICIO DE CLÍNICA MÉDICA
M.A. Martínez Cortizas, H. Guerrero, G. Soriano, H. Mendoza y D. Acosta
H.I.G.A "Pedro Fiorito". Avellaneda. Argentina.
Persiguiendo el objetivo de estudiar el impacto del tabaquismo y el grado de información que sobre esta adicción presenta la población que concurre en consulta ambulatoria al Servicio de Clínica Médica, se implementó un cuestionario, administrado al azar durante una semana laboral.
Sobre 987 pacientes atendidos por diferentes patologías, en junio de 2004, se encuestó a 231, valorándose entre otros datos: grado de instrucción, información sobre toxicidad del tabaco, en adictos y fumadores pasivos, factores promotores del hábito, edad de comienzo, número de intentos para dejar de fumar y participación del médico en ello.
La muestra se compuso de 84 hombres y 147 mujeres (7 estaban embarazadas) entre 17 y 88 años, detectándose 135 pacientes con antecedentes de tabaquismo. El promedio de edad de los consultantes no fumadores fue de 52 años y de 40,5 el de los fumadores, con una edad de inicio promedio de 16,5 años.
En el grupo comprendido entre 17 y 30 años se concentró el mayor número de tabaquis-tas. Sobre 55 pacientes, 39 (70,9%) eran fumadores o ex-fumadores.
Llamativamente el mayor grado de instrucción, no promovió la disminución del hábito de fumar. El 23,37% (54 pacientes) de los encuestados tenía bajo nivel cultural, considerán-dose como tales a los analfabetos (2,16%) o con nivel primario incompleto. De estos el 44,44% tenía antecedentes de tabaquismo, contra el 61,53% del nivel terciario. Sobre 135 pacientes tabaquistas el 91,11% reconoció que su consumo daña la salud. Un elevado número (174 pacientes [75,32%]) refirió antecedentes familiares de tabaquismo. La asociación a esta adicción del consumo de bebidas estimulantes (Ej. café), alcohol y psicofármacos fue frecuente.
Un dato relevante de la encuesta fue que sólo uno (1,38%) de los ex-fumadores alcanzó esta condición sin sintomatología clínica vinculable al cigarrillo. Sólo el 20,83% reconoció la participación activa del médico, pero 62 pacientes (45,92%) jamás habían recibido indicación alguna.
La magnitud del problema se ve reflejada en que sólo 20 pacientes no fumadores (8,65%) carecían de contacto con tabaquistas.
Conclusiones: Surge de este informe la necesidad de la participación activa del médico como promotor de la salud para concientizar a la población sobre los riesgos de esta adicción, centrando su esfuerzo en la adolescencia.
PD 254. TABAQUISMO EN ESTUDIANTES DEL INTERNADO ANUAL ROTATORIO DE UNA FACULTAD PRIVADA DE MEDICINA
I. Hasper, M. Feola, A.L. Casuso y A. Haurie
Comisión "Tabaco o Salud". Buenos Aires. Argentina.
Se realizó una encuesta anónima randomizada entre los estudiantes del Internado Anual Rotatorio de la carrera de Medicina de una universidad privada. Se encuestaron 184 alumnos sobre un total de 215, de ellos 79 eran hombres y 105 mujeres. Su edad promedio era de 26 años. Del total 31,5% eran no fumadores (NF), 15,8% sólo habían probado alguna vez (SP), 17,4% eran exfumadores (EF), y el 35,3 eran fumadores (F). La edad de comienzo de los F fue de 10 a 30 años, promedio 16,5, SD 3,1 (P = 0,000). Fumaban de 1 a 30 cigarrillos por día, promedio 10,5, SD 7,7 (p = 0,0000); fumaban desde 1 a 23 años con un promedio de 7,5, DS 9,5 (p = 0,000). De ellos querían cesar el 71,6%, y lo habían intentado el 67%, por su propia voluntad y sin otro auxilio. El 68,9% consideraba que el tabaquismo era una adiccion.
Entre los que no tenían amigos fumadores los F eran el 4,6%, con minoría de amigos fumadores los F eran el 23%, con la mayoría de amigos fumadores los F eran el 64,6% (p = 0,0006). Entre los que estudiaban con fumadores los F eran 76,9% (p = 0,0013). El humo de otros le molestaba al 77,7%, pero al 55,3% de los F, al 879% de los EF, al 79% de los que SP y al 95,5 de los NF (p = 0,0000). El 70,1% recordaba alguna clase sobre tabaquismo. El daño grave a la salud debido al fumar activo fue reconocido por el 95,6%. El daño grave a la salud debido al fumar pasivo fue reconocido por el 66%. Del total habían tenido catarros a repetición el 4,8%, asma el 13%, alergia respiratoria el 7,6%. Desconocía la prohibición de fumar en los hospitales 7,6% y sólo el 11,6% creía que se cumplía. De los F el 82,8% fumaba más cuando estudiaba. El 59,4% del total estaba dispuesto a desarrollar actividades antitabáquicas en ámbitos educativos.
En este estudio la mayor relación de los de F ha sido con amigos y compañeros fumadores, con mayor consumo durante el estudio. Se evidencia una elevada prevalencia de tabaquismo, similar a la observada en Facultades Públicas, pese a su condición de futuros médicos. Sus conocimientos y capacitación resultarían insuficientes sobre los efectos y tratamiento del tabaquismo, por lo que habria que reforzar su aprendizaje mediante cambios en la currícula educativa.
Conclusiones: Sobre los efectos y tratamiento del tabaquismo habria que efectuar cambios en la currícula educativa.
PD 255. TABAQUISMO Y OTRAS ADICCIONES EN ESTUDIANTES DE MEDICINA DEL INTERNADO ANUAL ROTATORIO DE UNA FACULTAD DE MEDICINA PRIVADA
I. Hasper, M. Feola, A.L. Casuso y A. Haurie
Comisión "Tabaco o Salud". Buenos Aires. Argentina.
Se realizó una encuesta anónima randomizada entre los estudiantes del Internado Anual Rotatorio (IAR) de la carrera de Medicina de una universidad privada. Se encuestaron 184 alumnos de un total de 215. De ellos 79 eran hombres y 105 mujeres. Su edad promedio era de 26 años. Del total, 31,5% eran no fumadores (NF), 15,8% sólo habian probado alguna vez (SP), 17,4% eran exfumadores (EF), y el 35,3% eran fumadores (F).
La edad de comienzo de los F fue de 10 a 30 años, promedio 16,5, SD 3,1 (p = 0,000). Fumaban de 1 a 30 cigarrillos por día, promedio 10,5, SD 7,7 (p = 0,000). El 25% fumaba más de 20 cigarrillos por día. El test de Fageström mostró menos de 5 puntos en el 82,8% de los F, con una media de 3,3 mínimo 1, máximo 7. Los F comenzaron entre 10 y 30 años con una media de 16,5 DS 3,1 (p = 0,000). Entre F y EF las marcas preferidas fueron: Marlboro (63%), Camel (8%), Phillip Morris (7%), Lucky Strike (8%), cualquiera (14%). Recordaban alguna actividad educativa sobre adicciones el 84,4% sin diferencias entre F, EF, SP y NF.
Bebía habitualmente el 22,4% de los NF, el 51,7% de los SP, el 56,2% de los EF y el 60% de los F (p = 0,001). Bebían en ocasiones los NF el 80,6%, los SP el 77,7%, los EF el 66,6% y F 48,1%; bebía los fines de semana el 19,3% de los NF, el 22,2% de los SP, el 29,1% de los EF y el 48,1% de los F (p = 0,042).
Los que habían bebido alcohol en exceso alguna vez durante el último año eran el 37,9% del total, el 57,4% de los F, el 45,8% de los EF, el 18,5% de los SP y el 15,6% de los NF (p = 0,0001).
Había probado marihuana u otras drogas el 18,3% del total, el 44,6% de los F, el 25,8% de los EF, el 10,3% de los SP y el 5,1% de los NF (p = 0,0000).
Seguían consumiendo el 13,9% de los que habian probado. Entre los que consumían, la marihuana era la droga preferida (97,6%). Esta encuesta no mostro diferencias con la del IAR de la UBA presentada en año 2003 en el Congreso de la AAMR, indicando la ausencia de diferencias entre el ámbito público y el privado. Dado que el tabaco se relaciona estrechamente con otras adicciones, como alcohol, marihuana y otras drogas, al punto que podría considerárselo como iniciador, sería necesario limitar su publicidad, y un abordaje integrado de estas sustancias en la currícula de las facultades de medicina.
Conclusiones: El acento debe ser prevención.
PD 256. ENCUESTA SOBRE HÁBITO TABÁQUICO EN UN HOSPITAL ESPECIALIZADO EN ENFERMEDADES DEL TÓRAX
S. Pace, G. Delgado, M. Cortinaz, S. Rey, S. Carbone y M. Bergna
Hospital del Tórax Dr. Antonio Cetrángolo. Vicente López. Buenos Aires. Argentina.
Objetivos: Conocer la prevalencia de tabaquismo en un hospital especializado en enfermedades del tórax y la actitud del personal hacia las restricciones del consumo de tabaco.
Material y método: Se encuestó al personal del hospital, dividiéndolos en 4 sectores: profesional (P) (médicos, psicólogos, nutricionistas, kinesiólogos, asistentes sociales, bioquímicos y enfermeros), administrativo (A), servicios tercerizados (T), y cooperadora (C). La encuesta fue anónima y supervisada, constó de 12 preguntas (8 para los fumadores y 4 a los no fumadores), referidas a medir la intensidad del hábito y la actitud a la restricción hacia el consumo de tabaco en el ámbito laboral.
Resultados: Se encuestaron 253 personas, distribuidas: 139 (P), 69 (A), 28 (T), 17 (C). La prevalencia global del consumo de tabaco fue de 28,06% (n = 71), distribuidas: 24% (n = 33) (P), 29% (n = 20) (A), 32% (n = 9) (T), 53% (n = 9) (C). La edad promedio fue de 43,11 años, 168 varones y 89 mujeres. El 82% desconoce la ley provincial 11.241, que prohíbe fumar en los hospitales, el 65% de los fumadores manifestó que respetaría la ley. El 90% de los fumadores y el 93% de los no fumadores consideran que el tabaquismo pasivo es perjudicial. Al 75,4% de los no fumadores le molesta que fumen en su lugar de trabajo, y el 97,2% considera necesario que se haga respetar la prohibición de fumar.
Conclusiones: La prevalencia de consumo de tabaco es inferior a los establecidos para la población general. Se observó un elevado desconocimiento de la ley que prohíbe fumar en el ámbito de la salud pública provincial, aunque un alto porcentaje la respetaría y reconoce los efectos deletéreos del tabaquismo pasivo.
PD 257. TABAQUISMO EN ESTUDIANTES DE MEDICINA DE PRIMER AÑO
I. Hasper, M. Feola, D.L. Perazzo, A. Yunis, L. Daino y A. Forlizzi
Comisión "Tabaco o Salud". F. MED UBA. Buenos Aires. Argentina.
Se realizó una encuesta anónima randomizada entre los estudiantes de primer año de la carrera de Medicina que se encontraban cursando Anatomía. Se encuestaron 301 alumnos, de ellos 105 eran hombres y 196 mujeres; su edad promedio era de 20,7 años. Del total, 32,8% eran no fumadores (NF), 22,4% sólo habían probado alguna vez (SP), 13,0% eran exfumadores (EF), y el 31,8% eran fumadores (F). La edad de comienzo de los F fue entre los 10 y 20 años, promedio 15,7, SD 1,9; fumaban de 1a 30 cigarrillos por día, promedio 6,87, SD 6,1 (p = 0,0000); fumaban desde hacía 6 meses a 16 años con un promedio de 4,2, DS 2,9 (p = 0,0000). De ellos quería cesar el 69,4% (p = 0,0000) y lo habían intentado el 74,5%, siempre por su propia voluntad y sin otro auxilio. El 62,8% consideraba que el tabaquismo era una adiccion. Convivía con fumadores el 61,8% de NF, el 57,1% de los SP, el 41% de los EF y el 33,7% de los F (p = 0,01). Entre los que no tenían amigos fumadores los F eran el 14,2%, con minoría de amigos fumadores los F eran el 25,8%, con la mayoría de amigos fumadores los F eran el 40,4% (p = 0,05). El humo de otros le molestaba al 73%, pero al 53% de los F, al 64% de los EF, al 86% de los que SP y al 87% de los NF (p = 0,0000). El 55,7% no recordaba alguna clase sobre tabaquismo. El daño grave a la salud debido al fumar activo fue reconocido por el 89,0%. El daño grave a la salud debido al fumar pasivo fue reconocido por el 68,9%. Del total, el 17,3% había tenido enfermedades respiratorias; de éstos presentaron asma 9,6%, alergia respiratoria el 4,6%, catarros a repetición el 2,6%, y otras 1,6%. Desconocia la prohibicion de fumar en los hospitales el 8,7% y sólo el 23,5% creía que se cumplía. De los F el 47,1% fumaba más cuando estudiaba. El 52,2% del total estaba dispuesto a desarrollar actividades antitabáquicas en ámbitos educativos. En este estudio la mayor relación de los F ha sido con amigos y compañeros fumadores. Los alumnos con enfermedades respiratorias eran tan F como los otros, en conducta de riesgo; sus conocimientos sobre el tabaquismo resultan claramente insuficientes.
Conclusiones: Se observa una prevalencia de tabaquismo muy similar a la de los estudiantes secundarios y la de los futuros médicos, por lo que habría que promover cambios desde etapas educativas iniciales para una prevención precoz.
PD 258. CURSO INFORMATIVO E INDUCTIVO PARA DEJAR DE FUMAR. EVALUACIÓN DE DOS AÑOS DE TRABAJO
S. Pace, M. Cortinaz, G. Delgado, S. Rey, S. Carbone y M. Bergna
Hospital del Tórax Dr. Antonio Cetrangolo. Vicente López. Buenos Aires. Argentina. Caseros. Argentina.
Objetivos: Describir: 1) la metodología implementada para inducir a la población que se acerca a nuestros cursos a abandonar el hábito del fumar con una intervención mínima ampliada y apoyo profesional terapéutico; 2) el grado de dependencia; 3) el compromiso funcional medido con espirometría; y 4) el porcentaje de cese tabáquico en la población estudiada.
Material y métodos: El equipo interdisciplinario está integrado por un médico neumonólogo especialista en tabaquismo, una nutricionista y dos psicólogas. El curso consiste en exposiciones informativas, administración del test de Fagerstrom y realización de espirometría a cada integrante.
Posteriormente se realiza seguimiento telefónico a los 30 días de la intervención a todos los participantes y a los 60, 180 y 365 días a aquellos que manifiestan haber dejado de fumar. Durante el período 20022003 se realizaron 16 cursos con la participación de 216 personas. Durante el período 2002 y primer semestre de 2003, 106 participantes fueron contactados telefónicamente.
Resultados: La edad promedio fue 47,11 años mujeres y de 46,82 años hombres. Test de Fagerstrom: dependencia leve: 36 (16,66%), moderada: 54 (25%), severa: 104 (48,14%), 22 (10,18%) no contestaron. Espirometría: normal: 118 personas (54,62%), anormal: 71 personas (32,87%), no realizaron el estudio 27 personas (12,50%). Los packs/year promedio fueron de 30,07 para las mujeres y de 35,72 para los hombres. De 106 personas con seguimiento telefónico, el 6,60% se mantenía sin fumar a los 365 días de realizada la intervención.
Conclusiones: Los resultados, al año, representan un bajo índice de cese condicionado por el alto grado de adicción, la convocatoria no ajustada a la etapa de concientización en que se encuentra el participante, la disponibilidad de recursos del hospital público y la realidad socioeconómica de nuestro país.
PD 259. TABAQUISMO Y OTRAS ADICCIONES EN ESTUDIANTES DE MEDICINA DE PRIMER AÑO
I. Hasper, M. Feola, D.L. Perazzo, A. Yunis, L. Daino y A. Forlizzi
Comisión "Tabaco o Salud". FMED. UBA. Buenos Aires. Argentina.
Se realizó una encuesta anónima aleatorizada entre los alumnos que cursaban Anatomía de la Carrera de Medicina. Se encuestaron 301 alumnos. Su edad promedio era de 20,7 años. Del total, 32,8% eran no fumadores (NF), 22,4% sólo habían probado alguna vez (SP), el 13,0% eran exfumadores (EF) y el 31,8% eran fumadores (F). La edad de comienzo de los F fue de 10 a 20 años, promedio 15,7, DS 1,9. Fumaban de 1 a 30 cigarrillos por día, promedio 6,8, DS 6,1 (p = 0,0000). Los F lo hacian entre 6 meses y 16 años con una media de 4,2, DS 2,96 (p = 0,0000). Entre F y EF las marcas preferidas fueron: Marlboro 29,9%, Camel 13,4%, Phillip Morris 22,4%, Lucky Strike 16,4%, otras 10,4%, cualquiera 7,5%. Recordaban alguna actividad educativa sobre adicciones el 67,7% sin diferencias entre F, EF, SP y NF. Bebían habitualmente el 20,8% de los NF, el 20,4% de los SP, el 13,4% de los EF y el 42,2%) de los F p = 0,0003. Los que bebían preferían cerveza el 89,0%, vino el 38,9%, sidra el 24,8%, otras el 42,2%. Los NF bebían en ocasiones en el 34%, los SP en el 25,8%, los EF en el 14,2%, los F en el 25,8%. Bebían los fines de semana el 15,8% de los NF, el 19,5% de los SP, el 13,4% de los EF y el 51,2% de los F p = 0,0007. Los que habían bebido alcohol en exceso alguna vez durante el último año eran el 42,6% del total, el 46,9% de los F, el 12,2% de los EF, el 20,4% de los SP y el 20,4% de los NF (p = 0,0121). Había probado marihuana u otras drogas el 18,7% del total, el 64,2% de los F, el 12,5% de los EF, el 17,8% de los SP y el 5,3% de los NF p = 0,0000. Seguían consumiendo el 13,2% de los que habían probado. Entre los que consumían, la marihuana era el 96,4%.El tabaco se relaciona estrechamente con otras adicciones, como alcohol, marihuana y otras drogas, al punto que podría considerárselo como iniciador, por lo que sería necesario entre otras acciones limitar su publicidad, y un abordaje integrado y multidisciplinario de los problemas de las sustancias adictivas en la currícula de las facultades de medicina, con acento en su prevención y tratamiento.
Conclusiones: El tabaco sería iniciador de otras adicciones, como alcohol, marihuana y otras drogas, por lo que sería necesario un abordaje multidisciplinario de las adicciones en la currícula de las facultades de medicina, con acento en su prevención y tratamiento.
TERAPIA INTENSIVA
PD 260. PRESENTE E PASSADO NA UTILIZAÇÃO DA PEEP NA SÍNDROME DE ANGÚSTIA RESPIRATÓRIA AGUDA (SARA)
A. Vianna, M. Kalichsztein, P. Werneck y J. Chaves
Clínica São Vicente. Río de Janeiro. Brasil.
Introdução: Apesar dos avanços no entendimento da lesão pulmonar associada a ventilação mecânica, onde a PEEP exerce efeito protetor, a maneira de sua aplicação na SARA ainda é bastante controversa.
Objetivo: Este trabalho tem como objetivo avaliar e comparar os valores e a maneira de aplicação da PEEP durante 2 momentos distintos. No passado (até 2001), onde se aplicava a técnica da titulação da PEEP pela complacência estática de acordo com Sutter na década de 70 e atualmente, com a técnica de manobra de recrutamento progressivo com PEEP empírico (MRPP) suficiente para manter o pulmão recrutado (PaO2/FiO2 entre 350 a 400). A evolução da PaO2/FiO2 antes e após o recrutamento com a PEEP também foi avaliada nos 2 grupos.
Métodos: Análise retrospectiva de 2 séries de pacientes com SARA, dos quais 4 foram tratados com MRPP PEEP (Grupo 1) necessária para manter uma relação PaO2/FiO2 em torno de 350 no período de junho de 2003 até maio de 2004 e 26 pacientes estudados no período de 1996 a 1999 quando se utilizava manobra de recrutamento com CPAP de 40 cmH2O e PEEP titulada pela complacência estática de acordo com rotina pré-estabelecida (Grupo 2).
Resultados: Ambos os grupos antes da implantação da PEEP tinham troca gasosa semelhante (PaO2/FiO2 < 150). Em ambas as técnicas, houve melhora da troca gasosa após a intervenção (Grupo 1- PaO2/FiO2 341, Grupo 2 PaO2/FiO2 228). Porém, no grupo 1, esta melhora permitiram os pacientes sairem do critério de Injúria pulmonar Aguda (PaO2/FiO2 < 300), caracterizando grande benefício na oxigenação. Os níveis de PEEP utilizados no Grupo 1 (média de 26,5 cmH2O) foram bem maiores do que do Grupo 2 (média de 13,75 cmH2O), sugerindo que a PEEP titulada pela complacência estática não garanta recrutamento pulmonar. Mesmo atingindo estes níveis elevados de PEEP, não foram observadas complicações hemodinâmica ou mecânica no grupo 1.
Conclusão: As manobras de recrutamento com pressurização progressiva e posterior aplicação de PEEP para sustentar o recrutamento permite uma melhora da troca gasosa superior aquela observada no grupo da PEEP/complacência. Os níveis de PEEP foram maiores neste grupo, ainda seguros para o paciente.
PD 261. TELITROMICINA COMO CAUSA DE FALLA RESPIRATORIA AGUDA EN MIASTENIA GRAVIS
J. Schottlender, G. Menga, M. Varela y D. Lombardi
Hospital María Ferrer. Buenos Aires. Argentina.
La miastenia gravis (MG) es una enfermedad autoinmune que produce compromiso de la placa neuromuscular. Puede presentar desde síntomas leves hasta formas generalizadas con compromiso respiratorio y necesidad de ventilación mecánica (VM). Se ha descrito que algunas drogas pueden producir incremento de los síntomas.
El motivo de esta presentación es informar sobre dos casos de falla respiratoria en MG, que fueron observados en el año 2002, relacionados con el uso de telitromicina (antibiótico derivado de la eritromicina, perteneciente al grupo de los ketólidos y que se utiliza para infecciones respiratorias).
Caso 1: Paciente de 50 años, sexo femenino. MG desde los 30 años. No había presentado previamente insuficiencia respiratoria. En tratamiento con piridostigmina, meprednisona y azatioprina.
Presentó un cuadro de bronquitis aguda por el que se indicó telitromicina 800 mg/día. Después de 1 hora de recibir la primera dosis presentó debilidad generalizada, disnea e insuficiencia respiratoria por la que requirió VM que se extendió durante 14 días.
Caso 2: Paciente 59 años, sexo femenino con MG desde los 57 años. En tratamiento con piridostigmina y prednisona. Ingresó a UTI por insuficiencia respiratoria secundaria a bronquitis aguda y requirió ventilación no invasiva (VNI), plasmaféresis y amoxicilina/clavulánico por vía endovenosa. Evolucionó favorablemente, con recuperación significativa y suspensión de VNI. Se rota antibioticoterapia a vía oral, administrándose telitromicina 800 mg/día. Después de 1 hora de la primera dosis presenta debilidad generalizada con dificultad respiratoria, requiriendo VNI por 4 horas. En abril del 2003 la European Agency for the Evaluation of Medicinal Products (EMEA) informa: un caso fatal y otros de empeoramiento severo de los síntomas en pacientes con MG, luego de recibir telitromicina. La exacerbación de la debilidad muscular y la insuficiencia respiratoria ocurren a las pocas horas de la primera dosis. Hasta este momento se han descrito 10 casos.
Conclusiones: En el momento en que se produjeron los casos descritos no se hallaba información con respecto a este evento adverso por telitromicina, por lo que esta observación fue la primera en nuestro país y fue informada tanto a la industria farmacéutica como al ANMAT, sugiriendo la contraindicación de su uso en pacientes con MG.
PD 262. SÍNDROME DE RESPUESTA INFLAMATORIA SISTÉMICA (SIRS), SEPSIS, SEPSIS SEVERA, SHOCK SÉPTICO Y FALLA MULTIORGÁNICA EN PACIENTES CRÍTICOS DE LIMA PERÚ
N.A. Luque Chipana, G. Ascencio Obregón e I. Coronado Campos
Hospital Almenara. Lima. Perú.
Objetivo: Determinar la prevalencia puntual, frecuencia y características clínicas de SIRS, sepsis, sepsis severa, shock séptico y falla multiorgánica en pacientes críticos de las diferentes unidades de cuidados intensivos de la ciudad de Lima, el 8 de octubre de 2003.
Material y métodos: El muestreo fue probabilístico por conglomerados, el cual fue mediante un sistema informático donde seleccionamos aleatoriamente a 13 Unidades de Cuidados Intensivos pertenecientes a EsSalud, Ministerio de Salud, Fuerzas Armadas y clínicas particulares. Contamos con 60 casos, que cumplieron criterios de inclusión según ACCP/SCCM, de confidencialidad y, asimismo, fue aprobado por el comité de docencia y ética del Hospital Almenara.
Estudio: El presente estudio multicéntrico de prevalencia es observacional y transversal.
Resultados: Hubo predominio del sexo masculino (60%), los pacientes ingresan a UCI en promedio después de 5,72 días de ingresar a su respectivo hospital. Los antecedentes de mayor importancia fueron diabetes mellitus II (25,2%) y la hipertensión arterial (42,2%). La falla respiratoria fue la más frecuente y también la principal causa. Con respecto a gérmenes, los mas frecuentes fueron stafiloccocus aureus (8,3%), E. coli (6,7%), candida spp (5%) y pseudomona aureginosa (5%). Los antibióticos más usados fueron vancomicina (26,7%) e imipenem (21,7%). El 47% tuvo Ventilación mecánica menor de 21 días, el 66% contó con nutrición enteral. El uso de relajantes fue de 3,3%. Con relación a derivados hematológicos la transfusión de glóbulos rojos fue de 30% a predominio de EsSalud.
Conclusiones: Reportamos una frecuencia de falla multiorgánica de 15%, shock séptico 6,7%, sepsis severa 16,7%, sepsis 33,3% y 28,3% de síndrome respuesta sistémica inflamatoria. Prevalencia puntual para; shock séptico 4,30 por 100 pacientes, sepsis severa 10,75 por 100 pacientes, sepsis 21,50 por 100 pacientes.
PD 263. NEUMONÍA INTRAHOSPITALARIA: CARACTERÍSTICAS CLÍNICOEPIDEMIOLÓGICAS EN PACIENTES CRÍTICOS
N.A. Luque Chipana y G. Ascencio Obregon
Hospital Almenara. Lima. Perú.
Objetivo: Determinar las características clínico epidemiológicas en pacientes con neumonia intrahospitalaria (NIH) tratados en el Servicio de Cuidados Intermedios del Departamento de Cuidados Críticos del Hospital Nacional Guillermo Almenara Irigoyen. Lima. Perú.
Material y métodos: Estuvo constituido por 144 pacientes que cumplieron criterios con cuadro clínico compatible de NIH (infiltrado radiológico nuevo o progresivo con dos o mas de los siguientes: temperatura < 36 o > 38ºC, Leucocitos < 4.000 o > 10.000 mm3, secreciones traqueobronquiales purulentas, durante el 1° de enero de 2000-31 de diciembre de 2002.
El presente estudio es retrospectivo, descriptivo, observacional y longitudinal.
Resultados: La edad promedio global fue de 62,74 ± 18,58 años, predominando el sexo masculino, el APACHE II promedio fue de 18,06 ± 6,94, con una mortalidad bruta de 57,6%, la permanencia hospitalaria fue de 46,52 días en promedio, hubo predominio de NIH tardía. Los antecedentes mas frecuentes fueron EPOC y diabetes mellitus II. Con un nivel de confianza de 95%, hubo asociación entre mortalidad y edad, uso de vasopresores y hemodiálisis. Con respecto a procedencia predominaron los de emergencia (40,3%), áreas quirúrgicas (24,3%) y medicina interna (24,3%). Las patologías o afecciones predominantes fueron de causa abdomino-quirúrgica (20,8%) y neurológicas (9,7%). Los gérmenes más frecuentes fueron pseudomonas aeruginosa (45,8%), stafiloccocus aureus (39,6%) y acinetobacter spp (25,7%). Los antibióticos mas usados fueron amikacina, vancomicina, imipenem y ciprofloxacino para ambos casos.
Conclusiones: En este estudio reportamos una frecuencia relativa de NIH temprana 11,1% y la NIH tardía de 88,9%. La mortalidad bruta fue mayor de 50%. Los gérmenes encontrados fueron pseudomona aeruginosa (45,8%), stafiloccocus aureus (39,6%) y acinetobacter spp (25,7%). Fue polimicrobiano en un 29,9%. Los gram negativos no fermentadores representaron el 62,5%.
PD 264. LAVADO DE MANOS EN PERSONAL DE SALUD QUE INTERACTÚA CON PACIENTES CRÍTICOS EN UN HOSPITAL GENERAL
N.A. Luque Chipana, G. Nunez Cevallos y E. Montenegro Torrejon
Hospital Almenara. Lima. Perú.
Introduccion: Las manos constituyen una de las rutas de diseminación de infecciones. Por estar en contacto con el medio ambiente pueden adquirir fácilmente microorganismos indeseables que luego se transfieren a personas, instrumental o alimentos. Por lo tanto, en este tema resulta referencia obligada una persona excepcional de mediados del siglo XIX, que fue Ignaz Semmelweis, quien introduce la norma del lavado de manos entre cama y cama; entre exploración y exploración.
Desde el aspecto epidemiológico, el lavado de manos constituye un factor importante que influye en la incidencia de infecciones nosocomiales (NIs).
Objetivo: Determinar el cumplimiento de las normas de lavado de manos (antisepsia de manos) en el personal de salud que atiende pacientes críticos de las áreas del departamento de cuidados críticos y distintas unidades de cuidados intermedios (Medicina 3 y 4, Cirugía 2ª y 2B, Obstetricia-Ginecología y Neurocirugía) del Hospital Nacional Guillermo Almenara Irigoyen. Lima. Perú.
Material y métodos: La muestra se calculó mediante muestreo no probabilístico sin norma; estuvo constituido por 375 observaciones en circunstancias en que había condiciones apropiadas para la higiene de manos, en el mes de mayo de 2003.
Estudio: El presente estudio es descriptivo, observacional, transversal.
Resultados: Se aprecia que el 80% del personal observado se lavó las manos en forma incorrecta o no se lava. Solamente el 20% del total de eventos lo hace correctamente antes del contacto con el paciente o accesorio, correspondiendo el mayor porcentaje de eventos correctos al personal del Departamento de Cuidados Críticos con un 10,1% en general. El personal de enfermería muestra mayor frecuencia en el óptimo lavado de manos (8,5%). El personal técnico reporta la menos satisfactoria calidad de lavado de manos con 30,1% en general.
Conclusiones: En este estudio reportamos un inadecuado lavado de manos en el personal de salud que interactúa con pacientes críticos en un 80% de los cuales el 60% no se lava las manos.
PD 265. SEGURANÇA DAS MANOBRAS DE PRESSURIZAÇÃO PROGRESSIVA E PEEP'S ELEVADOS NA SÍNDROME DE ANGÚSTIA RESPIRATÓRIA AGUDA. EXPERIÊNCIA DE UMA SÉRIE DE 4 CASOS
A. Vianna, M. Kalichsztein, P. Werneck, J. Chaves y F. Nacul
Serviços de Pneumologia e Terapia. Clínica São Vicente. Río de Janeiro. Brasil.
Introdução: Apesar dos avanços no conhecimento da fisiopatologia e da ventilação mecânica na SARA, a maneira de aplicação da PEEP ainda é controversa. Este trabalho tem como objetivo avaliar a evolução das trocas gasosas (PaO2/FiO2) e a segurança da manobra de recrutamento com pressurização progressiva (MRPP) até atingir o recrutamento pulmonar total (PaO2/FiO2 entre 350 a 400) e retorno da PEEP suficiente para sustentar o pulmão recrutado.
Métodos: Estudo prospectivo de 4 pacientes com SARA internados na CTI da Clínica São Vicente, utilizando-se os critérios do Consenso Euro-Americano de 1994. Destes, 3 eram SARA por lesão indireta do parênquima pulmonar, enquanto que o caso remanescente apresentava pneumonia comunitária grave. .A manobra de recrutamento com pressurização progressiva foi realizada colocando o paciente em modo Pressão Controlada (PCV) com níveis iniciais de PEEP de 25 cmH2O. Colocava-se um delta de pressão 15 cmH2O acima da PEEP e, a cada intervalo de 2 minutos, incrementos de PEEP 5 em 5 cmH2O, atingindo 50 cm H2O de pressão. Colhia-se uma gasometria arterial e avaliava-se a troca gasosa. Se esta estivesse em torno de 350, interrompia-se a MR retornando para um nível de PEEP suficiente para manter esta troca gasosa. Do contrário, continuava-se a MRPP com pressurização de até 70 mmHg. Foram consideradas complicações hemodinâmicas graves a queda da pressão arterial sistólica inferior a 90 mmHg ou hipotensão que levou à interrrupção da MRPP. A avaliação de barotrauma foi feita com avaliação clínica e radiológica após a MRPP e 24 horas na radiografia de tórax realizada na rotina.
Resultados: A PaO2/FiO2 inicial média dos pacientes foi de 127,7 ± 72,50. Após a manobra de recrutamento, este valor subiu para 341 ± 92,96. A PEEP média aplicada foi de 26,5 ± 8,10 cm H2O. A paciente com SARA por lesão direta (pneumonia comunitária) não teve o recrutamento pulmonar total apesar de se ter atingido 70 mmHg de pressurização. Em nenhum paciente houve intercorrência hemodinâmica ou barotrauma.
Conclusão: As MRPP e PEEP's elevados são seguras, mesmo atingindo-se níveis de pressão extremamente elevados. Houve melhora na troca gasosa, sugerindo benefício desta técnica.
PD 266. AVALIAÇÃO DO ENSINO DE VENTILAÇÃOMECÂNICA PARA ESTAGIÁRIOS DE MEDICINA INTENSIVA
A. Vianna
Centro de Ensino e Pesquisa Genival Londres. Clínica São Vicente. Río de Janeiro. Brasil.
Introdução: Nos EUA, não está claro se os programas de residência médica treinam os médicos residentes para lidar com pacientes em ventilação mecânica (VM). Na revista American Journal of Respiratory and Critical Care Medicine (167. pp. 32-38, 2003), foi publicado um trabalho envolvendo um questionário de 19 perguntas com casos clínicos para 31 centros americanos. A média de acerto foi de 74%. Porém, itens com trabalhos publicados com medicina baseada em evidências foram incorretamente respondidas, como o uso de volumes correntes adequados na Sindrome de Angústia Respiratória Aguda - SARA (48% de erro), indicação de Ventilação Não Invasiva - VNI (27% de erro) e identificação de paciente candidato a desmame (38% de erro). A conclusão do trabalho é que os residentes podem não estar recebendo treinamento adequado em ventilação mecânica e que os programas de residência médica deveriam enfatizar o ensino para guiar a prática da VM.
Objetivo: Avaliar o desempenho dos estagiários de terapia intensiva da UTI da Clínica São Vicente após curso de ventilação mecânica com total de 10 horas enfatizando aspectos básicos e aplicação da ventilação mecânica na prática. Foi utilizado simulador mecânico computadorizado BESIM que simula os ventiladores utilizados na UTI. Ao final do curso, foi aplicado o questionário utilizado no trabalho norte-americano. Foi comparado o desempenho dos estagiários brasileiros com os residentes norte-americanos em cada uma das 19 questões aplicadas.
Resultados: A média de acerto dos estagiários foi de 76%, semelhante à dos residentes americanos. Porém, em questões específicas como: uso da VNI na DPOC, aplicação de volumes correntes baixos e PEEP na SARA, além da capacidade de identificar paciente candidato ao desmame, o desempenho dos estagiários foi superior ao dos residentes. Porém, o desempenho dos residentes foi superior à dos estagiários em itens práticos como troca de tubo, aspiração de cânula de traqueostomia e reconhecimento de pneumotórax. Os estagiários tiveram dificuldade de reconhecer e manusear o auto-PEEP.
Conclusões: O desempenho dos estagiários do CTI foi considerado bom. O aprendizado de tópicos baseados em evidências foi alcançado, tais como aplicação de VNI na DPOC e ventilação mecânica na SARA foram bem assimilados. Acreditamos que os aspectos práticos da VM deverão ser enfatizados durante o estágio prático na UTI.
PD 267. UTILIZAÇÃO DA VENTILAÇÃO MECÂNICA NOS PACIENTES COM INTERNAÇÃO PROLONGADA NAS UTI'S DO MUNICÍPIO DO RIO DE JANEIRO
A. Vianna, L. Zanol, M. Vieira Gomes y R. Bassan
Centro de Estudos e Pesquisas Genival Londres. Clínica São Vicente. Río de Janeiro. Brasil.
Introdução: Poucas áreas da medicina cresceram tão rapidamente quanto a terapia intensiva, principalmente em relação à assistência ventilatória nos pacientes com insuficiência respiratória aguda (IRA). Porém, decorrente da evolução tecnológica e do envelhecimento da população, surge uma nova classificação do paciente crítico: o paciente com internação prolongada (PIP). Este apresenta uma internação na Unidade de Terapia Intensiva (UTI) superior a 30 dias. Existem poucos dados sobre esta população na literatura nacional, tampouco sobre o impacto econômico que isto gera em um país onde faltam leitos de UTI. De acordo com a literatura médica, cerca de 23 a 45% dos leitos de terapia intensiva são ocupados por pacientes de internação prolongada, reduzindo a disponibilidade de leitos para internações eletivas ou de emergência.
Objetivo: Avaliar a taxa de utilização da ventilação mecânica nos pacientes com internação prolongada no Rio de Janeiro, dividindo entre unidades hospitalares públicas e privadas.
Material e métodos: Estudo transversal com UTI's do município do Rio de Janeiro, avaliando a presença de pacientes internados há 30 dias ou mais. Foram avaliadas em 77 UTI's no município do Rio de Janeiro através de entrevista telefônica em 10/05/2002.
Resultados: Das UTI's contactadas, 26 eram públicas e 51 privadas. Foram contabilizados 645 pacientes em 799 leitos. Destes, 62 pacientes (9,6%) preenchiam os critérios de internação prolongada. Em 51% das unidades privadas e 42% das públicas, haviam pacientes de longa permanência. A principal causa de internação tanto em unidades públicas quanto privadas é doença pulmonar seguida de doença neurológica. O uso de ventilação mecânica invasiva chegou a 93% nas unidades públicas e 79% nas unidades privadas. Não foi registrado o uso da ventilação não invasiva em unidades públicas, enquanto que nas privadas isto ocorreu em 12% dos pacientes.
Conclusões: A ventilação mecânica consitui importante modalidade de suporte na terapia intensiva dos pacientes com internação prolongada, o que pode gerar aumento de custo das UTI's em nossa cidade. A prática da ventilação não invasiva bem como a criação de unidades respiratórias devem ser encorajadas, pois podem diminuir a taxa de internação destes pacientes na UTI geral.
TUBERCULOSIS
PD 268. BRONCHOSCOPIC DIAGNOSIS OF TUBERCULOSIS: ROLE OF TRANSBRONCHIAL BIOPSY IN IMMUNOCOMPETENT AND HIV POSITIVE PATIENTS
R. Valdir, CMP, A, MRE y KMR
Emilio Ribas Infectious Diseases Institute IIER. Sao Paulo. Brasil.
Objective: Evaluating the efficacy of bronchoalveolar lavage (BAL) and transbronchial biopsy (TBB) in HIV-positive patients (Group 1) and immunocompetent patients (Group 2) with tuberculosis suspect (sputum smear negative), using routine laboratorial techniques.
Casuistic and methods: It was analyzed 319 bronchoscopies done in 302 patients. All exams have included endoscopy inspection of airways followed by BAL and TBB in the ipsilateral lung. The diagnosis of tuberculosis was established according to acid-fast stain (Ziehl-Neelsen/ ZN) and mycobacteria culture (Lowestein-Jensen/ LJ) in bronchoalveolar lavage and the histological study of biopsies (HE and ZN).
Results: Positive results of each procedure were: (see table I). The efficacy of direct assay was lesser than culture and both of them were clearly inferior to TBB as much on Group 1 as on Group 2. Data obtained by TBB compared to BAL were concurrent on Group 1 and discordant on Group 2 (p = 0.022). Immediate results (acid-fast bacilli and TBB) compared to late growth of culture were similar on Group 1 and discordant on Group 2 (p < 0.001). There were 8 episodes of pneumothorax (2.5%) and 1 death (0.3%) related to respiratory distress.
Table I. Positive results of each procedure
Conclusion: Both BAL and TBB must be done aiming the best goal of bronchoscopy on tuberculosis diagnosis. Results of both methods are complementary in immunocompetent patients, while in HIV-positive patients, TBB checks more readiness when associated to direct assay, avoiding to wait late culture results to set treatment.
PD 269. MYCOBACTERIA OTHER THAN TUBERCULOSIS ISOLATED IN 6781 CONSECUTIVE RESPIRATORY SAMPLES
V. Souza Pinto, C. Ricardo, DJ, SA y JMP
Emilio Ribas Infectious Diseases Institute IIER. São Paulo. Brasil.
Introduction: Emilio Ribas Infectious Diseases Institute (IIER) as a reference center takes a great number of tuberculosis carrier patients (or suspected), primarily HIV-positive. The average of respiratory samples analyzed in laboratory (Ziehl-Neelsen stain [ZN], Löwestein-Jensen medium [LJ] and BacTec) is about 300/month; however, the frequency of Mycobacteria other than tuberculosis in our setting is unknown due to the fact that records and tab of data are not computerized.
Method: Retrospective analysis (20002001) of handwriting registered results in proper sheets of Bacteriology Department at IIER Laboratory associated to the revision of medical records concerning patients with at least one respiratory sample (sputum or bronchoalveolar lavage or gastric juice or pulmonary biopsy) with positive culture for Mycobacterium other than tuberculosis.
Results: From 6781 analyzed samples on that period of time, 1197 presented a growing of Mycobacterium on culture corresponding to 588 strains. It was not possible to identify the species in 14 cases. Mycobacterium other than tuberculosis was isolated in 112/574 strains (19.5%). The serology for HIV was positive in 71/112 patients (63.4%), negative in 4 patients (3.6%) and unknown in 37 patients. The main atypical mycobacteria species identified were avium (66 strains, 4 associated to tuberculosis species), kansasii (22 cases, 2 associated to M. avium) and gordonae (16 samples).
Conclusion: These preliminary data are included into a major systematization project of diagnosis methods on pulmonary infection in outpatients and inpatients at IIER and therefore it is not recommended their comparison to other national indexes due to methodological issues. However, they assert the necessity of an early and precise diagnosis. According to the high frequency of Mycobacterium other than tuberculosis (19.5%) identified into a predominantly HIV-positive population, it become even more questionable the clinical option for empirical treatment (restrict to IRP regimen) based exclusively on clinical signs and/or chest X-ray signs 'suggestive of tuberculosis'.
PD 270. TUBERCULOSIS EN TUCUMÁN EN LOS ÚLTIMOS AÑOS
H.A. Sale y O.A. Díaz
Tucumán. Argentina.
En la República Argentina se notifican anualmente en promedio 12.000 casos nuevos de tuberculosis (tasa de 32/100.000 habitantes). Aproximadamente el 3% de estos casos son notificados en la provincia de Tucumán. La tendencia de notificación de casos en nuestra provincia, en el período 1985-2002, fue estable con una variación promedio del 0,6% anual en descenso. Las tasas sacadas en relación a 100.000 habitantes, al final del período de análisis, no variaron con respecto a las del comienzo. A partir de 1998 se observó un incremento de las notificaciones coincidente con la implementación del TDO. También hubo un aumento de las formas pulmonares y de la confirmación bacteriológica. Tucumán notifica en forma mayoritaria a población adulta, probablemente por no tener representada la asociación HIV-TBC. La tasa de notificación de casos es más elevada en los adultos mayores de 55 años, con valores al doble de los que se registran entre jóvenes de 15 a 19 años, y 3 veces más que pacientes entre 10 y 14 años. Entre los 20 a 54 años, la tasa de notificación presenta valores similares, lo que indica un riesgo de enfermar por tuberculosis similar. Comparando la tendencia de notificaciones entre jóvenes de 15 a 29 años con adultos mayores de 65 años vemos que existe una tendencia al descenso en el grupo de jóvenes de un 1,6% anual y al aumento de los adultos mayores de 65 años, de un 1,6% anual hasta 1999, donde ambos grupos incrementaron sus notificaciones.
Conclusiones: Con la implementación del TAES se logró mejorar en el registro de casos, estudio de los contactos, sintomáticos respiratorios y análisis de datos epidemiológicos, ya que en 1989 manejábamos una tasa de abandonos muy elevada (68,9%), que se logró descender a un 7,8% al final del período de estudio (año 2002). La tasa de éxito en 1989 fue muy baja (24,3%), y al 2002 este valor se incrementó llegando al 79,8%. A pesar de esta mejoría, debemos continuar trabajando de manera multidiciplinaria para lograr la meta (curar al 85% de los pacientes con baciloscopia positiva y reducir la tasa de abandonos por debajo del 5%, para eliminar las fuentes de contagio de la población sana y contener la aparición de resistencia a los medicamentos antituberculosos.
PD 271. SR/A PACIENTE ¿QUÉ SABE UD. DE TUBERCULOSIS? 2ªETAPA
O.E. Quercia Arias y A. Uribe Echevarría
Servicios de Cirugía de Tórax y Cardiovascular. Hospital Córdoba. Córdoba. Argentina.
Introducción: En el año 2001 presentamos los resultados de una encuesta realizada sobre 150 pacientes. 2 años después presentamos la misma encuesta, en una etapa evaluativa.
Objetivos: Evaluar los conocimientos adquiridos sobre tuberculosis y brindar información adicional.
Métodos: Se realizó una encuesta anónima, randomizada, individual, sobre 164 pacientes, adultos, ambulatorios e internados en nuestro servicio, entre agosto y octubre de 2003. Tras la devolución de la misma se entregó folleto con informacion actualizada sobre el tema.
Resultados: Sobre 164 encuestados, 104 son hombres (64%) y 60 mujeres (36%). El 49% se encuentra en el grupo etáreo de 50 a 69 años. 1) ¿La tuberculosis es una enfermedad que afecta sólo a pobres? sí: 19 (12%), no: 127 (77,5%), no sabe: 18 (11%). Respuestas correctas: 127; 2) es una enfermedad hereditaria: 18 (11%), infecciosa: 124 (76%), trasmisible: 94 (57%), sólo del invierno: 6 (4%), no contesta: 20 (12%). Respuestas correctas: 74 (45%); 3) ¿Cuáles son los síntomas de la enfermedad? tos con flema: 62 (38%), pérdida de apetito: 20 (12%), dolor de cuerpo: 10 (6%), falta de aire: 20 (12%), esputo con sangre: 54 (33%), fiebre: 30 (18%), no responde: 16 (10%), todos: 68 (41,50%). Respuestas correctas: 6 (3,66%); 4) puede diagnosticarse por: análisis de sangre: 74 (45%), estudio de la flema: 88 (54%), Rx de tórax: 88 (54%), otros medios: 36 (22%), no lo sabe: 34 (21%). Respuestas correctas: 22 (7%); 5) ¿es una enfermeddad qué tiene tratamiento y puede curarse? sí: 138 (83%), no: 2 (1%), no sabe: 18 (11%), no contesta: 8 (5%). Respuestas correctas: 138.
Conclusiones:1) El 43,54% de los encuestados contestó correctamente en la evaluación global; 2) en la evaluación puntual hubo conocimientos deficientes, en la valoración del riesgo de la enfermedad (45%), en el reconocimientos de sintomas que hacen a la consulta (4%), y en el diagnóstico: (7%); 3) en el contexto general del conocimiento del paciente, que llega por diferentes medios, hay déficit en los conocimientos, que merece ser tenido en cuenta por los encargados de la difusión de los programas de lucha.
PD 272. EQUIPO DE SALUD. ¿QUÉ SABE UD. DE TUBERCULOSIS? 2ª ETAPA
O.E. Quercia Arias, y A. Uribe Echevarría
Servicios de Cirugía de Tórax y Cardiovascular. Hospital Córdoba. Córdoba. Argentina.
Introducción: En 2001 presentamos los resultados de una encuesta realizada sobre 222 integrantes del equipo. 2 años después la repetimos en el mismo grupo.
Objetivos: Evaluar los conocimientos adquiridos desde la 1ª encuesta y su aporte a la lucha antituberculosa.
Métodos: Fue una encuesta randomizada, individual, anónima, sobre 198 integrantes del equipo, entre agosto y octubre de 2003.
Resultados: 84 (42,5%) son hombres y 114 (58%) mujeres, el 37% entre 40 a 50 años, 86 (43,5%) son médicos, 27 (14%) enfermeros y el resto técnicos y administrativos. 1) La tuberculosis es una enfermedad hereditaria: 0, infecciosa: 112 (62%), de origen desconocido: 5 (25%), contagiosa: 117(59%), sin tratamiento y extinguida: 0. Respuestas correctas: 68 (35%); 2) síntomas más importantes de sospecha de tuberculosis: tos con exp. por más de 15 días: 95 (48%), disnea: 9 (4,5%), dolor torácico: 9 (4,5%), pérdida de peso: 63 (32%), fiebre: 18 (9%), esputo con sangre: 81 (32%). Respuestas correctas: 95; 3) métodos diagnósticos de confirmación: baciloscopia de esputo: 103 (52%), Tac de tórax: 5 (2,5%), Rx de tórax: 59 (30%), PPD: 72 (36,5%), hemograma y BFC: 0. Respuestas correctas: 68 (34%); 4) la tuberculosis es una enfermedad que no se cura con reposo, tiene tratamiento gratuito de por lo menos 6 meses, no sólo reciben tratamiento los niños y ancianos y no se trasmite por utensillos. Respuestas correctas: ll6 (59%), incorrectas: 82 (42%).
Conclusiones: Globalmente hubo una caída en las respuestas correctas del 12%. Comparativamente, en lo puntual, el conocimiento falló en la calificación de la enfermedad y en las pautas del tratamiento. Esperábamos encontrar un mejor nivel de conocimientos en esta 2ª etapa, por lo que pensamos que deberá evaluarse otra forma de capacitar al personal, que no sea sólo con folletos actualizados sobre el tema, para hacer más redituable su particicpación en la lucha antituberculosa. Se elevan propuestas.
PD 273. EVALUACIÓN DE LA FUNCIÓN PULMONAR DE LOS PACIENTES CON BRONQUIECTASIAS POST TUBERCULOSIS Y FACTORES ASOCIADOS A MAYOR SEVERIDAD FUNCIONAL
L.A. Concepción Urteaga, J. Cieza Zevallos, V. Pereda Gavidia, A. Rodríguez Hidalgo y F.E. Zavaleta Gutiérrez
Hospital Regional Docente Trujillo. Trujillo. Perú.
Introducción: Las bronquiectasias adquiridas son generalmente post infecciosas (tuberculosis). La espirometría valora la función pulmonar y el grado de alteración depende de la gravedad del cuadro clínico, agravado por otros factores (tabaquismo, asma bronquial, desnutrición, retardo en inicio del tratamiento antituberculoso y abandono del mismo).
Objetivos: Determinar los tipos de patrón funcional respiratorio y definir si el consumo de tabaco, exposición a humos de biomasa (humo de leña), estado nutricional, retardo en inicio del tratamiento, abandono del tratamiento y asma bronquial asociada determinaron mayor severidad funcional en pacientes con bronquiectasias post tuberculosis.
Método: Se evaluó a 100 pacientes con diagnóstico clínico radiológico de bronquiectasias y antecedente de tuberculosis pulmonar en el Hospital Regional Docente durante el período octubre 2002julio 2003, captados en fase estable de la enfermedad y a quienes se les realizó una prueba de espirometría forzada bajo las recomendaciones de las SEPAR, ATS.
Resultados: El trastorno mixto (50%) fue el patrón funcional respiratorio predominante, correspondiendo mayor severidad al grupo con trastorno obstructivo. El retardo en el inicio del tratamiento constituyó un factor de riesgo asociado a la severidad funcional en el trastorno restrictivo. La exposición al humo de leña, abandono al tratamiento y desnutrición según el modelo de regresión logística multivariante determinaron mayor severidad funcional en los pacientes del estudio.
Discusión: El patrón espirométrico predominante (mixto) se debe probablemente al daño parenquimal (fibrosis), con mayor severidad el obstructivo. La espirometría anormal estuvo asociada a la exposición al humo de leña, abandono de tratamiento y desnutrición, debido a las características socioeconómicas del grupo de estudio.
Conclusiones: El patrón espirométrico predominante fue el mixto. La exposición al humo de leña, abandono del tratamiento y la desnutrición determinaron mayor severidad funcional en los pacientes con bronquiectasias post tuberculosis.
PD 274. ANÁLISIS DE FACTORES SOCIOECONÓMICOS EN EL HALLAZGO DE SEIS CASOS DE TBC PULMONAR, EN FORMA SIMULTÁNEA, EN UN GRUPO FAMILIAR
L. Cacopardo, P. Lago y C. Corbellini
Unidad de Vías Respiratorias "Dr. Germán Argerich". Morón. Buenos Aires. Argentina.
Introducción: A pesar de contar con tratamientos y métodos de diagnóstico eficaces, la TBC continúa siendo un grave problema para la comunidad. Se presenta el caso de una paciente de 21 años que después de 5 meses de padecer síntomas gastrointestinales, respiratorios y síndrome de impregnación, se interna en un hospital de la provincia de Buenos Aires con diagnóstico de TBC pulmonar avanzada (D+yC+) y probable TBC intestinal.
Objetivos: Analizar las condiciones socioeconómicas, culturales y otros factores predisponentes para el contagio de TBC entre los contactos, a raíz de la simultaneidad en su aparición.
Material y métodos: Se efectúa búsqueda de casos entre los contactos de la paciente con TBC pulmonar, Baar + (caso índice): 9 convivientes (8 adultos entre 16 y 50 años y un niño de 1 año) y contactos no convivientes, mediante Rx de tórax, PPD 2 UT, laboratorio, bacteriología. Se realiza encuesta social y visita domiciliaria a través del Servicio Social de la Institución.
Resultados: Catastro del grupo familiar: 3 adultos (padre: 50 años, hermano: 18 años y cónyuge: 22 años) con D+yC+, RxTx patológica, PPD 2UT+ y sintomatología +; 2 adultos (hermanas de 23 y 17 años) con Baar -, RxTx y TAC de tórax patológica, PPD 2UT+ y escasa síntomatología; 1 niño con primoinfección TBC, 3 adultos sin enfermedad. Todos fueron HIV -. Encuesta social: vivienda: las 9 personas convivían en casa de material de escasas dimensiones (3 ambientes), sin agua corriente y escasa ventilación. Estudios: secundarios completos en 4 (3 con TBC pulmonar activa), por finalizarlos en 1 (con TBC pulmonar) y primarios completos en 2. Ocupación: 3 vendedores ambulantes, 3 empleados en comercios, 2 sin ocupación. Acceso a atención médica: el caso índice había consultado en un sistema prepago y en hospital público en varias oportunidades. Sólo un conviviente había consultado previamente.
Conclusiones: La observación de TBC pulmonar en forma simultánea en un mismo grupo familiar no lo consideramos un hallazgo frecuente en nuestra institución. Causas probables de este hallazgo: 1) fracaso en el diagnóstico oportuno; 2) desmejoramiento de las condiciones socioeconómicas de la población en general y del grupo en particular; 3) baja autopercepción de enfermedad; y 4) falta de información adecuada sobre la TBC (educación primaria, secundaria y medicina preventiva).
PD 275. UTILIDAD DEL ESPUTO INDUCIDO (EI) EN EL DIAGNÓSTICO DE TUBERCULOSIS
E. del Valle, A. Santos, A. García, C. Tumino, A. Zapata e Y. Asquimeyer
Hospital Alejandro Posadas. Buenos Aires. Argentina.
Objetivo: Evaluar el rendimiento diagnostico del EI en pacientes con sospecha de tuberculosis pulmonar derivados para realizar broncoscopia.
Material y método: Se incluyeron en forma prospectiva 60 pacientes con sospecha clínica y/o radiológica de TBC pulmonar entre enero 2000 y mayo 2004. Estos pacientes no tenían expectoración, o la baciloscopia era negativa. 12 con serología positiva para HIV. Se les realizó EI en una sala de aislamiento, mediante nebulización con solución hipertónica de cloruro de sodio durante 20 minutos. Se efectuó el estudio baciloscópico luego del concentrado de la muestra, y el cultivo para M. tuberculosis por métodos radiométricos. Si la baciloscopia del EI era negativa se procedía con el lavado bronquial. 2 pacientes no pudieron ser incluidos por no obtenerse muestra de EI.
Resultados: Todas las muestras fueron representativas y la baciloscopia del EI fue positiva en 18 (30%) pacientes. A éstos se les indicó tratamiento y no se les efectuó broncoscopia. A los otros 42 se les realizó lavado bronquial, obteniéndose diagnóstico por examen directo y cultivo en 5 y sólo por cultivo en 9. Así, se pudo confirmar el diagnóstico en 32 de los 60 pacientes, siendo la sensibilidad para el examen directo del EI 56%. En otros 6 casos donde la baciloscopia fue negativa, el cultivo del EI confirmó el diagnostico, con lo que este método tuvo una sensibilidad global del 75%.
En los 12 pacientes HIV+ incluidos, la distribución de resultados fue similar y no se analizan separadamente por el bajo número de casos.
Conclusiones: El esputo inducido aumentó el rendimiento de la baciloscopia en estos pacientes, coincidiendo con una mejoría de las muestras. Evitó la realización de la broncoscopia en un número significativo de casos, con lo que se disminuye el riesgo de transmisión de la enfermedad y los costos. Es un procedimiento sencillo y poco utilizado que se puede realizar en centros de baja complejidad.
PD 276. FRECUENCIA DE REACCIONES ADVERSAS SEVERAS DURANTE EL TRATAMIENTO DE LA TUBERCULOSIS EN PACIENTES HOSPITALIZADOS EN UN CENTRO DE REFERENCIA DE BUENOS AIRES
R.M. Musella, J.P. Castagnino, M.A. Saab, M. Baldini, L. Alves, J. Leston, E. Elías, M. Chipana Luna y E.H. Abbate
División de Neumotisiología. Hospital Francisco J. Muñiz. Buenos Aires. Argentina.
Objetivos: Determinar la frecuencia y tipos de reacciones adversas severas (RAS) a drogas de 1ª línea y las drogas responsables en un estudio de cohorte prospectivo.
Material y métodos: Desde el 1/1 al 31/12/03 se incluyeron los pacientes que iniciaron tratamiento antiTB con isoniacida (H), rifampicina (R), pirazinamida (Z) y etambutol (E) internados en un hospital de referencia de enfermedades infecciosas. RAS: fueron aquellas que requirieron la suspensión de una o más drogas. Evaluación de RAS: cuestionario, examen físico, exámenes de laboratorio y hepatogramas mensuales, y cuando fueron necesarios.
Resultados: 355 pacientes iniciaron el tratamiento. Completaron el seguimiento 287. Sexo masculino 157 (55%). Edad media: 34 (18-83). HIV positivos: 8%. 30 (10,4%) presentaron RAS (CI 95%, 9,2-11,4). Total de eventos: 34 (hepatitis 20, reacciones cutáneas 9, trastornos gastrointestinales 3, polineuritis 1 y artralgias severas 1). Sexo masculino 57%, edad media: 37,4 (19-80). El hepatograma era normal antes de iniciar el tratamiento en todos. 4 eran alcoholistas, 2 HIV/SIDA, 1, además, tenía serología positiva para hepatitis B y C, y 1 era diabético y MR. Se pudo establecer la probable causa en 15 eventos: Z: 5 hepatitis y 1 artralgias severas. H: 2 hepatitis, 1 toxidermia y 1 polineuritis. R: 2 hepatitis y 1 púrpura trombocitopénica. E: 2 toxidermias. Promedio días de estada de los pacientes con RAS fue 83, significativamente mayor que los que no presentaron RAS, 60, p < 0,05. Todos pudieron continuar con drogas de 1ª línea o subsidiarias.
Conclusiones: La frecuencia de RAS a las drogas antiTB de 1ª línea en pacientes internados fue 10,4%. Esta proporción fue mayor que en estudios anteriores en este mismo centro (5-6% 1981 y 1982). Las más comunes fueron hepatitis y reacciones cutáneas. Z fue la que más frecuentemente produjo RAS, 6 de 15 eventos (40%). El promedio de días de estada de los pacientes con RAS fue significativamente mayor. RAS produjeron interrupción, cambios y prolongación del tratamiento. Es necesario continuar activamente con la farmacovigilancia por las frecuentes RAS que se presentan durante el tratamiento de TB.
PD 277. NEUROMIELITIS ÓPTICA AGUDA: UNA COMPLICACIÓN INUSUAL DE TBC PULMONAR ACTIVA
A. Blua, J. Pérez, J.P. Casas, C. Lucero y A.M. López
Hospital Privado Córdoba. Córdoba. Argentina.
Se presenta una paciente con neuromielitis óptica (NMO) y TBC pulmonar activa, en la cual el inició de los síntomas neurológicos fue precoz, luego de las manifestaciones respiratorias. La NMO es una enfermedad desmielinizante e inflamatoria, cuyo síndrome incluye: 1) mielitis transversa, 2) neuropatía óptica aguda uni o bilateral, 3) ausencia de otro compromiso clínico, y 4) curso monofásico o recurrente. Descrita por Devic en 1894, su etiología y fisiopatogenia es aún poco clara y rara vez se identifica una causa específica. La NMO asociada a TBC pulmonar activa requiere el hallazgo de BAAR en secreciones respiratorias, una Rx de tórax compatible y un intervalo menor de 6 meses entre el compromiso pulmonar y el neurológico, con cultivos negativos para BAAR en el LCR.
Caso clínico: Mujer de 32 años. TBC pulmonar a los 24 años, tratada por 6 meses. 10 días antes, tos seca y dolor interescapular. Rx: hallazgos compatibles con TBC secuelar. Rp/ amoxicilina clavulánico. Al 4° día, parestesias de MMII. Disminución progresiva y ascendente de la sensibilidad y motilidad de MMII hasta paraplejia con nivel sensitivo en D 5. Reducción agudeza visual, hemianopsia bitemporal, luego amaurosis izquierda. Punción lumbar (PL): LCR normal. RMN: infarto lacunar en sustancia blanca a nivel de corona radiada derecha. Extensa lesión medular de C 3 a D 5 que no se modifica con gadolineo sugestiva de mielitis. Ingresa a nuestra institución: Glasgow 15/15, Rx: imágenes secuelares apicales bilaterales, con algunos nódulos calcificados e infiltrado LSD. TAC tórax: múltiples cavidades de paredes gruesas. PL: LCR normal con BAAR negativo. Broncofibroscopia: BAL con examen directo positivo para BAAR. Diagnóstico: TBC pulmonar activa con NMO. Inicia INH + ETB + PZM y pulsos de metilprednisolona. A las 48 h desciende nivel sensitivo a D 7. Alta al 8° día con disfunción vesical. A los 6 meses paraparesia leve, camina con bastón. Sin déficit visual o de control esfinteriano.
Conclusiones: El síndrome de NMO debe ser considerado entre los diagnósticos de las complicaciones neurológicas de la TBC. La asociación de ambos sugiere desmielinización aguda producida por una reacción inmunológica provocada por la TBC en el SNC.
PD 278. BRONCOLITIASIS: UNA CAUSA INUSUAL DE HEMOPTISIS
J. Pérez, A. Blua, J.P. Casas, R. Navarro y A.M. López
Hospital Privado Córdoba. Córdoba. Argentina.
Se reportan 2 pacientes con broncolitiasis que se presentaron con hemoptisis recurrente, destacando los hallazgos de la historia clínica y estudios complementarios que orientan al diagnóstico. La broncolitiasis es definida como la presencia de material calcificado en la luz bronquial atribuible a: 1) erosión de la pared del árbol traqueobronquial por ganglios hiliares y mediastínicos calcificados, usualmente asociados a TBC e histoplamosis, 2) calcificación de un tumor endobronquial o cuerpo extraño aspirado, y 3) calcificación distrófica de infecciones endobronquiales. Los síntomas más frecuentes son tos, hemoptisis, litoptisis, neumonía y fístula broncoesofágica. La hemorragia masiva por fístulas aorto-traqueales o por erosión de ramas de la arteria pulmonar es rara. La Rx de tórax es inespecífica, pero el diagnóstico puede basarse en la sospecha clínica, TAC de tórax y hallazgos broncoscópicos.
Caso 1: Mujer de 58 años, hemoptisis reiteradas de varios meses de evolución con 2 episodios asfícticos previos a la consulta. Rx: engrosamiento biapical con lesiones retráctiles secuelares sugestivas de TBC del LSI, BFC: congestión bronquial difusa mayor en LSI, con calibre reducido de ramas segmentarias. Sangrado profuso por cepillado y BAL. Resultados microbiológicos y citológicos negativos. Se decidió cirugía por presentar episodio de hemoptisis reiteradas e importantes. En la pieza quirúrgica se halló material calcificado en la luz de los bronquios subsegmentarios del LSI.
Caso 2: Varón de 73 años. A los 20 años hallazgos en Rx de tórax de lesión retráctil apical izquierda sugestiva de TBC. Ex-fumador de 30 p/y. Estudios para TBC negativos. Hemoptisis ocasional desde 1992 estudiado con BFC con resultados negativos. En 1994 TAC: secuela fibrótica apical izquierda con imagen densa cálcica intracavitaria. En 2003 hemoptisis no importante pero recurrente casi a diario. TAC: retracción completa y colapso de LSI con imagen cálcica que ocupa la luz bronquial. En 2004 BFC: estenosis bronquial inflamatoria. Estudios para TBC y hongos negativos.
Conclusiones: La broncolitiasis es un desorden poco frecuente, pero debe ser considerada en el diagnóstico diferencial en algunos pacientes con hemoptisis. El reconocimiento y comprensión de las manifestaciones radiológicas de las secuelas torácicas y de las complicaciones de la TBC son importantes para facilitar el diagnóstico.
Seleccionado para premio "Investigación epidemiológica"
PD 279. MORBIMORTALIDAD POR TUBERCULOSIS Y COINFECCIÓN HIV I/SIDA EN EL PERIODO 1994-2003
M. Romano, L. Cusmano, Z. Bucci y S.M. Ruano
Hospital F.J. Muñiz. Caba. Argentina.
Introducción: La tuberculosis (TBC) es la segunda causa de muerte entre las enfermedades infecciosas del adulto en el mundo. Su interacción con la coinfección HIV-I/Sida constituyen una amenaza para la salud pública y bienestar de las personas.
Métodos: Se evaluaron 9.373 historias clínicas de pacientes internados en el Hospital F.J. Muñiz durante los años 1994-2003 que presentaron diagnóstico de egreso de tuberculosis. De las mismas se analizaron los siguientes datos: edad, sexo, procedencia, localización de la enfermedad, letalidad y coinfección por HIV-I. Se elaboraron tablas y gráficos utilizando el programa Excel 2000.
Resultados: Durante la última década se registraron en el Hospital F.J. Muñiz 9.373 egresos con diagnóstico de TBC. La relación hombre/mujer fue de 1,87. El 70% de los pacientes internados residieron en el conurbano bonaerense y sólo 30% en la ciudad de Bs. As. El grupo de edades más afectado fue el comprendido entre 22-30 años (38,67%) y 31-39 años (25,38% de los casos). La localización más frecuente fue la pulmonar (71% de los casos), el 16% tuvo formas diseminadas y el 13% formas extrapulmonares.La letalidad por TBC, en estos últimos 10 años, fue del 17,08%. Del total de pacientes evaluados por TBC, el 55,01% presentaron coinfección con HIV-I. Al analizarlo por sexo, el 71,37% correspondió al sexo masculino y 28,97% al femenino, siendo el grupo de edades más afectado por ambas patologías el comprendido entre 22-39 años. En los últimos años la tasa de letalidad por TBC/HIV osciló en el 20%, para alcanzar en el año 2003 una tasa del 30,4%.
Conclusiones: La TBC fue el primer diagnóstico de egreso en el Hospital Muñiz en los últimos 10 años. El grupo de edades comprendido entre 22-39 años concentró la mayor cantidad de enfermos con coinfección TBC/HIV- I. La localización pulmonar fue la forma predominante, con el 70% de los casos. La letalidad en pacientes con TBC /HIV-1+ duplicó la cifras de los casos con TBC/HIV-1 negativos. Aunque es una enfermedad prevenible y curable, la TBC continúa siendo una importante causa de muerte en nuestro país, constituyendo una prioridad para las autoridades sanitaria mantener y mejorar los programas de control y tratamiento de la TBC y HIV/SIDA.
PD 280. ¿SON COMUNES LOS FACTORES DE RIESGO PARA TUBERCULOSIS EN PACIENTES HOSPITALIZADOS CON NEUMONÍA?: RESULTADOS DEL ESTUDIO DE LA RED INTERNACIONAL CAPO (COMMUNITY-ACQUIRED PNEUMONIA ORGANIZATION)
D. Christensen, P. Fernández, G. Cohen, G. Levy, J. Martínez y J. Ramírez
Universidad de Louisville. Louisville, KY. Estados Unidos.
El Centro para Control y Prevención de Enfermedades (CDC) ha identificado 25 factores de riesgo para tuberculosis (TB). Dado que Mycobacterium tuberculosis (TB) puede ser la etiología de la neumonía adquirida en la comunidad (NAC), todos los pacientes admitidos con diagnóstico de NAC y factores de riesgo para TB deben ser considerados para aislamiento respiratorio. Datos acerca de la proporción de pacientes con NAC con factores de riesgo para TB en los Estados Unidos y otras regiones del mundo son desconocidos. El objetivo de este estudio fue determinar la proporción de pacientes internados con NAC que tienen uno o más factores de riesgo para TB y evaluar si hay diferencias en la proporción de pacientes internados con NAC con factores de riesgo en las diferentes regiones geográficas del mundo. Los pacientes fueron enrolados en un estudio multicéntrico internacional (CAPO) durante un período de 14 meses (junio 2001-agosto 2002). La población fue evaluada para la presencia de factores de riesgo para TB y fue dividida en 4 regiones: región 1: USA-Canadá, región 2: Europa, región 3: América Latina, y región 4: África-Asia. De una población de 686 pacientes admitidos con NAC, 587 pacientes (86%) tenían, al menos, un factor de riesgo para TB. La proporción de pacientes con igual o más de 1 FR para TB por región fue: región 1: 88%, región 2: 80%, región 3: 82%, y región 4: 97%.
Conclusiones: Este estudio indica que los factores de riesgo listados por el CDC no son de utilidad clínica ya que sugieren el aislamiento respiratorio en más del 80% de los pacientes hospitalizados con NAC en todas las regiones del mundo. Nuevos estudios son necesarios para definir factores de riesgo para TB más específicos en pacientes con NAC.
PD 281. CARACTERÍSTICAS DE LOS PACIENTES QUE RECIBIERON TRATAMIENTO PARA TUBERCULOSIS EN EL PARTIDO DE TIGRE DE ENERO 1999 A DICIEMBRE 2003
A. Rioja Campos, V. Cambero, S. Meza, O. Giagnorio, A. Santa Marina, P. Caserly, M. González, C. Godoy y B. Videla
Hospital "Magdalena V. de Martínez" y Centros de Salud - Tigre. Provincia de Buenos Aires. Argentina. El Talar. Argentina.
Objetivos: Determinar distribución etárea, sexo, lugar de residencia y nacimiento. Conocer tipo de asociaciones que presentaron y porcentaje coinfección con HIV. Cuantificar los pacientes con pruebas positivas de laboratorio, anatomía patológica y test de PPD, dentro del total de casos que recibieron tratamiento. Describir las formas de presentación. Evaluar los resultados al final del tratamiento.
Métodos: Se realizó un estudio descriptivo analizando historias clínicas y fichero activo del Hospital de Tigre y Centros de Salud, de los pacientes con residencia, diagnóstico y que completaron tratamiento en el Pdo. de Tigre.
Resultados: Del total de 306 pacientes tratados, ambos sexos fueron en igual proporción. Se observó que sólo el 6% presentaba coinfección con HIV. Más del 90% concurrieron a consulta con síntomas de tuberculosis (TBC), siendo muy bajo el diagnóstico por estudio de contactos. Predominaron las formas pulmonares en un 80%. La confirmación por bacteriología, directa, cultivo y anatomía patológica ocurrió en el 73% de los casos. Con respecto a la prueba PPD se observó que la misma fue efectuada y medida de acuerdo a normas en un 62% de los casos y el 62% de los mismos presentaron resultados positivos (mayor a 10 mm en inmunocompetentes y mayor a 5 mm pacientes inmunocomprometidos). Un 11% presentó asociaciones, si bien predominó la diabetes. Es relevante el porcentaje de embarazadas con TBC. Con respecto al tratamiento podemos decir que predominó el TDO en el 77% de los casos, que el 77% de los mismos se consideró con tratamiento completo y el 16% del total se consideraron curados, logrando cumplimiento en el 93%.
Conclusiones: A pesar de la crisis, logramos un alto porcentaje de cumplimiento de tratamiento (93%) gracias al trabajo en conjunto del Hospital y Centros de Salud, que permitió llevar a cabo el TDO de acuerdo a la estrategia del TAES. Pensamos que la integración entre ambos centros de atención permitió la descentralización en la implementación del programa, logrando así mejorar la accesibilidad económica y geográfica de los pacientes al tratamiento, objetivándose en una baja tasa de abandonos (5%) y altas tasas de cumplimiento, lo cual contribuye a una reducción en las fuentes de contagio y riesgo de enfermar.
PD 282. SITUACIÓN EPIDEMIOLOGÍA DE LATUBERCULOSIS. AÑOS 1993-2003. PROGRAMA DE CONTROL DE LA TUBERCULOSIS. PROVINCIA DE BUENOS AIRES
A. Medina y G.J. Corral
Ministerio de Salud. La Plata. Argentina.
Objetivos: Evaluar y analizar la situación epidemiológica de la TB en la provincia de Buenos Aires entre los años 93-03.
Material y método: Se analizó la información en el nivel central del PCTB, aportada por las 12 regiones sanitarias (RS), en donde se reciben las notificaciones de los efectores locales. La recolección de datos se realiza a través de fichas y planillas estandarizadas por el PCTB. La evaluación de tratamiento se realizó por estudios de cohorte a partir de 96.
Resultados: La morbilidad por tuberculosis en la provincia de Buenos Aires desde el año 93 al 99 muestra tendencia al descenso, valor anual promedio de 1,6%. A partir del 2000, y hasta 2003, hay un aumemto de 6%. En el año 93 el porcentaje de casos pulmonares fue de 70,7, siendo en el 2003 de 79,3%. La confirmación bacteriológica, en pulmonares mayores de 15 años, supera el 70% a partir del 99, siendo éste superior al del período 93-98. La tendencia entre los grupos etáreos muestra que en 1993 el pico de inflexión máximo es entre los 20 y 24 años, desplazándose la curva de tendencia hacia los 30-34 años en 1999; en el año 2003 entre los 20 y 44 años de edad se demuestra la mayor notificación. En el año 2003 se notificaron 5.366 casos de tuberculosis de todas las formas y edades, con una tasa de 38,81 por 100.000 habitantes. Sólo una RS de las 12 que componen la provincia de Buenos Aires supera la tasa provincial (RS.V), siendo de 45,3 por 100.000 habitantes. El 58% de las notificaciones son de 3 RS (V; VI; VIIA). La evaluación de tratamiento por cohorte fue alrededor del 60% de los casos notificados. En el año 2002 se evaluó el 43,6%. El abandono de los evaluados en el 2002 es de 14,6%; en los años anteriores hasta 96 fue superior al 15%. Los tratamientos supervisados no superaron el 24%, siendo el menor valor registrado el del año 2002 (11,3%). La mortalidad sin asociación HIV tiene un descenso fluctuante pero permanente.
Conclusiones: En el período evaluado la tasa de notificación de casos demuestra una tendencia al ascenso probablemente debido, entre otras causas, al incremento de casos pulmonares bacilíferos, al aumento de la pobreza. Es notoria la escasa aplicación de la estrategia TAES/DOTS, como así también la irregularidad de su aplicación en las diferentes regiones.
PD 283. EPIDEMIOLOGÍA DE PACIENTES QUE ABANDONARON EL TRATAMIENTO ANTIBACILAR DURANTE LOS AÑOS 2002 Y 2003
M.C. Brian, S. Inwentarz, R. Estevan, J.M. Leston y E. Abbate
Instituto de Tisioneumonología "Prof. Dr. Raúl F. Vaccarezza". Fundacion ISALUD. Buenos Aires. Argentina.
Objetivos: Analizar las características socioeconómicas de los pacientes que abandonaron el tratamiento antibacilar.
Material y método: Se evaluaron siguiendo un diseño retrospectivo, observacional y transversal, con un IC del 95% las historias clínicas de 1.457 pacientes que fueron asistidos desde el 1º de enero del año 2002 al 31 de diciembre del año 2003 en los consultorios externos del Instituto de Tisioneum Prof. Dr. R.F. Vaccarezza, iniciando su tratamiento antifímico y abandonando el mismo 312 enfermos. Se analizaron las siguientes variables: sexo, edad, procedencia, tipo de vivienda, NBI, ocupación, grupo familiar y tiempo de abandono.
Resultados: En cuanto a la procedencia de los 312 pacientes que abandonaron el tratamiento, el 65,3% proviene de la provincia de Buenos Aires y el 34,7% de la Capital Federal; el 58,2% fueron varones y el 41,8% mujeres; se percibe un incremento de abandonos en los mayores de 15 años del año 2002 al 2003 (2002: 21% vs 2003: 52%). En cuanto al NBI hubo un aumento del mismo durante el año 2003 de aproximadamente el 9% respecto del año 2002. En la población en estudio predominaron las viviendas precarias de asentamientos/villas de emergencia y casas tomadas, con un índice de desocupación de aproximadamente el 39% con mayoría de familias numerosas. El abandono del tratamiento de estos pacientes se produjo antes del 2º mes de haberlo iniciado.
Conclusiones: Surge de los resultados obtenidos y del análisis de los mismos la importancia gravitacional que tienen las variables socioeconómicas en la adherencia al tratamiento. Por lo tanto, debe unificarse al tratamiento médico la asistencia social del grupo familiar para mejorar el NBI de estos pacientes, ya que más del 78% de éstos presentó serias carencias de este tipo.
PD 284. RIESGO DE IMPACTO EN LA POBLACIÓN GENERAL DE LOS ABANDONOS DE TRATAMIENTOS ANTIBACILARES
R.I. Estevan, M.C. Brian, S. Inwentarz, M.L. Rasitt y C. Mosca
Instituto de Tisioneumonología Prof. Dr. R. Vaccarezza. Buenos Aires. Argentina.
Objetivos: Estimar los riesgos que provocan los abandonos de tratamiento de los pacientes bacilíferos para la población general.
Material y método: Se evaluaron siguiendo un diseño retrospectivo, observacional y transversal, con un IC del 95% las historias clínicas de 9.787 pacientes que fueron asistidos desde el 01/01/2002 al 31/12/2003 en los C. Ext. del Instituto Vaccarezza. Iniciaron tratamiento antituberculoso 1.457 enfermos, abandonando 312. Se analizaron: sexo, edad, formas radiológicas, esquemas de tratamiento y tiempo de abandono desde el inicio del mismo.
Resultados: De los 312 pacientes que abandonaron el tratamiento, el 58,2% eran hombres y 41,8% mujeres; el 79,3% eran > 15 años; de las formas radiológicas el 56,6% presentó formas cavitarias en al año 2002 y el 46,8% en el 2003, aumentando las formas primarias de un 17,9% en el 2002 a un 38,8% en el 2003. Con esquema de tratamiento convencional (HRZE) abandonó el 73,4% en el 2002 y el 53,9% en el 2003, en niños con esquema de TBC moderada (HRZ) abandonaron el 36,7% en el 2003, respecto al 2,3% del 2002. Con esquemas de TBC MR abandonó el 8,1% en el 2002 y el 5% en el 2003. En ambos años la mayoría de los abandonos se produjo antes de los 2 meses de iniciado el tratamiento.
Conclusiones: Dado que la mayoría de los abandonos se produce en las formas cavitadas y antes de los 2 meses de iniciado el tratamiento, se deduce que estos pacientes permanecen bacilíferos y representan un grave riesgo para sus convivientes. Esto se aprecia en el aumento de las formas primarias y moderadas en los niños. Es importante destacar que debido a una mejor provisión de drogas antifímicas de 2° línea, por parte del programa del GABA, disminuyeron los abandonos de TBCMR. Debido a una reestructuración del S. social hemos notado una mayor adherencia al tratamiento con menos abandonos respecto del 2002. Proponemos que los pacientes con TBC sean tratados por grupos interdisciplinarios.
PD 285. HEMOPTISIS EN PACIENTES CON TUBERCULOSIS PULMONAR
M.A. Saab, L. Alves, M. Baldini, N. Roldán, M. Chipana, A. Burke Viale, J. Leston, E. Elías, M. Palmeiro y E. Abbate
División de Neumotisiología. Hospital Francisco J. Muñiz. Buenos Aires. Argentina.
Objetivos:1) Determinar la incidencia de hemoptisis como síntoma que motiva la consulta en pacientes con tuberculosis pulmonar (TBP); 2) describir las características clínicas y radiológicas de los pacientes con hemoptisis y TBP; 3) establecer el tiempo de resolución de la hemoptisis luego del inicio del tratamiento antituberculoso.
Material y métodos: Se realizó una revisión de los pacientes internados en una sala de tisioneumonología con diagnóstico bacteriológico de TBP en el año 2003. Se obtuvieron los datos de las historias clínicas y radiografías de tórax (Rx T). Fueron estudiados pacientes que presentaron hemoptisis como motivo de consulta. Se definió hemoptisis leve a la expectoración menor a 100 ml de sangre por día, moderada 100 ml a 200 ml y severa más de 200 ml. Se evaluó a los pacientes durante un periodo de 30 días.
Resultados: Se internaron 114 pacientes con TBP. 32 pacientes presentaron hemoptisis como motivo de consulta (28%). La totalidad pertenecía al sexo masculino, la edad media: 33 años (18-69). Presentaron hemoptisis leve 21 pacientes (65,6%), moderada 4 (12,5%) y severa 7 (21,8%). El promedio de días desde la presentación de la hemoptisis a la consulta fue de 9 (1-60). 31 pacientes tenían alteraciones en la Rx T y 1 paciente Rx T normal. Los hallazgos radiológicos fueron: presencia de cavidades en 24 pacientes (77,4%), sin evidencia de cavidades 7 (22,6%). Luego de instaurado el tratamiento antituberculoso la hemoptisis cedió en un promedio de 4,8 días (1-24).
Conclusiones: La incidencia de hemoptisis en pacientes con TBP fue mayor en nuestra población (28%), comparada con la reportada en la literatura (hasta un 15%). No se evidenciaron diferencias significativas al comparar la severidad de la hemoptisis con la extensión radiológica del compromiso pulmonar. Se observaron cavidades en el 75% de los pacientes. Sin embargo, el 25% de las hemoptisis se presentaron sin lesiones cavitarias. Siendo la hemoptisis un trastorno potencialmente fatal y sin indicadores pronósticos en cuanto a su evolución, es de radical importancia establecer rápidamente el diagnóstico etiológico y el tratamiento específico, altamente efectivo para su control, como se demuestra en nuestro trabajo.
PD 361. DIFICULTAD PARA IMPLEMENTAR LA ESTRATEGIA TAES/DOTS
M.C. Brian, R. Estevan, S. Inwentarz, J.M. Leston y E. Abbate
Instituto de Tisioneumonología "Prof. Dr. Raúl F. Vaccarezza". y Fundacion ISALUD. Buenos Aires. Argentina.
Objetivos: Demostrar la imposibilidad de implementar TAES/DOTS debido a la distancia entre el domicilio del paciente y la Institución.
Material y método: Diseño retrospectivo, observacional y transversal, con un IC del 95%. Se revisan las historias clínicas de pacientes asistidos desde el 1-01-2002 al 31-12-2003 en los C. Ext. del Inst. Vaccarezza, iniciando su tratamiento antifímico en ese período 1457 y abandonando el mismo 312. Analizamos: procedencia, grado de ocupación, tiempo de abandono, grupo familiar y distancia domicilio/ institución.
Resultados: El 34,7% fueron residentes en Cap. Fed y el restante 65,3% tenía domicilio en el conurbano y otras localidades de la provincia. En Cap. Fed. concurren de una distancia menor a 30 cuadras el 12%. El 39,8% de los pacientes se encuentran desocupados o subocupados. Los enfermos abandónicos provienen de grupos familiares numerosos, abandonando el tratamiento antes de los 2 meses de haberlo iniciado el 41,6% de los pacientes.
Conclusiones: Analizando la procedencia de los pacientes, su desocupación y la presencia de grupos familiares numerosos, implementar el TAES/DOTS implicaría un gasto importante en el traslado del paciente y/o de su grupo familiar a la institución ya sea en forma diaria ó bisemanal; Por diversas razones muchos pacientes no quieren ser derivados a centros asistenciales cercanos a su domicilio, proponemos que el Ministerio de Salud arbitre la mejor forma para agilizar a través de la Sec. de Transp. pases libres para estos enfermos, para ser otorgados en las instituciones tratantes, siendo esta la única medida que nos permitiría realizar TAES/DOTS.
PD 363. FORMAS RADIOLÓGICAS MÁS FRECUENTES EN LOS ABANDONOS DE TRATAMIENTO TBC
S. Inwentarz, M.C. Brian, R. Estevan, M.L. Rasitt y C.A Mosca
Instituto de Tisioneumonología Prof. Dr. Raúl F. Vaccarezza. Monte Grande. Argentina.
Objetivo: Determinar las imágenes radiológicas más frecuentes, en los pacientes que abandonaron su tratamiento antiTBC durante los años 2002/2003.
Material y método: Desde el 1 de enero de 2002 al 31 de diciembre de 2003, se asistieron 9.787 pacientes en los Consultorios Externos del Instituto Vaccarezza (niños, adolescentes y adultos) de los cuales 1.457 pacientes (14,9%) fueron diagnosticados y tratados como TBC. A través de un estudio observacional, transversal y retrospectivo, con IC del 95%, se analizaron las HC de los pac. abandónicos según las variables: edad, sexo, procedencia, estudios radiológicos y abandonos según el mes en que iniciaron el tratamiento antibacilar.
Resultados: De los 1.475 enfermos TBC abandonaron el tratamiento antiTBC 312 pac. (21,4%) perteneciendo al sexo femenino el 41,8% y al masculino el 58,2%. En cuanto a la edad el grupo etáreo de 20 a 40 años tuvo el mayor porcentaje de abandonos 44,4%. Pertenecían a Cap. Fed. el 34,7% y al conurbano y provincia de Buenos Aires el 65,3% restante. Las formas radiológicas observadas fueron: TBC 1ª: 27,2%; USC: 9,3%; UCC: 26%; BSC: 3,8%; BCC: 26,3%; Pleurales: 4,5% y otras 2,9%. Abandonaron durante los 2 primeros meses de iniciado el tratamiento antibacilar el 41,6% de los enfermos.
Conclusiones: De los 312 pacientes que abandonaron el tratamiento, el 52,2% presentó formas radiológicas cavitadas, siendo estas habitualmente bacilíferas con un tiempo más prolongado de negativización. La elevada tasa de abandonos del 21,4% y la alta incidencia de las imágenes radiológicas mencionadas, nos advierten del serio peligro de salud al que están expuestas todas las personas convivientes del enfermo tuberculoso y de la población general. Creemos fervientemente que la implementación de Talleres de Capacitación y supervisión dirigidos al equipo multidisciplinario de salud (Médicos, enfermeros, asistentes sociales y psicólogos ) en todas las áreas (Nacional, Provinciales y Municipales), pudiéndose replicar luego a través de diferentes metodologías educativas a la población general más, siempre que se cuente con los recursos necesarios, la puesta en marcha de la estrategia TAES/DOTS, ayudarían a cortar de forma más certera y eficiente la cadena epidemiológica de la enfermedad.
Lunes 10 de octubre de 2004
08.30-18.00 h (Salón: Exhibición comercial)
ASMA
PD 286. ESCORE DE BRONCOESPASMO INDUZIDO POR EXERCÍCIO CORRESPONDE A ESCORE DE ASMA EM CRIANÇAS
W. Ladosky y M.A Machado
Hospital das Clínicas da Univ. Federal de Pernambuco. Recife. Brasil.
A medida do Broncoespasm Induzido por Esforço (BEI) tem sido largamente utilizada para identificar hiper reatividade bronquica em crianças. É considerado positivo um teste onde a queda do VEF1 é maior de 10% do valor pré exercício. Essa avaliação "tudo ou nada" não leva em conta nem a intensidade do bronco espasmo, avaliado pela redução do VEF1, nem o tempo para aparecer a resposta, bem como sua duração.
Nesse trabalho é proposto um algoritmo para quantificar a resposta bronquica após e exercício e correlaciona-lp a um outro proposto para quantificar a asma.
Material e métodos: Um total de 49 crianças com queixa clínica de asma, mas com espirograma normal, foram exercitadas em esteira.com uma carga de trabalho correspondente a 80% da máxima. O VEF1 foi medido logo antes do exercício e seu valor tomado como 100%. Logo após o exercício (tempo zero) foi novamente medido o VEF1 e em seguida aos 5, 10, 15, 30 e 60 minutos. Os resultados foram quantificados e correlacionados com os valores atribuidos a asma.
Conclusiones: Os valores obtidos com a utilização do algoritmo poposto para avaliação da asma corresponde aos critérios subjetivos propostos pelos Consensos e no estudo tomados como "Golden Standard". Os escores de asma e os de exercício são significativamente correlacionados (r2 = 0,82; P < 0,001). Esses resultados sugerem que o algoritmo proposto para quantificar a resposta ao exercício pode ser um instrumento eficiente para se avaliar com mais precisão a responsividade bronquica em crianças.
PD 287. O FEF 25-75 É MAIS SENSÍVEL E PRECOCE QUE O VEF1 PARA AVALIAR O BRONCOESPASMO INDUZIDO POR ESFORÇO
Ladosky, Botelho y Soares
Hospital das Clínicas da Univ. Federal de Pernambuco. Recife. Brasil.
A hiper reatividade bronquica após esforço (BIE) tem sido largamente utilizada para identificar asma em paciente que apresentam um espirograma normal. A diminuição do VEF1 abaixo de 90% do valor inicial é considerada como resposta positiva. Alguns autores utilizaram o Pico Espiratório Forçado (PEF) e outros o FEF25-75, como o melhor parâmetro para analisar a resposta. Nesses casos entretanto consideraram 16% como ponto de corte para a resposta positiva, o que, evidentemente, reduz a sensibilidade do método.
Com a finalidade de analisar a participação dos bronquiolos terminais na origem do BIE realizamos a medida simultanea do VEF1 e do FEF25-75 em pacientes submetidos a exercício em esteira.
Material e métodos: Vinte e cinco pacientes, com idade entre 8 e 17 anos, com asma intermitente, foram submetidos a teste de esforço e os dois parametros medidos simultaneamente ilogo após o exercício (tempo zero) e 5, 10, 15, 30 e 60 minutos em seguida. Os valores pré exercício foram tomados como 100%.
Conclusiones: Analisando os resultados pareados, observamos que a queda do FEF25-75 após e esforço se inicia antes e é mais intensa que a do VEF1. Em alguns pacientes foi observada a queda do FEF25-75 mas não do VEF1. Estes resultados sugerem que o broncoespasmo induzido pelo exercício começa pela porção mais periférica das vias aéreas e que o FEF25-75, quando tomado a um decremento de 10% é um parametro mais sensível e confiável que o VEF1.
PD 288. MAGNESIO NEBULIZADO EN EL ATAQUE DE ASMA. UNA REVISIÓN SISTEMÁTICA
G.J. Rodrigo y L.J. Nannini
Hospital Central de las Fuerzas Armadas. Montevideo. Uruguay. Hospital G. Baigorria. UNR. Rosario. Argentina.
Se realizó una revisión sistemática para evaluar la eficacia del magnesio isotónico (MgSO4) como diluyente en la nebulización de broncodilatadores en el ataque agudo de asma. De un total de 13 estudios, sólo 3 reunieron los criterios de inclusión en el metaanálisis. Incluyeron 161 adultos (16-65 años) tratados en guardia. Al final del tratamiento quienes recibieron MgSO4 no mostraron mejoría en la función pulmonar (SMD = -0,26, 95% CI: -0,81 a 0,29, p = 0,36). Dicho análisis mostró una heterogeneidad significativa explicada por la diferente gravedad basal entre los estudios (c2 = 5,82, df = 2, p = 0,05, I2 = 65,7%). Fue en los más graves (FEV1 o PEF < 30% teórico) donde hubo un pronunciado aumento en la función pulmonar con MgSO4 (SMD = -0,99; 95% CI: -1,70 to -0,29, p = 0,0006; c2 = 1,1, df = 1, p = 0,3, I2 = 8,8%).
Conclusiones: Se concluyó que los pacientes con exacerbaciones graves de asma se beneficiarían en cuanto a función pulmonar con el uso de MgSO4 nebulizado como diluyente del salbutamol. Sin embargo, es prematuro expandir su uso por varios factores tales como el escaso número de pacientes, diferencias en los diseños y métodos de administración del broncodilatador. Los futuros estudios deberán considerar el uso de MgSO4 nebulizado junto con un protocolo compuesto por dosis altas y repetidas de beta-agonistas y anticolinérgicos.
PD 289. O ESCORE DE BRONCO ESPASMO INDUZIDO POR ESFORÇO (BIE) SE COMPARA AO DE ASMA EM CRIANÇAS
W. Ladosky y M.A. Machado
Hospital das Clínicas da UFPE. Recife. Brasil.
O BIE tem sido largamente utilizado para avaliação da hiper reatividade brônquica em crianças. A maioria dos autores considera como resposta "positiva" uma redução do VEF1 em 10%, comparado ao valor pré teste. Essa avaliação "tudo ou nada" não leva em conta fatores como a intensidade da resposta, a latência e a duração da mesma. Nesse estudo é proposto um algorítmo para quantificar a resposta pós exercício e compara-lo com um outro proposto para quantificar a asma.
Material e métodos: Foram estudadas 49 crianças, com história de asma porem com espirometria normal (VEF1, FEF 25-75/CVF > 80% do valor predicto). Após 6 minutos de esforço em esteira com freqüência cardíaca a 80% do máximo teórico o paciente foi submetido a espirometria forçada logo após o exercício (tempo 0) e as 5, 10, 15, 30 e 60 minutos. Os valores foram quantificados um a um, conforme o algorítmo proposto e o resultado correlacionado, por curva de regressão linear ("best fit line") com os escores obtidos com o algorítmo de asma para o mesmo paciente. O algorítmo de asma foi convalidado por comparação com o Consenso da Associação Americana de Pneumologia (ALA).
Conclusões. O algoritmo proposto para quantificar a asma corresponde aos conceitos subjetivos dos Consensos de Asma. O escore de BIE se correlaciona estreitamente com o de asma (r2 = 0,82; P < 0,001). Estes resultados sugerem que o algoritmo proposto pode ser um instrumento eficiente para avaliar com mais precisão a resposta bronquial da criança ao esforço e quantificar seu nível de asma.
PD 290. A MEDIDA DO FLUXO ESPIRATÓRIO MÉDIO (FEF 25-75) É MAIS SENSÍVEL E PRECOCE QUE O VEF1 PARA AVALIAR O BRONCOESPASMO INDUZIDO POR ESFORÇO
W. Ladosky, M.A. Machado y Alano
Hospital das Clínicas da UFPE. Recife. Brasil
O VEF1 tem sido preferencialmente utilizado para medir a resposta de broncoespasmo que sucede a um esforço controlado, em pacientes com asma, mesmo que não aparente. A diminuição em mais que 10% desse parâmetro tem sido considerada como resultado positivo ao exercício. Alguns autores têm preferido utilizar o FEF 25-75 como parametro para avaliação, considerando entretanto uma diminuição de 16% para considerar a resposta como "positiva". Considerando que o FEF 25-75 traduz o diametro das pequenaS vias e seu fluxo aéreo, desenvolvemos esse estudo para verificarmos a sensibilidade das mesmas aos esforços.
Material e métodos: Vinte e cinco crianças com asma intermitente e que no dia da prova estavam assintomáticas e com espirograma normal (CVF, VEF1 e FEF25/75 > 80% do valor predicto.) foram submetidas a um teste de esforço em esteira com 6 minutos de duração. Durante o exercício a freqüência cardíaca era mantida a nível sub-máximo. Logo após o exercício (tempo zero) o paciente realizava uma espirometria e depois mais outras aos 5, 10, 15, 30 e 60 minutos. O VEF1 e o FEF 25-75 era medido a cada tempo e o resultado comparado em percentagem com o valor dos mesmos obtido antes do exercício. Os valores foram comparados e os testes paramétricos de significância foram realizados com o auxílio do programa Graph Pad Prisma 2.0.
Conclusões: A análise pareada dos resultados mostrou que a queda do FEF 25-75, quando ocorre, se inicia e é mais intensa que a do VEF1 e que o primeiro identifica mais respostas positivas que o último. Estes resultados sugerem que o BIE se inicia pelos brônquios terminais e que a medida do FEF 25-75 é mais precisa e mais confiável que o VEF1, especialmente quando tomado no limite de 10%.
PD 291. FUNÇÃO VENTILATÓRIA E QUALIDADE DE VIDA NA ASMA
Maria Angela, Marcia, Socrates, Patricia, Thais, Lilian, Nicole, Leticia, Marcelo, Vera y Sergio
Hospital de Clínicas de P. Alegre. Porto Alegre. Brasil.
O PEAA do Serviço de Pneumologia do HCPA educa asmáticos adultos em relação à sua doença, melhorando a capacidade ventilatória e qualidade de vida (QV).
Objetivo: Avaliar a correlação entre a QV e as alterações ventilatórias dos pacientes.
Métodos: Aplicamos o "Asthma Quality of Life Questionnaire" (Juniper e Guyatt) adaptado, que avalia 4 domínios: limitação funcional (LF), sintomas (S), emocional (EM) e ambiental (AM). Há um escore geral (EG) e um para cada área, oscilando de 1 a 7 pontos. Juntamente, avaliamos a ventilação, utilizando o VEF1 (Volume Expiratório Forçado no 1º Segundo) em ml e %, a relação VEF1/CVF (Capacidade Vital Forçada) e a variação do VEF1 com o broncodilatador (BD), retirados de espirometrias (equipamento Jaeger). Calculamos o coeficiente de correlação de Pearson (P) entre o VEF1, o VEF1/CVF e a variação ao BD com o EG e os escores de cada área. Aplicamos o teste ANOVA e o teste de Tukey para analisar os escores entre os graus de DVO.
Resultados: O grupo ficou com 69 pacientes:15 homens e 54 mulheres (idade média: 43,1 ± 16,3). As espirometrias estavam: 20 normais, 23 DVOLeve, 14 DVOModerado e 12 DVOGrave (DBFP-2002). O EG médio foi 3,4 ± 1 e o resultado de cada área foi: LF = 3,32 ± 1, S = 3,58 ± 1,3, EM = 3 ± 1,2 e AM = 3,5 ± 1,5. O valor médio do VEF1 foi 2023 ml (69,9% do previsto ± -27%), a média da relação VEF1/CVF foi 72,4% e a variação média do VEF1 com o BD foi 374ml. Observamos uma correlação significativa entre os escores: G, S, LM, EM e o VEF1 absoluto (P: 0,398; 0,324; 0,443; 0,250 respectivamente) p < 0,05 e percentual (P: 0,320; 0,319; 0,278; 0,240) p < 0,05. Não houve correlação significativa entre o valor dos escores e a resposta ao BD. O teste ANOVA mostrou uma diferença significativa entre os DVOs para o escore G e o escore S (p = 0,009 e 0,001). O teste Tukey mostrou diferença significativa do escore G e do S entre os pacientes normais ou com DVO leves em relação aos DVOs moderados.
Conclusão: No grupo estudado, o escore geral e das áreas S, LF e EM se correlacionou com as condições ventilatórias. O escore mais elevado tende a refletir um melhor VEF1. Diferenças significativas do escore geral e do S foram encontradas entre os grupos com espirometria normal e DVO leve em relação aos com DVO moderado, indicando um escore significativamente menor nestes.
PD 292. EFECTOS DEL TRATAMIENTO REGULAR CON FORMOTEROL EN LA HIPERRESPUESTA BRONQUIAL EN PACIENTES CON ASMA LEVE
C. Talamo, A. Acuna, D. Hurtado, M.V. Talamo y M. Montesdeoca
Hospital Universitario de Caracas. Universidad Central de Venezuela. Caracas. Venezuela.
Introducción: En la terapéutica del asma, no sólo es importante reducir la sensibilidad de la vía aérea bronquial, sino también debe estar dirigida a reducir o prevenir la excesiva obstrucción bronquial, así como a evitar la tolerancia.
Métodos: En un estudio randomizado, cruzado, doble-ciego, placebo-controlado, se estudiaron 13 pacientes asmáticos leves (VEF1 = 92 ± 12%), no fumadores, sin tratamiento regular con corticosteroides. Los pacientes recibieron FOR 12 mcg o placebo b.i.d. a través de un Aerolizer® durante 14 días con un período de 4-8 días entre cada tratamiento. Antes y al final de cada tratamiento, se realizó un test de broncoprovocación con metacolina con dosis crecientes hasta alcanzar una respuesta refractaria (meseta o plateau) o una disminución del VEF1 hasta alrededor del 60%. EL PC20 y la dosis que indujo la máxima obstrucción (PCmax) fueron calculadas. El rescate fue realizado con FOR 12 mcg y el VEF1 fue medido 30 minutos después.
Resultados: EL tratamiento con FOR incrementó el PC20 de 0,76 ± 2,2 a 1,68 ± 2,6 mg/mL (p=0,005) versus placebo de 0,60 ± 1,46 a 0,36 ± 0,35 mg/mL (p= 0,40). El PCmax se modificó significativamente en los paciente tratados con FOR [11,3 ± 13,7 a 22,8 ± 27 mg/mL (p = 0,04)] versus 13,5 ± 23 a 14,8 ± 22,8 mg/mL (p = 0,29) con placebo. El rescate con FOR a los 30 minutos alcanzó un valor de 79,9 ± 9,3% en los pacientes que recibieron tratamiento con FOR, comparado con 84,6 ± 5,7% en el grupo placebo (p = 0,33).
Conclusiones: Estos resultados sugieren que el tratamiento regular con Formoterol reduce la respuesta a la metacolina medida por PC20 y PCmax y no produce tolerancia a su efecto brocodilatador.
PD 293. ADESÃO AO TRATAMENTO DE MANUTENÇÃO DE ASMA NO BRASIL
J.M. Chatkin, D. Cavaletblanco, R. Tonietto, N. Scaglia y C.C. Fritscher
Hospital São Lucas da PUCRS. Porto Alegre. Brasil.
Introdução: A asma pode ser controlada com tratamento já bem padronizado, desde que haja adesão adequada ao esquema proposto. A baixa adesão ao tratamento contribui para a manutenção de taxas altas de morbi-mortalidade. No Brasil, estes dados ainda são desconhecidos.
Objetivo: Avaliar o grau de adesão ao tratamento de manutenção de asma persistente moderada a grave no Brasil.
Métodos: Médicos de vários centros do país selecionaram asmáticos e os inscreveram no estudo, coordenado no Hospital da PUCRS, Porto Alegre, Brasil. Foram incluídos pacientes maiores de 12 anos, com asma persistente, com telefone disponível para contato, sem comorbidades clinicamente significantes. Cada paciente recebeu 3 diskus de SeretideTM 50/250 mcg e foram orientados a retornar as embalagens para contabilidade. Cada paciente recebeu um telefonema inicial e outro após 90 dias de acompanhamento. Foram considerados aderentes ao tratamento pacientes que utilizaram no mínimo 85% das doses previstas da medicação. As variáveis estudadas foram sexo, idade, cor, estado civil, escolaridade, tabagismo, procedência, outras comorbidades, duração e gravidade da asma, uso de outras medicações e hospitalizações por asma. Resultados: Foram acompanhados 131 pacientes, procedentes de 15 estados do país. A taxa geral de adesão foi de 51,9%. Houve diferenças significativas na adesão quanto à procedência (menor adesão na região Sudeste; p = 0.02), ao sexo (maior adesão no sexo masculino; p = 0.05) e à gravidade da asma (maior adesão nos asmáticos graves; p = 0.02). Não foram detectadas diferenças estatisticamente significativas em relação às demais variáveis estudadas.
Conclusões: A taxa geral de adesão ao tratamento de manutenção da asma nos 15 centros do Brasil foi de 51,9%. Foi encontrada menor adesão ao tratamento em asmáticos residentes na região Sudeste, maior adesão em pacientes do sexo masculino e com asma persistente grave.
PD 294. IMPACTO DE TELEFONEMAS QUINZENAIS NA ADESÃO AO TRATAMENTO DE MANUTENÇÃO DE ASMA
J.M. Chatkin, D.C. Blanco, N. Scaglia, R. Tonietto y C.C. Fritscher
Hospital São Lucas da PUCRS Porto Alegre. RS. Brasil. Porto Alegre. Brasil.
Introdução: Apesar da asma possuir tratamento efetivo, as taxas de morbi-mortalidade permanecem altas. A baixa adesão pode ser uma das causas.
Objetivos: Avaliar o impacto de telefonemas quinzenais na adesão ao tratamento na asma moderada a grave.
Métodos: Médicos de vários centros do país selecionaram asmáticos e os inscreveram no estudo, coordenado no Hospital S.Lucas PUCRS, Porto Alegre, Brasil. Foram incluídos pacientes maiores de 12 anos, com asma persistente, telefone disponível, sem comorbidades significantes. Os pacientes foram randomizados para grupo controle (GC) ou intervenção (GI). Cada um recebeu 3 diskus Seretide 50/250 e foram orientados a retornar as embalagens ao término do estudo para contabilidade. Os asmáticos dos dois grupos eram contactados por telefone ao início e final do estudo, sendo que os do grupo intervenção recebiam também telefonemas quinzenais por profissional treinado, para avaliação e estímulo ao tratamento. Foi considerada adesão o uso mínimo de 85% das doses previstas da medicação. As variáveis estudadas foram sexo, idade, cor, estado civil, escolaridade, tabagismo, procedência, comorbidades, duração e gravidade da asma, uso de outras medicações e hospitalizações por asma. Foram incluídos 131 pacientes no GC e 140 no GI, procedentes de 15 estados do Brasil. Não houve diferença nas características basais dos grupos. A taxa de não-adesão ao tratamento foi de 48,1% no GC e 25,7% no GI, com redução de risco relativo (RRR) de 47% (IC 95%: 25 a 62; p < 0,001) e NNT de 5. Houve diferença na adesão apenas quanto à gravidade da asma (maior adesão nos asmáticos graves; p < 0.02), em ambos os grupos estudados. O efeito da intervenção sobre a redução das taxas de não-adesão teve impacto ainda maior nos asmáticos graves (RRR 58%) do que nos moderados (RRR 39%).
Conclusões: Este estudo demonstra que telefonemas quinzenais de acompanhamento e estímulo ao tratamento medicamentoso da asma persistente pode reduzir a taxa de não adesão ao tratamento em até 58% nos asmáticos de maior gravidade, sendo que são necessários apenas 5 telefonemas para evitar que 1 paciente deixe de aderir corretamente ao tratamento prescrito.
PD 295. EVOLUÇÃO DA QUALIDADE DE VIDA DOS PACIENTES DO PROGRAMA DE EDUCAÇÃO EM ASMA PARA ADULTOS (PEAA) DO HOSPITAL DE CLÍNICAS DE PORTO ALEGRE
Maria Angela, Marcia, Bianca, Socrates, Lilian, Nicole, Leticia, Thais, Bruno y Vera
Hospital de Clínicas de Porto Alegre. Porto Alegre. Brasil.
Os programas de Educação em Asma incluem a avaliação da qualidade de vida dos pacientes. Como é um parâmetro difícil de medir, foram criados questionários. O AQLQ (Asthma Quality of Life Questionnaire-Juniper e Guyatt) possui 32 perguntas divididas em 4 áreas: Limitação das atividades (LA), Sintomas (S), Emocional (E) e Exposição a estímulos ambientais(A). Cada pergunta possui uma escala de 1 a 7, sendo 7 a ausência de impedimento e 1 presença de limitações graves.
Objetivo: Medir a variação na QV dos pacientes que participaram do PEAA. Este Programa inclui acompanhamento ambulatorial e reuniões de grupo mensais trabalhando-se com o manejo da asma.
Métodos: Aplicamos o questionário AQLQ validado no Brasil aos pacientes que participaram do PEAA nos anos de 2002 e 2003, na primeira consulta e após 6-7 meses de participação no Programa.
Resultados: O grupo ficou constituído de 28 pacientes, 2 homens e 26 mulheres, com idade média de 48 anos. Classificamos a asma de acordo com o Consenso Brasileiro de 2002: 1 paciente tinha asma intermitente, 15 persistente leve, 7 persistente moderada e 5 persistente grave. Observamos que o escore geral médio da QV era 3,29 no início e 5,23 no final (p < 0,05), com uma diferença de 1,94. Em relação aos sintomas a média inicial foi 3,47 e final 5,45 (p < 0,05), com uma diferença de 1,98. Na limitação das atividades, a média inicial foi 3,15 e final 5,02 (p < 0,05), com uma diferença de 1,43. Na área emocional a média inicial foi de 3,04 e final 5,21 (p < 0,05), com uma diferença de 1,87. Na área ambiental, a média inicial foi de 3,47 e final 4,90 (p < 0,05), com uma diferença de 1,43. Observou-se elevação significativa dos escores, tanto com o teste t para amostras pareadas como com o teste de Wilcoxon.
Conclusões: Observamos uma melhora significativa dos escores em todas as áreas, o que indica uma melhora na qualidade de vida dos pacientes, sugerindo uma absorção dos ensinamentos transmitidos no Programa, tanto no conhecimento como no manejo da asma.
PD 296. CALIDAD TÉCNICA Y GRADO DE CONOCIMIENTO AL TRATAMIENTO INHALATORIO
M. Di Loretto, D. Schiro, C. Olivera, N. Brizuela, C. Toia, K. Gimenez, J. Osses y J. Caneva
Sección Neumonología. ICYCC. Fundación Favaloro. Buenos Aires. Argentina.
Introducción: La efectividad terapéutica inhalatoria se basa, no sólo en la correcta prescripción médica sino en el cumplimiento adecuado de la técnica prescrita.
Objetivo: Determinar el grado de cumplimiento de la terapia inhalatoria y el correcto uso de la misma en pacientes con enfermedades obstructivas de la vía aérea.
Material y método: Se evaluaron de modo prospectivo y consecutivo 200 pacientes, mediante una encuesta dirigida, pertenecientes a dos servicios de neumonología (Buenos Aires y Neuquen), derivados al laboratorio pulmonar para la realización de estudios de función pulmonar.
Resultados: 200 pacientes, 91/109 (46/54%) (M/H); edad 52,3 ± 16,6; rango 16-84; IMC 26,5 ± 4,90. Estudios: analfabeto 0%, primario 40 pacientes (20%); secundario 89 (44,5%), terciario 43 (21,5%), universitario 28 (14%). Medicación inhalatoria: diskus 33 (16,5%), turbuhaler 47 (23,5%), aerosoles 120 (60%). Se nebulizan, además, 70 pacientes (35%). Educación: médico: 112 (56%), técnico 53 (26,5%), enfermero 9 (4,5%) y autoaprendizaje 26 (13%). Controlados por médico alguna vez: sí 80 (40%), no 120 (60%)
Uso correcto del sistema 65 pacientes (32,5%), uso incorrecto 135 (67,5%) Se reforzó técnica en 137 pacientes (68,5%).
Conclusiones: Un alto porcentaje de pacientes no utiliza adecuadamente la terapia inhalatoria por lo que es fundamental el control y eventual enseñanza periódica de la misma.
PD 297. PERFIL DE 5 ANOS DO PROGRAMA DE EDUCAÇÃO EM ASMA PARA ADULTOS (PEAA) DO HOSPITAL DE CLINICAS DE PORTO ALEGRE-BRASIL
M.A. Moreira, Socrates, Marcia, Diogo, Fernando, Fabiano, Thais, Lilian, Leticia, Nicole y Vera
Hospital de Clínicas de P. Alegre. Porto Alegre. Brasil.
A educação do paciente é fundamental para o controle e manejo adequado da asma. O PEAA, criado em 1999, é repetido a cada ano com um novo grupo de pacientes que se submetem a avaliações periódicas com pneumologista, acadêmicos da medicina e enfermeira, além de participarem de reuniões mensais de grupo e submeterem-se a exames laboratoriais.
Objetivo: Destacar características dos pacientes acompanhados pelo PEAA nos anos de 1999 a 2003.
Material e métodos: Foram analisados os dados clínicos e laboratoriais dos pacientes participantes do PEAA.
Resultados: Reunimos 132 pacientes com idade média de 43 anos, 36 (27%) homens e 96 (73%) mulheres. A renda familiar, em 58% dos pacientes, era inferior a 4 salarios mínimos e 45% estavam desempregados. Havia 22 tabagistas (17%). O início da asma ocorreu antes dos 18 anos em 79 (62%). Hospitalização foi referida por 69 pacientes (54%). Os sintomas de inicio da crise foram: dispnéia, tosse e chiado (83%), associados ou isolados. Cianose foi referida por 14%. O inverno foi o período de piora dos sintomas em 83(69%). Os fatores desendecantes mais referidos foram frio (78%), exercícios (60%), poeira (57%) e odores (59%). Entre os pacientes, 77(62%) não praticavam exercícios físicos e 69(55%) tinham suas atividades diárias prejudicadas. As queixas associdas mais frequentes foram: nasais (76%) e digestivas (51%). Comorbidades foram detectadas em 62(48%) dos pacientes. A espirometria mostrava: normalidade em 18%, DVOLeve em 38%, DVOModerado em 23% e DVO Grave em 22%. A IgE estava elevada em 71 casos (76%), os eosinófilos em 43(39%) e o teste cutâneo positivo em 36(67%). O RX de tórax estava alterado em 50% dos pacientes, sendo hiperinsuflação e espessamento brônquico as alterações mais freqüentes. O RX de SF alterado em 37% evidenciando como as principais imagens o espessamentos dos seios e velamento dos mesmos.
Conclusão: Destacamos: o percentual de pacientes desempregados e com baixa renda; as hospitalizações frequentes; o frio e o exercício como desencadeantes principais; o inverno como a estação mais prejudicial e o perfil atópico marcante. O manejo habilidoso destes aspectos é fundamental para o sucesso de um Programa de Asma para o Adulto.
PD 298. PROGRAMA DE EDUCAÇÃO EM ASMA PARA ADULTOS DO HOSPITAL DE CLÍNICAS DE PORTO ALEGRE (PEAA) - BRASIL
M.A. Moreira, Marcia, Socrates, Lilian, Nicole, Leticia, Thais, Adriana, Adriane, Solange y Vera
Hospital de Clínicas de Porto Alegre. Porto Alegre. Brasil.
Introdução: A asma é uma doença crônica das vias aéreas. Apesar dos avanços no entendimento da doença, não tem ocorrido uma redução em sua morbi-mortalidade. Os pacientes geralmente tratam seus sintomas na fase aguda da doença, carecendo de tratamento e orientação no período inter-crises, levando-os a buscar repetidamente os serviços de emergência.
Objetivos: O PEAA tem o objetivo de educar asmáticos adultos em relação ao entendimento e manejo de sua doença, uso das medicações, controle dos sintomas, assim reduzindo a necessidade de consultas na emergência e hospitalizações por asma aguda.
Material e métodos: Há uma equipe multidisciplinar composta por médicos, estudantes de medicina, enfermeiros e auxiliares administrativos que acompanha os pacientes asmáticos maiores de 18 anos. O PEAA tem 10 meses de duração, com um grupo novo de pacientes a cada ano. No início do programa é aplicado um questionário de conhecimentos, um questionário de qualidade de vida e é realizada anamnese e exame clínico completos. A avaliação laboratorial baseia-se no perfil atópico (hemograma, IgE sérica e teste cutâneo), funcional (espirometria e pico de fluxo) e infeccioso (RX de seios da face e tórax). O grupo mantém um acompanhamento ambulatorial regular e participa de encontros mensais nos quais são distribuídos materiais didáticos e trabalhados assuntos relativos à asma (Fisiopatogenia, fatores desencadeantes, sinais e sintomas das crises, terapêutica, fisioterapia, aspectos emocionais).
Resultados: O PEAA, ativo desde 1999, já foi freqüentado por 132 pacientes, com média de idade de 43 anos. No grupo, 66 (55%) só tinham 1º grau, 65 (55%) estavam desempregados e 70 (58%) recebiam menos de 2 salários mínimos. Em 79 (62%) a asma iniciou antes dos 18 anos e 69 (54%) já necessitaram de hospitalização. Observamos a necessidade de enfatizar o uso correto das medicações e espaçadores. A avaliação da QV pré e pós programa mostrou um aumento significativo de todos os escores.
Conclusões: O PEAA, com a sua equipe multidisciplinar de saúde, fornece ao paciente uma melhor compreensão da doença e de seu manejo, com melhora da sua qualidade de vida, mesmo num grupo de pacientes com dificuldades socioeconômicas.
PD 299. ESTUDIO INTERNACIONAL ASTHMAVENT
Español (4): A. Esquinas Rodrígueza, R. Artachob, D. Cabestrero Alonsoc y E. del Campod
aUCI. Hospital Morales Meseguer. Murcia. España. bUCI. Hospital Cruz Roja. España. cUCI. Hospital Provincial de Toledo. Toledo. España. dServicio de Urgencias-UCI. Hospital Andújar. Jaén. España.
Peruano (1): J. Portugal Vivancoa y J.E. Mori San Románb
aHospital de la Fuerza Aérea del Perú. Perú. bJefe del Servicio de Alergia. Clínica San Borja. Lima. Perú.
Brasil (1): R.M. Araújo Pinto, S.K. Alburquerque Lopes, J.A. Mendonça de Lima y M. Alcântara Holanda.
Hospital de Messejana. UTI Respiratória. Fortaleza. Brasil.
Mexicano (1): J. Elizalde, C.I. Olvera Guzmán y M. Quiñones
UCI. Hospital ABC. México DF.
Cuba (1): A. Rodríguez Fernández, J.L. Sanches Guillaume y D. Rodríguez Yero.
Unidad de Cuidados Intermedios. Hospital Saturnino Lora. Cuba.
Argentina (1): D. Colombaroa, C. Argerichb, L.A. Aratac, A.L. Socolovskyd y A. Koatze
aServicio de Neumotisiología. Hospital General de Agudos. Argentina. bSecretario General de la Asociación de Alergia, Asma e Inmunologia "Buenos Aires" (AAIBA). Argentina. cJefe del Servicio de Terapia Intensiva del Hospital General de Agudos "Dr. Cosme Argerich". Director del Curso Superior de Especialización en Terapia Intensiva. Presidente de la Sociedad Argentina de Médicina Crítica y Terapia Intensiva. Argentina. dJefe del Servicio de Neumotisiología del Hospital General de Agudos "Dr. Cosme Argerich". Argentina.ePresidenta de la Asociación de Alergia, Asma e Inmunología "Buenos Aires" (AAIBA). Argentina.
Introducción: Las crisis asmáticas (CA) pueden ser controladas en la mayoría de los casos con tratamiento médico conservador (TMC), pero algunas son refractarias al tratamiento habitual y se definen como status asmático. La incidencia de complicaciones asociadas a pacientes que requieren intubación orotraqueal (IOT) y ventilación mecánica invasiva (VMI) (neumonía asociada a la ventilación mecánica, barotrauma, etc.), se describen como graves. Existen referencias en estudios no controlados que un subgrupo de pacientes seleccionados pueden ser ventilados mediante ventilación mecánica no invasiva (VMNI). Sin embargo su utilización no es conocida.
Objetivo: Usar la VMNI en pacientes con IRA en pacientes CA refractaria TMC.
Diseño: Estudio prospectivo multicéntrico internacional de 8 unidades: ibero americano (Argentina [1], Cuba [1], México [1], Brasil [1]), y europeo (España [4]). Ventilador mecánico: Dragger evita, Vision Respironics. Mascarilla facial. Modo Bipap. UCI. Periodo de observación: 98-agosto 2004.
Resultados: Se incorporan 108 pacientes al estudio por IRA refractaria a TMC con corticoides y O2. IOT directa a ingreso de UCI, 13,8%; el resto fue tratado con VMNI. 50,9% eran varones. Procedencia: 80,3% de urgencias; 13,1% en UCI tras no responder a tratamiento convencional, y 4,9% de neumología. Un 78,3% son CA intrínseco, 20% son crisis en AM extrínseco. Un 82,2% eran CA de origen infeccioso o viral. Eficacia del TMC con en los pacientes incluidos fue del 65,5% bueno, 24,6% irregular, 9,8% ausencia de cumplimiento correcto. Al menos un 50% de los pacientes tuvieron un ingreso hospitalario previo, 2 (41%), 3 (2,2%), 4 (2,2%), 5 (2,2%).
La edad 43,4 (27,85) años, hs de TMC antes de inciar la VMNI de 7,9 (17) horas. Estandia en UCI 5,3 (6,3) días, hospitalaria 3,9 (3,8) días. Gasometría basal al inicio de la VMNI: ph: 7,26 (0,17); pco2: 58,41 (29) mmHg; pao2: 87,7 (36) mmhg, CO3H: 23,18; def. Base: - 1; fio2: 05 (0,3); SaTo2: 85,4 (20%); F. resp: 31,9 (8,9); F.card: 116,68 (26); TA sistólica: 107 (70) mmhg: Niveles de IPAP: 15(5) cmH20; EPAP: 7(2,6) cmH20. Tiempo de tratamiento con VMNI: 25,17 (42) horas.
Éxito: en 85,5% se evitó la IOT y un 14,5% fueron intubados.
Complicaciones: escara del tabique nasal fue del 6,5%. El nº de complicaciones totales (infecciosas y no infecciosas fue del) (1: 47,5%, 2: 8,2%, 3: 3.3%, 4: 1,6%) en el grupo total.
No se observaron significativas diferencias en la edad, hs de tratamiento, estandia, intercambio de gases, siendo la tendencia basal del grupo más grave.
No existen diferencias en el tipo de asma intrínseco o extrínseco, reagudización infecciosa o no. No existen diferencias en el número de ingreso hospitalario previo.
Fue mayor la F. card en el grupo de fracaso de la VMNI (141,66 ± 8,9 vs 114); los pacientes que proceden de la planta de hospitalización (85,7% 100%; p.077) tuvieron más fracaso que los procedentes de la UCI o urgencias. El nº de complicaciones totales fue casi significativamente superior en número en el grupo de fracaso frente al grupo éxito (90% vs 9,1%; p.066). El cumplimiento del tratamiento broncodilatador fue adecuado frente a irregular en ambos grupos (73,3% vs 50% p.081).
El grupo de fracaso presentó un 14,5% de casos de neumonía asociada a la ventilación mecánica. Una necesidad de traqueostomia del 3,4%.
Analizando los pacientes que presentaron CA, y los que fueron directamente IOT, siguieron TMC hasta resolución de la crisis fueron analizados, respecto a la VMNI observándose diferencias, aunque no significativas
Mortalidad total del grupo: 15,3%. Mortalidad del grupo de VMNI: (10%). Mortalidad grupo con IOT directamente (25%) y mortalidad del grupo tratado con oxigenoterapia convencional (16,7%).
Conclusiones: Se establece el primer registro multicéntrico internacional del uso de la VMNI con CA, con la participación de 6 países, con éxito aceptable en aquellos pacientes que no requieren IOT inmediata; su uso precoz en área de urgencia es mejor que en los que se difiere su ingreso con VMNI. El fracaso de la VMNI y la necesidad de IOT en la CA se asociaba con un número de complicaciones totales especialmente infecciosas superior, peor cumplimiento del tratamiento asmático, mayor historial de reingresos y acidosis mixta e hipoxemia. 1. Este primer estudio observacional de cohortes multicéntrico internacional establece el primer registro de utilización de la VMNI en pacientes con crisis asmática conocido, con la participación de 6 países. 2. La VMNI tiene un éxito aceptable entre las unidades participantes, con una utilidad en pacientes seleccionados con crisis asmática refractaria que no tengan indicación de intubación orotraqueal inmediata. 3. Aunque no se ha obtenido significación estadística los pacientes con mejor evolución proceden de una aplicación precoz desde el área de urgencias frente a pacientes en los que se difiere su ingreso precoz con VMNI. 4. El fracaso de la VMNI y la necesidad de IOT en la CA se asociaba con un número de complicaciones totales especialmente infecciosas superior, peor cumplimiento del tratamiento asmático, mayor historial de reingresos y acidosis mixta e hipoxemia.
PD 300. CONTROL DEL ASMA EN UNA POBLACIÓN DE PACIENTES QUE CONCURRIERON AL HOSPITAL DE CLÍNICAS (UBA) EN LA SEMANA DEL ASMA
R.J. Gene, A. Loterzo, J. Brea Folco, A. Prigioni, L. Castello, J. Garzón, D. Goffredo y G. Scorzo
Hospital de Clínicas (UBA). Buenos Aires. Argentina.
Estudios de los últimos años en distintos países demostraron que los objetivos del GINA están lejos de ser alcanzados. En ocasión del día del asma en la primera semana de mayo de 2004 invitamos a concurrir al hospital a pacientes con asma para su evaluación con un cuestionario y una espirometría.
Objetivos:1) Evaluar en esta población el grado de control del asma, 2) tasa de diagnóstico del asma, y 3) evaluación de los pacientes.
Resultados: De 760 pacientes, 556 presentaron sibilancias en el último año y 543 en las últimas 4 semanas. De 760, 68 (8,9%) fueron internados en el último año, 216 (28,42%) consultaron en guardia y 211 (27,76%) realizaron visitas no programadas por empeoramiento del asma. Sólo 152 pacientes (20%) habían realizado espirometrías en el último año. Se hallaba bajo tratamiento sólo el 47,1% (n = 358); con médicos neumonólogos el 30,44%, con alergólogos el 10,33%, médicos generales 31,84% y otras especialidades 27,37%. El 53% de los enfermos no realizaban tratamiento alguno. Presentaban 320 de 760 (42,10%) asma diagnosticado por un médico y probable asma (sibilancias en el último año, FEV1 = al 80% del teórico y paquetes/años de tabaquismo = 10) 150/760 (19,7%), de los cuales sólo 102 (68%) habían sido diagnosticadas por médicos y 32/150 (21,33%) habían requerido internación.
Conclusiones: De lo expuesto se deduce que en la muestra de 760 pacientes se observa: 1) déficit de diagnóstico de asma por el médico; 2) insuficiente evaluación objetiva de la obstrucción al flujo aéreo (20% de espirometrías); 3) aumento de costos por elevado número de consultas de emergencia e internaciones; 4) deficiente control por alta frecuencia de síntomas y alta tasa de exacerbaciones, y 5) elevada proporción de pacientes sintomáticos que no se encuentran bajo atención médica ni reciben tratamiento alguno.
PD 301. IMPACTO DEL PROGRAMA DE EDUCACIÓN DE POSTGRADO EN ASMA EN MÉDICOS DE ATENCIÓN PRIMARIA EN CINCO PAÍSES LATINOAMERICANOS
H. Neffen, R. Gene, A. Teper, M. Ingiana, G. Levy, G. Isturiz, L. Pineyro y S. González Díaz
Unidad de Medicina Respiratoria. Hospital de Niños "O. Alassia". Santa Fe. Argentina.
Debido a su alta prevalencia, la mayoría de los pacientes con asma bronquial son tratados por médicos de atención primaria (MAP). Por consiguiente, hemos desarrollado un programa de postgrado orientado a mejorar el manejo del asma en Argentina, Costa Rica, Méjico, Uruguay y Venezuela.
El objetivo del estudio fue evaluar el impacto del programa sobre la opinión de los MAP. La muestra (674) fue tomada entre los MAP que asistieron a los diversos talleres que organizamos para mejorar el manejo del asma, que tuvieron lugar en 16 ciudades latinoamericanas en el año 2003. Los asistentes respondieron un cuestionario escrito de 13 preguntas antes y después de las reuniones; se analizan y comparan tópicos seleccionados.
La clasificación de la severidad del asma fue evaluada mediante casos clínicos con asma persistente leve, moderada y severa. Las respuestas correctas antes y después del taller evidenciaron diferencias para asma severa (p = < 0,046), moderada (p = < 0,000372), y leve (p = < 0,00002).
Conclusiones: El Programa de Educación de Postgrado de Asma en Latinoamérica fue una importante estrategia educativa que modificó significativamente la opinión de los MAP en conceptos claves para el manejo del asma, en especial en lo relativo a diagnóstico, utilización de los medidores de pico-flujo, terapia inhalatoria y alternativas terapéuticas antiinflamatorias para el manejo del asma persistente.
PD 302. UTILIDAD DE LOS PARÁMETROS ESPIROMÉTRICOS PARA PREDECIR HIPERREACTIVIDAD BRONQUIAL
C. Nigro, P.M. di Marco, M.E. Alais, M.S. Pilheu, A. Garofoli,
E. Prieto, E. Behrmann y E.E. Rhodius
Hospital Alemán. Buenos Aires. Argentina.
Objetivo: Determinar la utilidad de la espirometría basal para predecir la presencia de hiperreactividad bronquial.
Método: Se revisaron los registros de 234 pacientes que se realizaron una prueba de metacolina (PM) por sospecha de hiperreactividad bronquial (HRB). Se excluyeron del análisis sujetos con un FEV1 < 80% del predicho. La PM se realizó con el método de nebulización continua con un protocolo abreviado (0,5, 2, 8 y 32 mg/ml). Se analizaron diferentes puntos de corte del FEV1 (% teórico), FEV1/FVC, FEF 25-75% (% teórico) y relación FEF 25-75%/FVC para determinar cuales fueron los indicadores que mejor predijeron la presencia o no de HRB. Espirometría positiva o anormal se definió según los siguientes criterios: 1) FEV1 < 100% teórico y/o FEV1/FVC < 85%; 2) FEV1/FVC < 70%; 3) FEF 25-75% ¾ 50%; 4) FEF25-75%/FVC < 115%; y 5) FEF25-75%/FVC < 50%. La prueba de oro para definir HRB fue una PC20 ¾ 8 mg/ml. Se calculó la sensibilidad, especificidad, razón de probabilidad positiva y negativa (RPP, RPN) y valor predictivo positivo y negativo (VPP, VPN) para los diferentes parámetros espirométricos.
Resultados: Hubo 95 mujeres (54%) y 82 varones (46%). La edad media fue 41 años (rango 7-79). Espirometría basal: FVC (99 ± 12%), FEV1 (96 ± 11%), FEV1 FVC (81 ± 7,2%), FEF 25-75% (86 ± 23%). Hubo 74 PM positivas (42%). La PC20 mediana fue de 4 mg/ml (IC 95%: 3,25,3).
Conclusiones:1) Un FEV1 ≥ 100% del teórico y/o un FEV1/FVC ≥ 85% tuvieron una sensibilidad alta (95%) para descartar HRB; 2) la presencia de obstrucción bronquial (FEV1/FVC < 70% o FEF 25-75% < 50%) o una vía aérea pequeña (FEF25-75%/FVC < 50%) tuvo una especificidad elevada (96-99%) para el diagnóstico de HRB.
PD 303. EVALUACIÓN MEDIANTE UNA ENCUESTA DE PACIENTES ASMÁTICOS EN RELACIÓN AL CONTROL DE SUS SÍNTOMAS
D.J. Ciruzzi, C. Pérez Serafini, A. Bernardino, S. Homan, M. Claro, S. Lojo, D. Schiro y C. Toia
Hospital Castro Rendón. Neuquén. Argentina.
Introducción: La guía GINA establece en los pacientes asmáticos lo siguiente: síntomas nulos o mínimos (diurnos o nocturnos), actividad normal incluso ante el ejercicio calidad de vida normal, función pulmonar normal/máxima, variabilidad del PEF < del 20% uso de B2 agonista mínimo, exacerbaciones ninguna. Se realizó una encuesta de monitoreo en el laboratorio pulmonar del Hospital Castro Rendón en pacientes con acceso a medicación gratuita. (B2 de acción corta y corticoides inhalados) para evaluar el grado de control.
Material y métodos: Durante el mes de julio de 2004 se encuesto a un total de 83 pacientes que concurrieron al laboratorio pulmonar del Hospital Castro Rendón que refirieron diagnóstico de asma, se incluyeron 12 preguntas en relación a sus síntomas en el último año y ultimas 4 semanas.
Resultados: El total de encuestados fue de 83, mayores de 14 años 50 (60%). Utilizaban al momento de la encuesta corticoides inhalados 53 (63%), presentaron síntomas leves 19 (22%), moderados 27 (32%), severos 15 (15%), los síntomas eran diurnos en 42 (51%) nocturnos en 34 (41%), en el ejercicio 10 (12%), presentaban síntomas nocturnos un total de 58 (69%). Tuvieron episodios bruscos en el último año 73 (88%), presentaron ausentismo laboral o escolar por asma 38 (46%) estuvieron hospitalizados por asma 26 (31%), concurrieron a guardia en el ultimo año 53(64%), se les realizo espirometría a 70 (83%), recibieron un plan escrito para el asma 54 (65%).
Conclusiones:1) Utilizaban al momento de la encuesta corticoides inhalados el 63%; 2) estaban sintomáticos 85%; 3) síntomas nocturnos 70%; 4) se hospitalizaron por asma 31%; 5) los pacientes encuestados en el periodo mencionado no cumplían con los criterios sugeridos por las guías GINA de control; 6) la encuesta demostró ser útil para evaluar la situación de los pacientes asmáticos, y 7) es necesaria una intervención a corto plazo para asegurar el control de los pacientes asmáticos en la población evaluada.
PD 304. VALIDACIÓN DE UN CUESTIONARIO PARA EL ESTUDIO DE LA PREVALENCIA DE ASMA EN ADULTOS
M.S. Reyes, H. Neffen, N. Aramayo y A. Yanez
Fundación Cidea. Buenos Aires. Argentina.
Los cuestionarios son uno de los instrumentos más importantes en epidemiología respiratoria. Las evaluaciones funcionales pueden ser útiles para recolectar información más segura pero no siempre son aplicables en muestras grandes y son difíciles de usar en poblaciones para identificar los sujetos enfermos. Los cuestionarios son una herramienta conveniente para este propósito, siempre y cuando tengan las características requeridas para garantizar la validéz de los datos recolectados. Desde 1990, La Acción Concertada de la Comunidad Europea en la prevalencia y factores de riesgo del asma (The European Community Respiratory Health Survey-ECRHS) ha recolectado información sobre la variación en la prevalencia de asma usando como instrumento un cuestionario desarrollado sobre la base de cuestionarios pre-existentes ya empleados en estudios multinacionales previos. Hemos realizado la validación de este cuestionario para determinar la prevalencia de asma en Argentina.
Método: Inicialmente se realizó la traducción del cuestionario original al idioma español, la cual fue supervisada por expertos en inglés (traductores públicos) y posterior traducción independiente al idioma original. El cuestionario fue completado por 47 adultos asmáticos y 50 adultos no asmáticos y, posteriormente, testeado comparando las respuestas con un gold standar (evaluación objetiva: test de función pulmonar y examen clínico).
Resultados: El cuestionario presentó una sensibilidad de 84%, especificidad de 89% y razón de verosimilitud positiva (RVP) de 7,64 para el diagnóstico de asma.
Conclusiones: Se concluye que este cuestionario es aceptable para el estudio de la prevalencia de asma en Argentina debido a su buena sensibilidad y especificidad para diagnosticar síntomas compatibles con asma.
PD 305. MONITORANDO O TRATAMENTO DA ASMA ATRAVÉS DO ESCARRO INDUZIDO: EFEITO NAS EXACERBAÇÕES
M.M. Marcia, Emilio, Lata, L. Philippe, Catherine, Andre y E. Frederick
NUPAIVA-UFSC. Firestone Institute. Laval University. Hopital Sacre-Couer. Florianópolis. Brasil.
Introdução: Asmáticos, mesmo em tratamento com costicosteróides têm risco de exacerbações (EX) com gravidade e resposta inflamatória variáveis.
Objetivo: Comparar a freqüência e o tipo (perfil clínico e inflamatório) das EX quando o tratamento é baseado em critérios clínicos usuais apenas Estratégia Clínica (EC), versus esta abordagem + a contagem de células no escarro (Esc) induzido -(eosinófilos no Esc mantidos < 2.0%) Estratégia do Escarro (EE).
Métodos: Estudo de efetividade, multicêntrico, randomizado, de grupos paralelos com duração de 2 anos. Adultos com asma, nos quais o tratamento mínimo (TM) para manter controle não havia sido estabelecido foram randomizados para EC or EE. Os participantes foram cegados quanto à estratégia. Os resultados do Esc foram disponibilizados aos investigadores apenas na EE. Em ambas as estratégias o manejo clínico seguiu as recomendações do Canadian Consensus Guidelines. As EX foram contadas a partir do momento em que o TM para manter controle foi identificado.
Resultados: Ocorreram126 EX após o TM. EE reduziu em 49% o risco para a primeira exacerbação usando doses similares de corticósteróides às da EC. Em 120 destas EX (39 EE and 63 CE) os participantes foram vistos pelos investigadores antes de qualquer tratamento adicional. EE reduziu significantemente a freqüência de EX eosinofílicas [RR 0,19, 95 IC (0,04, 0,82)] mas não alterou o risco relativo para as EX não eosinofílicas. Este efeito foi mais pronunciado em pacientes com asma moderada a grave. Adicionalmente a SS reduziu a gravidade das EX; tratamento com prednisona foi necessário em apenas 23 EX, das quais 78,3% ocorreram na EC (p < 0,001), apesar de que o TM e a gravidade da asma serem similares em ambos os grupos de tratamento.
Conclusão: Estes resultados sugerem que quando o tratamento da asma moderada a grave é direcionado ao controle da inflamação no escarro ocorre uma redução das exacerbações eosinofílicas bem como da gravidade dos episódios.
PD 306. PREVALENCIA DE SÍNTOMAS DE ASMA NOCTURNO EN ESCOLARES
L. Larrateguy, A. Videla, M.A. Bergna y D. Pérez Chada
Hospital San Martín. Paraná. Hospital Universitario Austral. Pilar. Buenos Aires. Argentina.
Introducción: El asma bronquial continúa siendo una enfermedad prevalente subdiagnosticada, subtratada y no controlada, a pesar de que existen guías de manejo y programas de educación. Una de las características de severidad es el asma nocturno.
Objetivo: Evaluar la prevalencia de síntomas indicativos de asma nocturno en una muestra de niños de 11 a 15 años, que concurren a una escuela pública de Paraná, mediante una encuesta realizada a sus padres. Evaluar en los casos afirmativos si hay conocimiento del diagnóstico de asma. Evaluar el rendimiento escolar en niños con síntomas de asma.
Material y métodos: Se enviaron cartas a los padres, donde se les informó la autorización por parte de las autoridades del establecimiento para realizar el estudio, se explicó el motivo de la encuesta. Se interrogó sobre la existencia de diagnóstico previo de asma y/o si se despertaba por la noche con tos seca o silbidos en el pecho. Se evaluó el rendimiento escolar mediante la comparación entre el promedio de las notas de matemática y lengua entre el grupo con síntomas de asma y los alumnos sin síntomas.
Resultados: Contestaron la encuesta 487 padres. Tasa de respuesta: 86%. Se refirieron síntomas de asma en 27 niños (5,56%). De estos 27, sólo 7 tenían el diagnóstico de asma nocturna, 17 respondieron que tenían tos seca y silbidos nocturnos pero no tenían diagnóstico de asma, y 3 respondieron afirmativamente a las dos preguntas. El promedio de las notas de matemática y lengua de esta población escolar fue de 6,69 con una desviación de 1,58. De los 27 chicos con asma nocturna, 6 (22,2%) tenían promedio de matemáticas y lengua por debajo del promedio de la muestra.
Conclusiones: En la muestra descrita se encontró una prevalencia de síntomas de asma nocturno similar a la encontrada en el estudio ISAAC en otras poblaciones de nuestro país (Buenos Aires y Rosario). Fue frecuente la falta de conocimiento del diagnóstico. La presencia de síntomas nocturnos se asoció a peor rendimiento escolar.
PD 307. AVALIAÇÃO DO CONDICIONAMENTO CARDIORRESPIRATÓRIO E DA QUALIDADE DE VIDA DE CRIANÇAS ASMÁTICAS
B. Martins, D. Rech, G. Fischer y E. Sarria
Serviço de Pneumologia. HMIPV. São Leopoldo. Brasil.
A asma é definida como uma doença inflamatória crônica de vias aéreas que resulta em várias alterações incluindo hiper-reatividade brônquica caracterizada por episódios recorrentes de tosse, sibilância, produção de muco e limitação ao fluxo aéreo. Em pacientes com doenças pulmonares, a capacidade ao exercício pode estar limitada por déficit de peso, alterações ventilatórias, bem como fadiga muscular respiratória e músculo-esquelética. Geralmente, as limitações fisiológicas e funcionais são acompanhadas de distúrbios psicológicos, com altos níveis de depressão, ansiedade e prejuízo na qualidade de vida.
Este trabalho teve como objetivo avaliar o condicionamento cardiorrespiratório e a qualidade de vida de crianças asmáticas, observando e analisando os resultados obtidos em testes de esforço máximo (esteira) e submáximo (teste de caminhada de 6 minutos), avaliação da função pulmonar e da força muscular respiratória e avaliação dos sintomas limitantes do esforço físico (musculatura periférica X dispnéia). Amostra foi composta por 25 crianças, de ambos os sexos e com idade entre 7 e 15 anos que recebem acompanhamento clínico no ambulatório da asma do Hospital Materno Infantil Presidente Vargas (HPV). Como resultados foram observados que as crianças asmáticas apresentavam estabilidade clínica, respostas fisiológicas ao exercício dentro da normalidade, força e função muscular com predomínio de normalidade, não sendo a asma um fator de prejuízo ao condicionamento cardiorrespiratório e da qualidade de vida destas crianças. Também verificou-se que a sintomatologia limitante do esforço máximo encontrada foi a fadiga músculo-esquelética periférica e que os parâmetros fisiológicos do exercício não diferiram entre si no esforço máximo e submáximo.
Conclusões: Através da realização deste estudo, sugere-se que tanto o teste de esforço em esteira ergométrica quanto o teste de caminhada de 6 minutos sejam instituídos na prática fisioterapêutica como procedimentos que visem verificar as condições físicas e o fator limitante do exercício, bem como a realização da avaliação da função pulmonar, força muscular respiratória, do estado nutricional e da qualidade de vida para assim, poder se desenvolver programas de reabilitação voltados para o perfil pneumofuncional de cada paciente.
PD 308. IMPACTO DE UN PROGRAMA NACIONAL DE ASMA EN EL ESTADO NUEVA ESPARTA, VENEZUELA
G. Isturiz, G. Levy, R. Ordaz, L. Rodríguez, M. Palenque, H. López y A. García
Fundasne y Universidad Central de Venezuela. Caracas. Venezuela.
Las cifras de prevalencia y morbilidad por asma (tasa 3.562 consultas x 100.0001 en Venezuela son altas2, ocupando los primeros lugares en las estadísticas nacionales3. Estas cifras sólo registran las primeras consultas, no así las sucesivas. Por ende pueden representar sólo altas prevalencias por múltiples factores. En otras palabras, nos informa que un mismo paciente consulta por primera vez y por la misma causa en diversas entidades dispensadoras de salud dependientes del MSDS.
Decidimos aplicar el Programa Nacional de Asma (PNA)4 en el Estado Nueva Esparta (ENA), el cual cuenta con una prevalencia de 30% según encuesta ISAAC2 y por las altas cifras de morbilidad1, para así evidenciar si se lograba impactar sobre la morbilidad por asma en dicha entidad.
Materiales y metodos: Se comenzó a aplicar el programa en 1998 en el ENA cuando contaba con una morbilidad por asma de 3.713 x 100.000, y se inició el suministro permanente de la medicación mínima indispensable de mantenimiento o ínter crisis compuestas por: salbutamol, beclometasona, espaciadores, prednisona y prednisolona, así como educación a los pacientes y participación comunitaria con clubes para asmáticos donde incentivamos actividades deportivas y culturales.
Resultados: En 1997 hubo un aumento de las cifras como era de esperar ya que la comunidad estaba enterada del programa y acudió a él. Es así que para 1997 era la segunda causa de consulta. En 1998 hubo 13.316 casos, tasa de 37.132 x 100.000 habitantes; en 1999 decrece al cuarto lugar, con 12.105 casos, tasa 3.287; en 2001 obtuvo el octavo lugar, con 5.083 casos, tasa de 1.312; y a partir del 2002 y el 2003 no aparece entre las 10 primeras causas de consulta a niveldel ENA, con 4.323 casos, tasa de 1.089 y 4.487 casos, para una tasa de 1.074, respectivamente.
Conclusiones: Consideramos que con pautas sencillas, educando a la población, y promoviendo de forma regular los medicamentos, si se pueden lograr impactos importantes sobre el asma.
Referencias
1. Dirección de vigilancia epidemiologica MSDS. Venezuela 2002.
2. Encuesta ISAAC: Istúriz G, Quioni Freites, et al. Memorias del XIX Congreso de SOVETORAX. 1998.
3. Epidemiologia regional ENE MSDS. Venezuela 2002.
4. Censo Nacional de Población INE. 2001.
PD 309. ASMA Y EMBARAZO
G. Canalis, M. Feuillet, M. Zappia y O. Quecia Arias
Hospital Materno Neonatal Córdoba. Córdoba. Argentina.
Introduccion: Las pacientes embarazadas requieren de tratamiento contra el asma tan agresivamente como las no embarazadas. 4% de los embarazos se ven complicados por el asma bronquial, aproximadamente 1/3 de las mujeres embarazadas se ven severamente afectadas, 1/3 se mantiene igual y 1/3 mejora. Si no se lo controla puede producir complicaciones maternas (hipertension en el embarazo, preeclampsia, hiperemesis gravidica, hemorragia vaginal, toxemia y parto inducido y complicado) y complicaciones para el feto (mayor riesgo de mortalidad perinatal, retardo del crecimiento intrauterino, nacimiento pretermino, bajo peso al nacer e hipoxemia neonatal).
Objetivos: Analizar las pacientes embarazadas que ingresaron a unidad de terapia intensiva tocoginecologica (UTI TG) con diagnóstico de episodio agudo de asma.
Método: Durante el periodo de junio de 1999 a mayo de 2004 inclusive, se registraron historia clínica preestablecidas datos de pacientes que ingresaron a la UTI TG Se analizaron 78 pacientes con diagnostico de asma y embarazo.
Resultados: Factores desencadenantes más comunes, infecciones respiratorias 38%, cambios climáticos ambientales 44%, abandono de tratamiento o incumplimiento dosis tiempo 64%, alteraciones psicosociales y otras causas 17%. Edad gestacional promedio de mayor incidencia 28 semanas. Edad materna promedio 26 años. Culminacion del embarazo por vía vaginal 56/78 pacientes 72%. Operacion cesárea 22/78 pacientes 28%. Reconocían empeoramiento de los síntomas 97,5%, sólo 2 pacientes. 2,5% por medicion del PEF. Internación en UTI TG con ARM 3/78 pacientes 3,8%. Menos de la mitad de las pacientes concurrieron a trataminento por consultorio en el embarazo. Tratamiento previo B2 78%, corticoides inhalados 42%, corticoides sistémicos 34% otros 12%. Mortalidad materna y perinatal no hubo. Peso promedio al nacer 2.908 gr. Talla promedio 48 cm. El Escore de Apgar al minuto, 7 de promedio. El Escore de Apgar a los 3 minutos, 8 de promedio.
Conclusiones: Las mujeres embarazadas con asma severa enfrentan un riesgo particularmente alto. Sin embargo, cuando se controla apropiadamente pueden tener un embarazo normal con un riesgo igual o apenas mayor para ellas y sus fetos; esto indica la necesidad de educación, pautas de automanejo y aplicación de tratamiento preventivo del asma.
PD 310. TRATAMENTO COM INALADOR ÚNICO CONTENDO BUDESONIDA/FORMOTEROL FORNECE MELHOR CONTROLE DA ASMA QUANDO COMPARADO A DOSE FIXA DE BUDESONIDA ASSOCIADA A TERBUTALINA PRN
Pizzichini, Rabe, Stallberg, Romero, Balanzat, Soerensen y Atienza
NUPAIVA-Florianópolis. Leiden. Uppsalla. Alicante. Buenos Aires. Bymidten. Lipa City. Florianópolis. Brasil.
Introdução: Tratamento com um único inalador contendo budesonida/formoterol (SY) permite que asmáticos utilizem uma dose única associada a doses adicionais de acordo com a necessidade (prn). Neste estudo nós comparamos SY com doses maiores e fixas de budesonida (BU) associada a terbutalina prn.
Método: Neste ensaio clinico randomizado, duplo-cego, de grupos paralelos de 6 meses, asmáticos (n = 697; com idade média de 38 [1179] anos), VEF1 basal médio de 75% do previsto em uso prévio de esteróides inalatórios (CI, dose média de 348 µg/dia) receberam 2 inalações ao dia de budesonida/formoterol em inalador único (Symbicort®) 80/4.5 µg associado a doses adicionais de acordo com a necessidade (SY) ou budesonida 160 µg bid associado a terbutalina 0.4mg prn (BU). Os desfechos foram a função pulmonar, o uso adicional de medicações e a ocorrencia de exacerbações asmáticas graves (EAG).
Resultados: Os pacientes que receberam SY apresentaram uma melhora do pico de fluxo expiratório matinal quando comparados àqueles utilizando BU (+34,5 vs +9,5 L/min; p < 0,001). A incidência de EAG foi 54% menor no grupo utilizando SY quando comparada ao grupo BU (43 vs 94). Participantes usando SY necessitaram 384 dias a menos de tratamento com esteróide oral quando comparados àqueles usando BU (114 vs 498) e apresentaram um número menor de hospitalizações (1 vs 10). Adicionalmente, estes pacientes também necessitaram um número menor de inalações adicionais durante os 6 meses de estudo (1,04 vs 1,48 inalações/dia; p < 0,001).
Conclusão: O uso da budesonida associada ao formoterol em um único dispositivo determina um controle superior da asma associada a uma menor incidência de exacerbações asmáticas graves quando comparado ao uso de uma dose maior e fixa de budesonida.
PD 311. ASMA INDUCIDA POR EJERCICIO
A.E. Ortiz Naretto, J. Ruiz, J.L. Moretti, M. Donoso, C. Robles, S. Kassabian, M. Vélez, A. Sansostera; y A. Briozzo
Socieded de Tisioneumonología de la Provincia de Buenos Aires. Filial "A. Melo". Lomas de Zamora. Argentina.
Introducción: Se estima que el asma inducida por ejercicio (AIE), no es tan frecuente como se postula, ya que si un deportista se prepara para tal fin, al no exponerse a un estimulo diferente del habitual no tendrá por qué presentar una crisis. Distinto es el individuo que no realiza deportes en forma regular que al exponerse a una serie de estímulos (estrés, aire frío, impacto de alergenos por el gran volumen minuto que involucra la actividad fisica). Se ha evaluado un grupo de deportistas asmáticos y no asmáticos para determinar la presencia de crisis o no durante y post ejercicio. Se ha definido como atleta al individuo que realiza un deporte o disiplina deportiva en forma habitual, por lo menos 3 veces por semana durante una hora en el último año. Se ha considerado AIE a aquel deportista que presentó una caída de 200 cc o más del VEF1 entre pre y post ejercicio.
Material y métodos: Se estudió en forma prospectiva y aleatoria una población de atletas entre el 1 de marzo de 2002 hasta el 30 de junio de 2004. El estudio se realizó con un espirómetro Vitalograf, con monitoreo de frecuencia cardíaca (FC) y oximetría de pulso, se realizó la prueba en cinta con pendiente de 12 grados. Método: se realizó una espirometria basal en reposo controlando saturación y FC llevando luego al atleta a la cinta, donde se realizó una entrada en calor de 10 minutos a trote suave y luego de esto un esfuerzo máximo durante 6 minutos, considerándose efectivo cuando llegó a la FC deseada del 80% de la basal. Luego de 10 minutos de vuelta al reposo se realizó una espirometría post ejercicio al minuto 10. Se usaron tablas de contingencia y el test de chi cuadrado (prueba de Pearson) para comparar frecuencias esperadas y observadas. En el estudio se considero como significativo un valor de p menor o igual a 0,05 para 2 colas. Población: evaluamos 71 casos testeados con pruebas espirométricas pre y post ejercicio para mensurar la influencia del mismo en la inducción del asma.
Resultados: Se evaluaron 71 atletas, 26 mujeres y 45 hombres; la edad media fue 20,59. El 85% de los atletas no fumaban y el 38% eran fumadores pasivos. Sólo el 12,7% presentó una caída de 200 cc del VEF1 (media ± 246,71 ml) con un valor de p de 0,2 (NS).
Conclusiones: Se encontró AIE en el 12,7%, frecuencia no significativa.
PD 312. AVALIAÇÃO DA GRAVIDADE E DOS PADRÕES DE TRATAMENTO DA ASMA BRÔNQUICA EM UM ESTUDO POPULACIONAL DE UMA CIDADE AO SUL DO BRASIL
S. Macedo, A. Menezes, M. Knorst, J.D. Costa, D.P. Gigante, M.T. Olinto, E. Fiss, F. Marques, F. Silva y L. Paiva
Universidade Federal de Pelotas. Pelotas. Brasil.
Introdução: A asma brônquica é uma doença crônica inflamatória das vias aéreas que vem despertando preocupação crescente, em função do aumento na sua incidência e mortalidade observados nos últimos anos. O espectro de apresentação clínica da doença, no entanto, é variável, determinado variáveis graus de severidade e necessidade de uso de medicações.
Objetivos: Avaliar a severidade e padrões de tratamento da asma brônquica na população adulta de Pelotas, RS.
Material e métodos: Conduziu-se um estudo transversal, de delineamento populacional, em uma amostra representativa de adultos de 20 a 69 anos de idade, residentes na zona urbana da cidade. Foram entrevistadas 1968 pessoas. Deste total, 445 pessoas foram aleatoriamente selecionadas para realizarem teste cutâneo a antígenos inaláveis e espirometria, e sendo esta normal, teste de broncoprovocação com metacolina, os quais foram efetivamente realizados em 353 indivíduos desta subamostra (79,8%). Foram considerados graves, os indivíduos asmáticos com história de hospitalização e/ou internação em Unidade de Tratamento Intensivo (UTI), ou com mais de 6 visitas ao pronto-socorro (PS) por asma.
Resultados: A prevalência de asma atual foi de 6,0% (IC 95%: 4,9-7,0%). Dentre os asmáticos, 29,4% preenchiam algum critério de gravidade para a doença. Cerca de 23% da amostra já havia hospitalizado por asma e 16%, procurado o PS mais de 7 vezes pela doença. Apenas 18,5% dos asmáticos havia consultado no último ano pela doença. Em relação ao tratamento, observou-se que 70% dos indivíduos com asma cumulativa não utilizavam nenhuma medicação antiasmática no último ano, e, apenas 14% e 4% usavam B2 agonista e corticoesteróides inalatórios, respectivamente. Detectou-se tendência linear significativa entre a gravidade da doença e o uso de medicações antiasmáticas (p < 0,001).
Conclusão: Os resultados do presente estudo demonstram que as medicações antiasmáticas ainda são subutilizadas, o que pode determinar desfechos clínicos desfavoráveis para a doença.
CIRUGÍA
PD 313. TRATAMENTO CIRURGICO DAS BRONQUIECTASIAS- EXPERIENCIA DE 11 ANOS
G. Madke, E. Pilla, A.F. Ribeiro, L. Orlandini, P.G. Sánchez, J.J. Camargo, J.C. Felicetti y P.F.G. Cardoso
Pavilhão Pereira Filho. Complexo Hospitalar Santa Casa. Porto Alegre. Brasil.
Foram analisados 183 pacientes submetidos à tratamento cirúrgico de bronquiectasia pulmonares no Pavilhão Pereira Filho no período entre janeiro de 1993 e janeiro de 2004, através de análise retrospectiva dos seus prontuários.
Dos 183 pacientes avaliados, 101 eram mulheres, a maioria se apresentou com escarro purulento no momento inicial da avaliação (55% dos pacientes). Dos sinais e sintomas o achado mais encontrado foi pneumonia de repetição (54 pacientes 29,5%), hemoptise (30 pacientes 16,3%) e febre em 19 pacientes. A duração média dos sintomas até o tratamento cirúrgico foi de 9 anos, variando de 1 à 40 anos. A maioria dos casos a doença era unilateral (124 pacientes 68%), sendo bilateral em 59 pacientes. Foi realizado fibrobroncoscopia em todos os casos, havendo crescimento bacteriano em 30 pacientes, sendo o germe mais identificado estreptococus em 12 pacientes, Pseudomonas aeruginosa em 7 lavados brônquicos, estafilococus em 6, Haemófilus influenza em 4 e Klebsiella em 1 paciente. A média do FEV1 durante a avaliação espirométrica foi de 78,7% e da CVF 84%. Em 168 pacientes a indicação cirúrgica foi falha no tratamento clínico (92%), seguido de hemoptise em 29 pacientes (15,8%). Dos pacientes que apresentavam doença bilateral, a metade deles foi submetida apenas à resseção pulmonar de um dos lados. Foram realizadas 244 ressecções pulmonares nos 183 pacientes, sendo 54% delas lobectomia pulmonar, mais comumente a lobectomia média, seguida da lobectomia inferior esquerda. Foi realizada segmentectomia pulmonar em 42% das ressecções, sendo a lingulectomia a mais freqüente, seguida da piramidectomia à esquerda. Das ressecções realizadas, em 26 pacientes houve combinação de lobectomia associada à segmentectomia, sendo a lobectomia média mais lingulectomia empregada em 8 doentes. Pneumonectomia foi realizada em 4% dos pacientes. O tempo médio de hospitalização após o procedimento cirúrgico foi de 8 dias, variando de 3 à 65 dias. Não houve mortalidade no grupo analizado. As complicações mais freqüentes foram fuga aérea prolongada, pneumopatia e empiema, as menos freqüentes foram fistula bronco-pleural e hemorragia.
PD 314. TORACOTOMÍA CON DECORTICACIÓN DE EMPIEMAS COMPLEJOS
G. Canalis, A. Uribe Echavarría, N. Medeot, N. Bustamante, O. Quercia Arias, S. Rottino, D. Maldonado, M. Bochinfuso, E. Sponton y R. Castro
Servicio de Cirugía de Tórax y Cardiovascular. Hospital Córdoba. Cordoba. Argentina.
Introducción: De los exudados paraneumónicos cifras superiores al 90%, curan en su fase inicial con antibioticoterapia, punciones y drenajes toraxicos. Se debería llegar a un porcentaje escaso de pacientes al tratamiento quirúrgico por toracotomía de decorticación pleural. El momento oportuno es tema de debate. Una vez producida la inflamación en el espacio pleural, una temida complicación es la formación de un tejido fibroso como consecuencia del depósito de fibrina, la cual encarcela el pulmón, no permitiendo su expansión, necesitando la intervención quirúrgica para su adecuado drenaje pleural, debridamiento de la superficie pleural y decorticación para promover reexpanción pulmonar completa.
Objetivos: Evaluar los resultados obtenidos de los procedimientos quirúrgicos por toracotomía en los empiemas complejos multiloculados, siguiendo esquema de clasificacion de Light clase 7.
Método: En el periodo de mayo de 2002 y junio de 2004 se operaron 34 pacientes, 20 hombres (59%) y 14 mujeres (41%), una media de edad de 41,58 años, un rango de 16 a 66 años.
Resultado: Resolucion del empiema 32/34 pacientes (94%).
Estadia hospitalaria post operatorio 7,1 días.
Duracion de drenajes post operatorios 4,2 días.
Identificación de gérmenes 12/34 pctes. (35%)
Recidivas 1/34 pacientes (2,94%).
Morbilidad 5/34 pacientes (14,7%).
Mortalidad 1/34 pacientes (2,94%).
Conclusiones: La toracotomía con decorticación se reserva para pacientes con severo engrosamiento pleural y los pacientes en que no se logró controlar la infección por procedimientos menores; si bien es el tratamiento más agresivo, para empiemas complejos, los buenos resultados obtenidos conllevan una rápida recuperación, disminución de días de drenajes toráxicos, disminución de días de estadia en el hospital, mejorías clínicas significativas en pacientes sintomáticos donde persiste la fibrosis pleural y los defectos restrictivos de la función pulmonar. Si bien el escaso número de pacientes no define conducta, la decorticación de los empiemas complejos es un procedimiento con alto porcentaje de éxito terapéutico, demostrado por el análisis de los resultados obtenidos en nuestro servicio de cirugía toráxica y cardiovascular.
PD 315. TRATAMENTO CIRÚRGICO DAS DEFORMIDADES CONGÊNITAS MAIS FREQUENTES DA PAREDE TORÁCICA
L. Orlandini, E. Pilla, G. Madke, A.F. Ribeiro, P.G. Sánchez, J.C. Felicetti y P.F.G. Cardoso
Pavilhão Pereira Filho. Complexo Hospitalar Santa Casa Porto Alegre. Porto Alegre. Brasil.
Introdução: As deformidades congênitas da parede torácica estão associadas a efeito estético desfavorável que resulta em problemas psicológicos e sociais nos pacientes acometidos, sendo que em alguns casos podem estar associadas a distúrbios fisiológicos com repercussão clínica.
Métodos: Realizou-se uma análise retrospectiva das duas deformidades mais freqüentes (pectus carinatum e excavatum) tratados na instituição pela mesma equipe. Foram revistos registros de 102 pacientes com diagnóstico de pectus carinatum ou pectus excavatum, submetidos a tratamento cirúrgico segundo técnicas preconizadas entre Janeiro/1990 e julho/2004. Foram analisados: sexo, idade, tipo da deformidade, sintomas, complicações e resultados.
Resultados: Dos 102 pacientes estudados, 77 eram masculinos e a idade média foi de 16,4 anos. O pectus excavatum predominou em nossa casuística (57 casos). A queixa estética predominou dentre as causas de procura do tratamento (89 casos), seguida de dor (8), dispnéia (4) e infecções respiratórias de repetição (1). Dois pacientes apresentavam história prévia de correção de CIA e um paciente apresentava luxação congênita de quadril associados. As complicações pós-operatórias ocorreram em 29 pacientes: 23 após correção de pectus excavatum, sendo as mais comuns o pneumotórax (6), atelectasia (5), infecção de parede (3) e sangramento com necessidade de re-intervenção precoce (1); 5 complicações ocorreram após correção de pectus carinatum, sendo a mais freqüente o pneumotórax (2). Um paciente foi reoperado, 17 meses após, por disfunção estética. Um paciente apresentava rotação esternal associada ao pectus carinatum, necessitando de osteotomia e esternopexia. Não houveram óbitos nesta série e o acompanhamento pós-operatório até o momento não revelou recidivas das deformidades.
Conclusões: A correção cirúrgica dos defeitos da parede torácica está indicada naqueles pacientes com distúrbios fisiológicos que apresentem repercussões clínicas significativas e/ou problemas psicológicos relacionadas à estética, tendo em vista que os resultados em curto prazo são favoráveis e sem mortalidade.
PD 316. 4 AÑOS DE CURSO DE ACTUALIZACIÓN PARA TÉCNICOS EN NEUMONOLOGÍA
M. di Loretto, K. Giménez, N. Brizuela, C. Olivera, M. Zorrilla, M. Mazzei, J. Osses y J. Caneva
Buenos Aires. Argentina.
Introducción: En el escenario actual de los servicios de neumonología el rol del técnico exige capacitación teórico-práctica en el campo de los hechos.
Objetivo: Exponer las características de un curso orientado a la formación y actualización de técnicos en neumonología dependiente de un servicio polivalente en medicina respiratoria inserto en un instituto universitario.
Material y método: Entre los años 2001 y 2004 se realizaron 4 cursos teórico-prácticos de 1 semana de duración, a doble turno, con actividades teóricas prácticas; se aplicaron técnicas de enseñanza-aprendizaje modernas con diferentes recursos técnicos y con enfoque participativo. Cupo máximo: 30 alumnos por curso. Capítulos de enseñanza en 5 áreas temáticas: laboratorio pulmonar, métodos invasivos, medicina del sueño, terapéutica inhalatoria y esterilización. Trabajos prácticos: los alumnos fueron divididos en 4 grupos de trabajo rotativos para esas áreas temáticas. El desarrollo se basó en un programa y los contenidos se reflejaron en un syllabus suministrado a los asistentes.
Resultados: 102 alumnos totalizaron los 4 cursos; 77 mujeres y 25 varones; edad media 38,12 ± 10,6 (rango 19-65). Formación previa: 23 enfermeros en neumonología; 6 auxiliares de enfermería; 58 técnicos en neumonología; 2 médicos, 5 kinesiólogos y 8 con título secundario. Procedencia: 56 de hospitales públicos, 14 de instituciones privadas, 7 de empresas privadas, y 25 no identificados institucionalmente. Área geográfica de origen: Buenos Aires: 74, Neuquén 4, Santa Fé 5, La Pampa 1, Santa Cruz 5, Río Negro 2, Mendoza 2, Entre Ríos 3 y Córdoba 6.
Conclusiones: La sostenida concurrencia al mencionado curso manifiesta el interés y la necesidad de capacitación en el tiempo.
PD 317. EVALUACIÓN PREOPERATORIA PARA LA CIRUGÍA DE RESECCIÓN PULMONAR
S. Peña, M. Mamchur, C. Consoni, M.V. López Varela, S. Salisbury, K. Fagúndez, F. Giménez y E. Pacheco
Cátedra de Neumología .Hospital Maciel. Montevideo. Uruguay.
Introducción: Varios parámetros funcionales aislados o combinados han sido propuestos para predecir el riesgo de morbimortalidad en pacientes sometidos a cirugía de resección pulmonar. La espirometría deberá completarse en algunos de estos pacientes, con centellograma pulmonar y prueba de ejercicio.
Objetivo: Incluir una prueba de ejercicio máxima, sencilla, shuttle test' para identificar los pacientes con riesgo aceptable para la cirugía de resección pulmonar.
Métodos: Se evaluaron entre octubre 2002 y diciembre 2003 pacientes enviados del servicio de cirugía de tórax, con espirometría pre y post broncodilatadores, prueba de la marcha 6 minutos (6 MW), shuttle test (ST), y medida de consumo de oxígeno (VO2) en reposo, 6MW y ST. Se consideraron: para la resección menor pacientes con VO2 de 10-20 ml/kg/min y para la neumonectomía aquellos con VO2 > 20 ml/kg/min y distancia en 6 MW mayor de 300 metros.
Resultados: 23 pacientes sometidos a resección pulmonar: 3 neumonectomías, 18 lobectomías y 2 segmentectomías. 70% hombres. Edad 48,3 ± 14,8, VEF1 1,86 ± 0,73 (72,7% ± 14,06), VO2 reposo 5,65 ml/kg/min ± 3,21, distancia 6MW 443,74 m ± 54,18, VO2 6MW 11,96 ml/kg/min ± 6,61, nivel ST 8,77 ± 1,86, distancia ST 538,98 ± 216,73, VO2 ST 26,23 ± 13,95.
Mortalidad global 4%: 1 paciente que desarrolla neumonía con VEF1 y VO2 en ST normales. 4 pacientes (17%) con complicaciones menores: arritmia transitoria 2 (0,8%), atelectasia 2 (0,8%). Ninguno requirió ARM. Internación 9,52 ± 4,43 días. La distancia en 6 MW > 300 m con VO2 > 10 ml/kg/min en todos y para la neumonectomía VO2 > 20 ml/kg/min y nivel 9 en ST.
Conclusiones: Un protocolo de evaluación preoperatorio con prueba sencilla de ejercicio permitió seleccionar funcionalmente pacientes con riesgo aceptable para la cirugía de resección pulmonar que presentaron complicaciones menores, corta hospitalización y baja tasa de mortalidad.
PD 318. IDENTIFICACIÓN DE PREDICTORES PARA LA UTILIZACIÓN DE CIRCULACIÓN EXTRACORPOREA EN EL TRASPLANTE PULMONAR UNILATERAL
A. Bertolotti, C. Gómez, P. Comignani, P. Varela Otero, M. Peradejordi, J. Abud, J. Schreiber y R. Favaloro
Fundacion Favaloro. Buenos Aires. Argentina.
Objetivos: Analizar el requerimiento de circulación extracorpórea [CEC] en el trasplante pulmonar unilateral [TxUP] tratando de identificar posibles predictores de su utilización.
Material y métodos: Entre 06/1994 y 07/2004 se realizaron 47 TxUP. Las indicaciones fueron: fibrosis pulmonar en 18 pacientes [p] (38,2%) y enfisema pulmonar en 29 p (61,8%). Se transplantaron 4 p (8,6%) en situación de emergencia, 5 (10,6%) en calidad de urgencia y 38 p (80,8%) en situación electiva. Se dividió la población en dos grupos según la necesidad de CEC y se compararon para identificar posibles variables predictoras de utilización de la misma.
Resultados: 4 p (8,6%) fueron transplantados c/CEC y 43 p (91,4%) s/CEC. Las siguientes variables fueron analizadas: características demográficas y clínicas, patología de base, estudios de función pulmonar pre trasplante, hemodinamia en la evaluación y en quirófano pre trasplante (total 56 variables). Se encontraron diferencias significativas en las siguientes variables (c/CEC vs s/CEC): presión arteria pulmonar media (PAPm) 50 ± 13 mmHg vs 27 ± 11 mmHg (p < 0,0001); presión de aurícula derecha (AD) 17 ± 9 mmHg vs 7 ± 4 (p < 0,0001); resistencias vasculares pulmonares (RVP) con 715 ± 158 dynas.seg/cm-5 vs 258 ± 159 dynas.seg/cm-5 (p < 0,0001); gradiente transpulmonar (GTP) 33 ± 15 mmHg vs 16 ± 9 mmHg (p = 0,003); VEF1 1,99 L vs 0,94 L (p = 0,006). Los 4 pacientes transplantados c/CEC tenían fibrosis pulmonar. Cuando se comparó la población de fibrosis c/CEC y s/CEC los resultados fueron: PAPm 50 ± 13 mmHg vs 30 ± 11 mmHg (p = 0,008); AD 17 ± 9 mmHg vs 7 ± 2 mmHg (p = 0,001); RVP 715 ± 558 dynas.seg/cm-5 vs 313 ± 233 dynas.seg/cm-5 (p = 0,04).
Conclusiones: En los pacientes con TxUP la PAPm, la AD, las RVP y el GTP preoperatorios fueron predictores de utilización de CEC. Los pacientes con diagnóstico previo de enfisema pulmonar no necesitaron CEC.
En el subgrupo de pacientes con fibrosis, requirieron CEC los que tenían mayor PAPm, AD Y RVP.
ENDOSCOPIA
PD 319. BRONCOFIBROSCOPIA. SU UTILIDAD EN UNA UNIDAD DE CUIDADOS CRÍTICOS
A. Urrutia, R. Uzcategui, A.D. Windt, A. Nunez, G. Pirela y F. Vivas de Urrutia
Hospital Coromoto. Maracaibo. Venezuela.
El broncoscopio rígido constituyó un procedimiento útil pero de alto riesgo para el paciente con insuficiencia respiratoria que necesita asistencia respiratoria mecánica. Esta situación mejoró con la aparición del broncofibroscopio introducido por Ikeda en 1969, que nos permitió la exploración del árbol bronquial hasta las divisiones segmentales y la aspiración de secreciones, manteniéndo la ventilación del paciente con altas concentraciones de oxigeno.
Objetivo: Analizar la contribución de la broncofibroscopia en el diagnóstico y tratamiento en pacientes críticos con patologías respitorias.
Métodos: Se revisan las broncofibroscopias realizadas desde enero de 1999 hasta diciembre del 2003 en pacientes ingresados en UCI, unidad de quemados o áreas quirúrgicas con patologías respiratorias. Se analiza la finalidad e indicaciones de la broncofibroscopia, los hallazgos de la inspección el análisis de la muestra de lavado bronquial y las complicaciones.
Resultados: Se realizaron 236 broncofibroscopias, 76 pacientes estuvieron conectados a un ventilador mecánico. La indicación inicial fue diagnóstica (90%) y terapéutica (10%). La inspección de las vías aéras fue anormal en el 100% de los casos. Se hizo lavado bronquial en todos los casos, obteniéndose hallazgos microbiológicos en 57/76. Unidades formadoras de colonias en mayor de un millón en 47/57, y asociación bacteriológica con hongos en 14/57 y con citología 11/76.
Discusión: Practicamos este procedimiento en pacientes intubados o traqueostomizados en la unidad de caumatología, UCI y áreas quirúrgicas, con lesiones pulmonares por quemaduras, cáncer pulmonar en estado final, neumonías complicadas, EPOC descompensado y traumas generalizados. No solamente son éstas las indicaciones de la broncofibroscopia en una unidad de cuidados críticos, también en un grupo de casos técnicamente difíciles de intubar. En enfermos sometidos a ventilación mecánica, con abundantes secreciones y atelectasias, la aspiración con sonda traqueal no tiene las bondades comparadas con la aspiración dirigida y con visión directa del broncoscopio, donde hemos observado mejoría en la oxigenación, saturación y control radiográfico.
Conclusiones: La broncoscopia es una técnica útil en el diagnóstico y tratamiento de los pacientes ingresados en una unidad de cuidados críticos.
PD 320. PRESENTACIÓN Y CURSO DE UNA ASPERGILOSIS TRAQUEOBRONQUIAL
A. Garofoli, M.S. Pilheu, M.E. Bogaviscious, M.E. Pizarro, C. Nigro, E. Prieto, M.E. Alais, C. Freuler y E. Rhodius
Hospital Alemán. Mendoza. Argentina.
El desarrollo de infecciones por Aspergillus fumigatus depende de la interacción de 3 factores: virulencia, tipo y cantidad de exposición y estado inmunológico del huésped. Presentamos un paciente masculino de 63 años de edad que consulta por primera vez en diciembre de 2003 por tos productiva. Como antecedentes refiere tabaquismo de 30 paquetes/año y una leucemia linfática crónica diagnosticada en 1993. Durante el 2003 recibió tres ciclos de quimioterapia con ciclofosfamida, fludarabina y rituximab, el último en octubre de 2003. Se asoció TMS como profilaxis para PCP. En diciembre 2003 se realizó una tomografía de tórax (TC) que reveló un infiltrado intersticial en lóbulo inferior derecho y una consolidación en lóbulo inferior izquierdo. En febrero 2004 se realizó fibrobroncoscopia (FBC) por tos incoercible, evidenciándose una lesión exofítica ulcerovegetante en la carina. La citología del lavado broncoalveolar arrojó un recuento de 9% linfocitos, 4% neutrófilos, 2% eosinófilos y 85% macrófagos, siendo negativa para células neoplásicas. El análisis microbiológico del BAL fue negativo para gérmenes comunes, hongos, PCP y BAAR. Se obtuvieron varias biopsias cuyo análisis en fresco y cultivo fueron positivos para Aspergillus fumigatus. La anatomía patológica mostró abundantes hifas compatibles con el mismo germen, acompañado de metaplasia escamosa y displasia leve. La serología para A. flavus, níger y fumigatus fue negativa. Inició tratamiento con itraconazol 400 mg/día vía oral completandolo 2 meses. A la semana de tratamiento la tos disminuyó en forma notable. Una nueva FBC en abril, cumplidos 2 meses de tratamiento, evidenció regresión significativa de las lesiones: pequeñas lesiones blanquecinas en bronquio fuente izquierdo e imagen polipoidea en cara medial de bronquio fuente derecho. Una nueva FBC realizada en julio de 2004 mostró resolución completa de las lesiones. La TC de control mostró desaparición del infiltrado intersticial derecho y tracto cicatrizal en segmento posterior del lóbulo inferior izquierdo.
Conclusiones: Se discute en el presente trabajo una forma inusual de presentación de la aspergilosis en un paciente portador de leucemia linfática crónica con una muy favorable respuesta clínica, endoscópica y radiológica al itraconazol oral.
PD 321. ESTENOSIS TRAQUEAL
I. Ritou, F. Granada y P. Urunuela
HIEA y C. San Juan de Dios de La Plata. La Plata. Argentina.
La pérdida de calibre de la tráquea puede obedecer a diferentes causas, siendo la mayor de ellas, por su frecuencia, la intubación prolongada.
En el servicio de broncoscopia del Hospital se evaluaron 109 pacientes con estenosis traqueal, de los cuales la mayoría requirió la colocación de una endoprótesis (94 pacientes) utilizando el stent más adecuado para cada patología de acuerdo a la ubicación y extensión de la misma y el resto pudo ser manejado con cirugía o dilataciones con material rígido ó electrobisturí hasta su curación.
De los 108 pacientes se cuenta con 23 óbitos, 8 pierden contacto con el nosocomio, 24 pacientes actualmente en control y buena evolución y 43 altas definitivas.
Los stents utilizados fueron: Dynamic stent ó stent de Freitag (52); stent de Dumon (35); stent de Mongomery (5) y autoexpansibles (2).
Dynamic stent52
Stent de Dumon35
Stent Autoexpansible2
Stent de Montgomery5
Total de stents94
Conclusiones: La mayoría de la patología tratada, estenosis traqueales cicatrizales, responde bien a la combinación de sección de estenosis (electrobisturí, bujías cortantes), dilataciones con instrumental rígido e implante posterior de endoprótesis. Se piensa que el tratamiento endoscópico único o como complemento del quirúrgico está brindando buenos resultados en las estenosis traqueales cicatrizales. Los distintos modelos de prótesis nos ofrecen variadas alternativas en la elección y la posibilidad de recambio durante el tratamiento. Dichos modelos optimizados también permiten una funcionalidad traqueal próxima a lo normal. Posiblemente en el futuro se pueda contar con prótesis con la rigidez suficiente para mantener permeable la luz, diámetro adecuado y con la flexibilidad necesaria para que esa tráquea lleve un comportamiento funcional normal.
PD 322. TOLERANCIA A LA BRONCOFIBROSCOPÍA
A. Mancinelli, R. Alchapar, A. Martín y C.H. Lin
Hospital J.N. Lencinas. Mendoza. Argentina.
Con la finalidad de analizar distintas alternativas que no forman parte de la medicina basada en la evidencia, como la acupuntura y la musicoterapia, las que probablemente mejorarían la tolerancia a este examen, realizado con fines diagnóstico.
Se estudiaron 48 pacientes, sin criterios de exclusión, según el Consenso de Endoscopía Respiratoria de la Sociedad Argentina de Broncoesofagología, y que no hubiesen sido sometidos a broncoscopia previa. Se realizaron en el Servicio de Endoscopía del Hospital José N. Lencinas de Mendoza. Se evaluó a través de una encuesta: el temor previo y lo que realmente se cumplió, referente al dolor, disnea, sensaciones desagradables posteriores al examen, en relación al método utilizado.
La población se dividió en 3 grupos: A: anestesia base; A + Ac: anestesia base más acupuntura; y A + Mu: anestesia base más música durante el procedimiento.
Conclusiones: La tolerancia evaluada con las variables analizadas no permitió establecer una diferencia significativa entre los 3 grupos.
PD 323. NEUMOTÓRAX SECUNDARIO A BIOPSIA TRANSBRONQUIAL EN TRASPLANTE PULMONAR
M. Zorrilla, R. Ahumada, A. Bertolotti, J. Osses, C. Gómez, J. Canela y R. Favaloro
División de Trasplante Pulmonar. ICYCC. Fundación Favaloro. Buenos Aires. Argentina.
Introducción: Los pacientes (pts) trasplantados pulmonares (TxP) y cardiopulmonares (TxCP) en tratamiento inmunosupresor deben ser monitoreados con estudios no invasivos (espirometría) y otros invasivos como es la fibrobroncoscopia (FBC) con biopsia transbronquial para evaluar el grado de inmunosupresión en términos celulares.
Objetivos: Evaluar la incidencia de neumotórax (NTX) por biopsias transbronquiales (BTB) en una población de pacientes con TxP y TxCP.
Materiales y métodos: Se evaluaron 119 procedimientos fibrobroncoscópicos en 47 pacientes, entre 15 y 67 años, desde 01/03 a 06/04. Se incluyeron 8 pacientes con TxCP, 14 bipulmonares (BP) y 25 unipulmonares (UP). Las FBC fueron realizadas en quirófano con anestesia general, con monitoreo ECG y bajo control radioscópico. Se tomaron como mínimo 3 muestras de biopsia transbronquial satisfactorias por cada lóbulo pulmonar totalizando 1.302 BTB. Se utilizaron fibrobroncoscopios Pentax modelos FBX 15 y FBX 18 y pinzas de biopsia para canal de trabajo de 2 mm.
Resultados: Del total de 47 pacientes evaluados sólo en 1 paciente con trasplante bipulmonar se produjo NTX que requirió colocación de tubo de drenaje pleural, con resolución ad integrum; la incidencia de tal complicación fue de 0,8% (1/119).
Conclusiones: La incidencia de NTX en BTB múltiples, aún en casos bipulmonares, bajo ARM y control radioscópico ha sido mínima, promoviendo utilizar este procedimiento bajo las referidas condiciones.
PD 324. COMPLICACIONES DE LA VÍA AÉREA EN TRASPLANTE PULMONAR
M. Zorrilla, R. Perrone, J. Osses, J. Caneva, A. Bertolotti, C. Gómez y R. Favaloro
ICYCC. Fundación Favaloro y Lasermédica. Hospital Español. Buenos Aires. Argentina.
Introducción: Los pacientes (pts) trasplantados pulmonares y cardiopulmonares requieren seguimiento a corto y largo plazo para identificar y tratar las complicaciones de la vía aérea a nivel de las anastomosis.
Objetivos: Determinar las complicaciones de la vía aérea en una población de pacientes trasplantados cardiopulmonares y pulmonares.
Materiales y métodos: Se realizaron 104 trasplantes entre 1990 y 2004, de los cuales 47 fueron unipulmonares (UP), 29 bipulmonares (BP) y 28 cardiopulmonares (CP). Se analizaron los tipos de complicaciones, su resolución y evolución de los tratamientos instituidos.
Resultados: 19 pacientes (18%) presentaron complicaciones de la vía aérea: estenosis anatómicas y dinámicas, fístulas y granulomas. La complicación prevalente en 15 pacientes, 10 BP, 1 CP y 4 UP, fue la estenosis a nivel del sitio de la anastomosis y del segmento proximal del bronquio del donante. Se realizaron en 10 pacientes de 1 a 4 sesiones de dilataciones con balón de angioplastía y bujías. Por estenosis dinámicas se colocaron en 3 pacientes stent de Dumon; en 2 de ellos se reemplazaron por autoexpandibles. En otros 2 pacientes, luego de dilataciones y láser, se implantaron de comienzo autoexpandibles. Las complicaciones constituidas por fístulas, 2 pacientes y dehiscencia de la sutura, 1 paciente, presentaron mortalidad 100%, mientras que el resto de las alteraciones tuvieron una evolución favorable. En los 5 pacientes fallecidos, la causa del óbito no tuvo relación con la complicación de la vía aérea.
Conclusiones: La prevalencia de complicaciones de la vía aérea se ha encontrado dentro de las estadísticas publicadas. Su resolución fue mayormente exitosa dado que en los casos fallecidos en el largo plazo, la mortalidad no estuvo asociada a tales complicaciones.
PD 325. TRAQUEOPATÍA OSTEOPLÁSTICA. PRESENTACIÓN DE UN CASO CON CINCO AÑOS DE SEGUIMIENTO
M. Bergna, E. del Valle, M. Fernández Acquier, M. Scarinci, R. Bracco y A. López Araoz
Hospital Centrángolo. Vicente López. Hospital Posadas. Haedo. Buenos Aires. Argentina. Caseros. Argentina.
Objetivo: Se presenta un caso de esta rara enfermedad, con un seguimiento de 5 años. Mujer de 58 años, que consulta en 1998 al servicio de neumonología del Hospital Posadas por fiebre tos y hemoptisis leve. Antecedentes de episodios reiterados de hemoptisis, nefrectomía en 1977 por litiasis, síndrome depresivo. Rx de tórax normal, PFR = (1998) CVF 2,54 l (110%) VEF1 2,00 l (110%) VEF% 79 FEF25/75 1,88 l/s (101%). Se efectúa videobroncoscopia que muestra múltiples lesiones nodulares en la mucosa traqueal, de aproximadamente 2 a 3 mm de aspecto nacarado, más numerosas en tráquea proximal, que respetan la pared membranosa. Se toman biopsias en las que se encuentra metaplasia ósea, confirmando el diagnóstico de TO. En el año 2000 presenta hemoptisis leve, tos y fiebre. Se efectúa fibrobroncoscopia, que no mostró cambios en las lesiones, buena evolución con antibióticos. En el año 2003 consulta en el Hospital Cetrángolo, presentando un nuevo episodio de hemóptisis. La Rx fue normal. PFR = CVF 2,05 l (88%), VEF1 1,81 l (95%), VEF% 88 FEF25/75 5,54 l/s (110%), se efectúa fibrobroncoscopia con biopsia que mostró las lesiones antes descriptas y fue compatible con TO y negativa para BAAR y cs. neoplásicas. Se efectuó TC multislice con broncoscopia virtual que mostró tráquea de diámetros normales, con presencia de pequeñas imágenes sobreelevadas milimétricas a nivel de sus paredes, claramente visibles en la endoscopia virtual.
Conclusiones: La traqueopatía osteoplástica es una enfermedad rara o poco frecuente caracterizada por la presencia de nódulos submucosos cartilaginosos y óseos situados en el árbol traqueobronquial. La mayoría de los pacientes permanecen asintomáticos; no obstante en un número pequeño se desarrolla una severa estenosis de la vía aérea. La paciente presentó una calidad de vida aceptable sufriendo varias reagudizaciones infecciosas y episodios de hemoptisis leve. Su función respiratoria se mantuvo dentro de límites normales. Las nuevas técnicas de imágenes constituyen una alternativa menos invasiva al examen endoscópico para el seguimiento de estos pacientes.
PD 326. PRÓTESIS PARA FÍSTULAS AERODIGESTIVAS BENIGNAS ADQUIRIDAS
R. Perrone
Hospital Español de Buenos Aires. Buenos Aires. Argentina.
Introducción: Mientras no sea posible la reparación quirúrgica de las fístulas aerodigestivas adquiridas no tumorales, los tratamientos se orientan a evitar la neumonía por aspiración y se suspende la alimentación oral. Los modelos de stents y prótesis conocidos hasta la actualidad, no son efectivos para paliar estas fístulas.
Objetivo: Mostrar el modelo y la efectiva utilidad de una nueva prótesis diseñada específicamente para este tipo de fístulas.
Población: En los primeros 4 meses del corriente año se trataron 3 pacientes. El primero por una fístula esófago bronquial izquierda post actínica libre de tumor y los 2 siguientes por fístulas esofagotraqueales post intubación.
Método: Se construyó una prótesis similar a un botón de camisa, de material con memoria elástica para la colocación endoscópica y la recuperación de la forma una vez implantada. Las dimensiones de los diámetros de los cuerpos laterales y central y la densidad del material se adaptaron a las medidas y características anatómicas de cada fístula.
Resultados: La restitución de la alimentación oral, en todos los pacientes, fue inmediata al implante y total el bloqueo de la comunicación por actuar como una válvula bidireccional.
Conclusiones: Por el diseño de esta nueva prótesis, se logro una inmediata y efectiva paliación en las fístulas aerodigestivas adquiridas no tumorales utilizando la vía endoscópica.
PD 327. ENCUESTA DE ENDOSCOPIA
P. Grynblat y R. Berenguer
Sección endoscopia. AAMR. Adrogué. Argentina.
Introducción: En Argentina se realizan endoscopias, pero no existen registros que informen acerca de: quiénes las hacen, equipamientos, condiciones laborales ni la realidad de cada ciudad.
Objetivo: Conocer cuántos médicos hacen broncoscopias, su distribución geográfica, qué instrumental poseen, condiciones laborales, los procedimientos endoscópicos que practican.
Métodos: Se instrumentó en la página web de la AAMR una encuesta abierta a todos los endoscopistas que, en forma voluntaria desde 12/2003 hasta 10/8/2004, completaron: datos personales solicitados y lugar de trabajo, Nº de procedimientos, broncoscopios propios. Si hace broncoscopías rígidas, diagnósticas y terapéuticas y cuántas, Si dispone de radioscopía, patólogo, bacteriólogo, anestesista, video, láser, electro, sala para broncoscopias, quirófano, colocación de stents, punciones con Wang y tipo de anestesia que usa. Las encuestas fueron analizadas agrupando los médicos por provincia.
Discusión: No es posible realizar ningún análisis estadístico dado que la encuesta fue voluntaria y requería del acceso a internet. Respondieron sólo 56 endoscopistas en 13 provincias: en 6 de ellas sólo respondió uno (Tierra del Fuego, Salta, La Rioja, Neuquén, Jujuy, Chubut) mientras que en: Tucumán 3, Santa Fe 3, San Juan 3, Mendoza 6, Entre Ríos 2, Córdoba 3, Cdad Bs. As. 17, Gran Bs. As 5 y Buenos Aires (interior) 8. En su gran mayoría los endoscopistas trabajan en medio público y privado. La FBC está disponible en todas las provincias con, al menos, un broncoscopio por médico, realizándose principalmente broncoscopías diagnósticas y en terapia intensiva. El electrobisturí, colocación de stents y punciones transbronquiales sólo se realizan en 6 provincias. El láser sólo está en la Ciudad de Buenos Aires (2 equipos Nd-Yag). Los equipos de video están distribuidos en 8 provincias y totalizan 21. La broncoscopia rígida se practica (según la encuesta) en 6: Tucumán, Salta, Mendoza, Córdoba, Chubut y Buenos Aires y son pocos los médicos que realizan endoscopias rígidas (30,35% de los que contestaron). La casi totalidad de los médicos utilizan anestesia local. La disponibilidad de quirófano, patólogo, bacteriólogo y radioscopia es irregular, mientras que, a excepción de La Rioja y Chubut, todos tienen sala de endoscopia.
Conclusiones: La realidad de la endoscopia en Argentina se podrá conocer cuando todos los que hacemos endoscopias aportemos nuestra propia realidad.
ENFERMEDADES DIFUSAS DEL PARÉNQUIMA
PD 328. MANIFESTACIONES PLEUROPULMONARES EN PACIENTES CON TRASPLANTE DE MÉDULA ÓSEA ALOGÉNICO
L.A. Mendoza Topete, F. Sánchez Llamas, R. Santoyo Ayala, J.L. Delgado Lamas, T. Plascencia Ortiz, O. Garcés y R. Fletes Zepeda
Departamento de Neumología. Hospital de Especialidades CMNO. Guadalajara Jalisco. México.
Complicaciones no hematológicas son frecuentes después de trasplante de médula ósea. Una de las más frecuentes es enfermedad injerto contra huésped entre los pacientes que se someten a trasplante alogénico. Entre las complicaciones pulmonares no infecciosas se ha descrito la bronquiolitis obliterante constrictiva, descrita por primera vez en l982 por Roca con una incidencia que va del 2 al 20% en distintas series y contribuye a la morbi-mortalidad en estos pacientes. Otras manifestaciones han sido neumonía intersticial aguda, serositis.
En el Centro Mèdico Nacional de Occidente se han realizado 32 trasplantes de médula ósea alogénicos, sobreviviendo l7.
A continuación se describen las alteraciones pleuropulmonares en 3 pacientes sometidos a trasplante de médula ósea alogénico.
Se han encontrado 5 casos con complicaciones pleuropulmonares.
3 casos con obstrucción progresiva de la vía aérea documentado mediante espirometría y TACAR tórax con imagen en mosaico sugestiva de atrapamiento aéreo, un caso sometido a biopsia pulmonar a cielo abierto el cual se describe a continuación.
Caso l: Paciente femenina de 30 años de edad con evidencias de obstrucciòn progresiva al flujo aéreo l7 meses después de ser sometida a procedimiento. Espirometría pretrasplante normal, con caída al mes 17 postrasplante del FEV1 38% de los valores de referencia, tacar de tórax imagen en mosaico sugestivas de atrapamiento aéreo y biopsia pulmonar a cielo abierto que documentó bronquiolitis constrictiva. 2 casos más con evidencia de obstrucción al flujo aéreo en forma progresiva.
Caso 2: Paciente masculino de 47 añosde edad que cursó con serositis derrame pleural bilateral y pericárdico, como manifestación de enfermedad injerto contra huésped.
Caso 3: Neumonía intersticial aguda en el primer mes postrasplante con mejoría posterior a uso de esteroide sisémico.
Conclusiones: La enfermedad injerto vs huésped crónica es un factor de riesgo importante para las complicaciones pulmonares en pacientes que son sometidos a trasplante de médula ósea alogénico, y la bronquiolitis obliterante se observa casi exclusivamente en este grupo de pacientes con mal pronóstico en su evolución.
PD 329. INMUNODEFICIENCIA COMÚN VARIABLE
G.F. Rodríguez Pereyra, D. Bustos y M. Galicchio
SAMCO Capitán Bermúdez. San Lorenzo. Argentina.
La inmunodeficiencia común variable (IDCV) es un grupo heterogéneo de desórdenes caracterizados por una defectuosa formación de Ac e hipogammaglobulinemia IgG e IgA con niveles variables de IgM. Es el resultado de un bloqueo en la diferenciación terminal de linfocitos B a células plasmáticas productoras de Igs. Al igual que las otras (IDP) con deficiencias de Acs, el pronóstico depende del tratamiento precoz con gammaglobulina EV de por vida, de la aparición de compromiso pulmonar crónico, fenómenos autoinmunes y enfermedades malignas.
Objetivo: Presentar un paciente con IDCV y enfermedad pulmonar crónica.
Caso Clínico: Mujer de 35 años con diagnóstico de bronquiectasias bilaterales e hipogammaglobulinemia 1º. Antecedentes: primera infancia anginas pultáceas recurrentes, a partir de los 13 años cuadros de artritis (rodillas y tobillos) que mejoran parcialmente con AINES, 25 años infecciones urinarias, a los 27 años infecciones pulmonares a repetición (15 o + que requirieron internaciones en sala y UTI), diagnóstico hace 5 años por TAC tórax de bronquiectasias bilaterales, en los últimos 4 años uso indiscriminado de corticosteroides. Espirometría: incapacidad obstructiva y restrictiva leve sin cambios al BDAC (salbutamol). Laboratorio: hemograma: tendencia a leucopenia, Proteinog. por EF: Frac. gamma < 0,1 gr%, Igs: IgG 48 mg/dl, IgA e IgM no dosables, Ac. antineumococco post-vaccinal s/resp. (vn: > 113 mg/l), Ac. Antitoxotetánico: < 0,1 U/ml (vn: > 0,1 UI/ml). Tratamiento: gammaglobulina EV 20000 mg/mes de por vida, budesonida 200 + formoterol 4,5: 2 asp./día, acetilcisteína: 600 mg/día, ciprofloxacina 250 mg/día. Actualmente está bajo tratamiento con el servicio de neumonología, inmunología, clínica y salud mental. En 2 años de tratamiento mejoró su estado general, se reincorporó a la actividad laboral y no presentó infecciones de ningún tipo.
Conclusiones: Descartar IDP ante infecciones recurrentes de vías aéreas y bronquiectasias. El diagnóstico y tratamiento precoz de IDP mejora la calidad de vida del paciente.
PD 330. NEUMONÍA EOSINOFÍLICA POR SULFASALAZINA
C.S. Gusten y L. Larrateguy
Centro de Medicina Respiratoria de Paraná. Paraná. Argentina.
Introducción: El compromiso del tracto respiratorio en las enfermedades inflamatorias intestinales es reconocido desde el primer reporte en 1976. Las anormalidades están relacionadas con la enfermedad en sí o con la concomitante administración de drogas como la sulfasalazina y el ácido 5-amino salicílico.
Caso clínico: Paciente de 39 años con diagnóstico de colitis ulcerosa hace 3 meses en tratamiento con azulfidine que consulta por cuadro agudo de fiebre, artralgias y mialgias con escasa tos sin expectoración y disnea importante (grado 3). El examen físico era normal y en el laboratorio se destacaban 13.500 glóbulos blancos/mm3 con 21% de eosinófilos con VSG de 70 mm. El resto del hemograma y la química eran normales. La Rx de tórax mostraba discretos infiltrados periféricos bilaterales tipo intersticiales. La TAC de tórax mostró los mismos infiltrados sin adenopatías mediastinales. El parasitológico de materia fecal, colagenograma, PPD y serología para micosis pulmonares fueron negativos. Con diagnóstico presuntivo de neumonía intersticial por sulfazalazina se decide suspender el medicamento y realizar tratamiento con metilprednisona. En una semana el paciente se encontraba clínicamente mejor, afebril, continuando sólo con decaimiento general leve. En la radiografía de tórax control se habían atenuado los infiltrados y bajaron los eosinófilos a 0% y la VSG a 47 mm. La buena respuesta al tratamiento instituido confirmaron el diagnóstico, por lo que el paciente completó tratamiento 6 meses con esteroides y no recibió nuevamente azulfidine como tratamiento para su colitis ulcerosa.
Discusión: El síndrome de infiltrados pulmonares con eosinofilia es una complicación reconocida de la terapia con sulfasalazina, la cual es usada comúnmente en la colitis ulcerosa. Sin embargo, este síndrome también puede ocurrir, en estos pacientes, aunque no hayan usado esta droga. Otros desordenes pulmonares que también pueden presentarse asociados a sulfazalazina son: enfermedad pulmonar intersticial, BOOP y enfermedad granulomatosa pulmonar. La enfermedad inflamatoria intestinal también puede comprometer las vías aéreas y serosas.
Conclusion: Es importante reconocer estas entidades aunque infrecuentes ya que su diagnostico precoz permite realizar tratamientos oportunos.
PD 331. SCRENNING DE HIPERTENSIÓN PULMONAR EN ENFERMEDAD INTERSTICIAL DIFUSA. CARACTERÍSTICAS CLÍNICAS Y FUNCIONAL RESPIRATORIO
P. Curbelo, E. Meerovich, C. Allietti y S. Velazquez
Cátedra de Neumología. Facultad de Medicina. Montevideo. Uruguay.
Objetivo: Se realizó un estudio descriptivo con el objetivo de investigar la frecuencia de hipertensión pulmonar (HP) y las características clínicas y de funcionalidad respiratoria en una población de pacientes con enfermedad pulmonar intersticial difusa (EPID).
Material y métodos: Se estudiaron 52 pacientes (edad media 60 años ± 13,64), 67% de sexo femenino) en seguimiento ambulatorio en el período 2000-2004, en el Servicio de Neumología del Hospital Maciel de Montevideo con diagnóstico de EPID definido por TC de alta resolución. Se realizó ecodoppler cardíaco para screening no invasivo de HP, gasometría arterial y estudio funcional respiratorio para evaluación de la repercusión funcional.
Resultados: Se constató HP en 17/52 pacientes (33%). La presión sistólica pulmonar (PSP) estimada por ecodoppler promedio fue de 57,7 mmHg. La HP fue leve (PSP < 45) en 3, moderada (PSP 46-60) en 8 y severa (PSP > 60) en 6. No se encontraron diferencias estadísticamente significativas en las distribuciones por edad, sexo, ni intensidad de tabaquismo entre los pacientes con y sin HP. La etiologías de EPID más frecuentes fueron las conectivopatías 19/52 seguido de la fibrosis pulmonar idiopática (IPF) 12/52. Se constató HP en 9/19 pacientes con conectivopatía y en 5/12 pacientes con IPF. La PaO2 media fue de 77,5 mmHg (± 14,4) en los pacientes sin HP y de 65,5 mmHg (± 16,3) en los pacientes con HP (p < 0,05). La CV media fue de 74% del predicto en el grupo sin HP y 66% en el grupo con HP (p > 0,05). La difusión de monóxido (DLCO) mostró una media de 60% del predicto en el grupo sin HP y de 40,3% en el grupo con HP (p < 0,05).
Conclusiones: Se constató HP en el 33% de nuestros pacientes. La HP no mostró correlación significativa con las distintas etiologías de la EPID. Se constató correlación significativa de la presencia de HP con el descenso de la PaO2 (p < 0,05) y el descenso de la DLCO (p < 0,05).
PD 332. HIPERTENSIÓN PULMONAR: COMPLICACIÓN SEVERA DE LA SARCOIDOSIS
M. Mazzei, J. Caneva, J. Osses, M. Zorrilla y J. Ahumada
ICYCC. Fundacion Favaloro. Buenos Aires. Argentina.
Introducción: La sarcoidosis pulmonar es una enfermedad rara en nuestro medio, teniendo habitualmente un curso benigno con el tratamiento esteroideo. La progresión de la enfermedad se evalúa con la función pulmonar, los síntomas y la radiografía de tórax.
Objetivo: Remarcar como complicación de mal pronóstico la presencia de hipertensión pulmonar asociada a sarcoidosis independiente de la función pulmonar.
Materiales y métodos: Durante el periodo 2002-2004 se evaluaron en nuestro servicio 3 pacientes con diagnóstico de sarcoidosis (anatomía patológica: 2 TAC + clínica: 1) e hipertensión pulmonar asociada.
Resultados: De los pacientes descritos 2 fallecieron: el primero durante un episodio de hemorragia digestiva alta y el segundo debido a descompensación de la hipertensión pulmonar por una neumonía. La tercera paciente continúa en seguimiento por consultorio externo y será evaluada para trasplante cardiopulmonar.
Conclusiones: La afectación del lecho vascular pulmonar por parte de la sarcoidosis y el desarrollo de hipertensión pulmonar es un signo de mal pronóstico e independiente de la CVF, y debe urgir la derivación del paciente a un centro de trasplante pulmonar.
PD 333. EOSINOFILIA PULMONAR (2 OBSERVACIONES)
M.C. de Salvo, R. Sylvestre Begnis, F. Benegas Lynch, R. Cristofoli, M. Scafati y D.R. Rey
Hospital Dr. E Tornu. Buenos Aires. Argentina.
Las eosinofilias pulmonares (EP) suelen clasificarse en extrínsecas (observadas en TBC, micosis, brucelosis, parasitarias o inducida por drogas e intrínsecas (de causa
desconocida). Según McCarthy, el 20% de las EP integran esta categoría.
Caso 1: Sexo femenino. 38 años. Tos y disnea 30 días de evolución. Fiebre y adinamia. Al progresar la disnea, consulta siendo medicada con antibioticos. Se realiza Rx tórax: infiltrado bilateral algodonoso en ambas playas pulmonares. Se decide su internación. A la auscultación, rales húmedos en campo medio izquierdo. Laboratorio: Hto 34%. GB 16.900/mm3 con 44% eosinófilos. FBC: sin lesiones endobronquiales. BAL: numerosos eosinófilos, algunos linfocitos y macrófagos. Parasitológico de materias fecales (-). Estudios bacteriológicos (-). PPD 2 UT (-). Se solicitó ANCA-P y TAC de tórax (estudios pendientes). Espirometría: patrón restrictivo moderado. Inició tratamiento corticoideo, con buena evolución inicial.
Caso 2: Sexo femenino. 33 años. Asma desde la infancia. Síndrome constitucional; compromiso pulmonar bilateral de meses de evolución. Tratamiento empírico para TBC durante 6 meses. Internaciones por cuadros de bronquiectasias reagudizadas e hiperreactividad bronquial tratados con antibióticos y corticoides sistémicos con mejoría clínica. Estudios reumatológicos: ANCA-P y C (-), FAN + moteado 1/40 complemento, C3 y C4 normales. ECA 39. Estudios infectológicos y HIV negativos. Cultivos de esputos y lavado bronquial para BAAR y hongos negativos. Laboratorio: Hto 35%, GB 11200 con 12% de eosinófilos, VSG 113 mm. EAB: hipoxemia relativa (pO2 75 mm Hg). Parasicológico (-) TAC tórax imágenes de consolidación, engrosamiento septal y bronquiectasias. Espirometría: patrón restrictivo severo. Ecocardiograma: leve dilatación de cavidades derechas. IT leve PAP estimada: 60 mmHg. BAL: 450 elementos/mL. Eosinofilos 42%. Inició tratamiento con glucocorticoides sistémicos con evolución estacionaria.
En ambas observaciones los estudios bacteriológicos y parasitológicos fueron negativos. Por su forma de comienzo, se interpretó el caso 1 como EP aguda y el caso 2 como EP crónica. El tratamiento corticoideo es de elección. Sus resultados favorables son más evidentes en la EP aguda, con una respuesta exitosa clínica y espirométrica rápida. En la EP crónica, a pesar del mismo, con frecuencia se producen recaídas.
EPOC
PD 334. PRODUCTOS DERIVADOS DEL ÓXIDO NÍTRICO Y SU RELACIÓN CON EL SISTEMA DE ESTRATIFICACIÓN BODE EN PACIENTES CON EPOC
M. Montes de Oca, S. Torres, J. de Sanctis, L. Morillo y A. Mata
Universidad Central de Venezuela. Caracas. Venezuela.
La enfermedad pulmonar obstructiva crónica (EPOC) es un proceso respiratorio asociado con importantes consecuencias sistémicas. Para expresar su naturaleza multidimensional se desarrolló un índice de estratificación (BODE) que combina el índice de masa corporal, VEF1%, disnea (escala MRC), y la caminata de 6 minutos (rango 0-10; expresando el mayor numero mas compromiso). Este índice mostró predecir mejor mortalidad en EPOC que sus componentes. Existen evidencias que relacionan la patogenia de la EPOC y sus manifestaciones extra-pulmonares con la presencia de estrés oxidativo sistémico (EOS). Este estudio fue diseñado para comparar los nivele séricos de los derivados del óxido nítrico como nitritos (NO2-), nitratos (NO3-) y nitrotirosina (NT) entre 29 pacientes con EPOC (66 ± 8 años) y 31 controles (67 ± 9 años). También se evaluó la relación entre NT sérica con el BODE y sus componentes. Los niveles de los marcadores séricos se muestran en la tabla. Asimismo se observo una relación directa entre el índice BODE y la NT sérica (r = 0,64; p < 0,001).
Conclusiones: Los resultados indican un aumento del EOS en EPOC relacionado con el índice BODE que predice mortalidad. Esto sugiere que el aumento del riesgo de muerte en EPOC se acompaña con un incremento del EOS.
PD 335. TOLERANCIA AL ESFUERZO, CALIDAD DE VIDA Y CAMBIOS EN LOS MÚSCULOS ESQUELÉTICOS DESPUÉS DEL ENTRENAMIENTO FÍSICO EN PACIENTES CON EPOC
M. Montes de Oca, S. Torres, Y. González, E. Romero, N. Hernández, B. Anchustegui y C. Talamo
Universidad Central de Venezuela. Caracas. Venezuela.
Este estudios fue diseñado para evaluar los cambios en las características de los músculos esqueléticos (ME) después de 6 semanas de entrenamiento físico de alta intensidad en pacientes con enfermedad pulmonar obstructiva crónica (EPOC) y determinar cómo éstos se relacionan con la mejoría de la tolerancia al esfuerzo y calidad de vida (CV). Se estudiaron 10 pacientes (60 ± 10 años) con un FEV1 of 32 ± 9%. El efecto del entrenamiento sobre la caminata de 6 minutos (C6M), cuestionarios de CV y los ME fueron analizados en los 8 pacientes que completaron el programa. Se estudiaron las características histoquímicas y morfológicas de los ME antes y después del entrenamiento con biopsia del vastus lateralis. La intervención de estos pacientes con 6 semanas de entrenamiento mejoro la C6M de 402 ± 88 a 495 ± 48 metros (p < 0,01), cuestionarios de CV (p < 0,05), actividad de la citrato sintetasa de 7,4 ± 1,3 a 9,2 ± 1,2 µmol/g.min (p < 0,05), y produjo una tendencia a mejorar el área promedio de las fibras de 5.119 ± 1.225 a 5.908 ± 1.213 µm2 (p = 0,06). La mejoría en la distancia recorrida en la C6M se relacionó significativamente con el cambio en el área promedio de las fibras (rs = 0,85).
Conclusiones: Los resultados de este trabajo indican que la intervención con 6 semanas de entrenamiento físico de alta intensidad en EPOC induce modestos cambios en los ME que ayudan a explicar, en parte, los beneficios observados en la tolerancia al esfuerzo posterior a la rehabilitación pulmonar.
PD 336. CARACTERÍSTICAS EPIDEMIOLÓGICAS DE LOS PACIENTES CON DIAGNÓSTICO DE BRONQUITIS CRÓNICA Y BACTERIOLÓGICAS DE LAS EXACERBACIONES AGUDAS EN LA CLÍNICA "RICARDO PALMA"
E. Morello, C. Villarán, A. Pineiro y P. Giglio
Clínica Ricardo Palma. Lima. Perú.
Objetivo: Se determinó las características epidemiológicas de los pacientes con diagnóstico de bronquitis crónica y bacteriológica de las exacerbaciones en la Clínica "Ricardo Palma".
Métodos: Se realizó un estudio descriptivo, retrospectivo tipo serie de casos, en la Clínica "Ricardo Palma" del año 1989 al 2001, en 166 pacientes con diagnóstico estricto de bronquitis crónica (BC) (ATS). Se tomó examen y cultivo de esputo (CE) en el momento de una exacerbación.
Resultados: Edad media 54 ± 18 [18-88] años. El 51,8% fueron mujeres. El 41% presentó antecedente de tabaquismo, el 37,3% antecedente de asma y el 13,3% historia de exposición al humo de leña (EHL) (73,2% de éstos fueron mujeres), el 19,3% no presentó ningún antecedente. El 99,2% de las radiografías de tórax fueron normales o con cambios compatibles con EPOC/asma. El 49,1% (26/44) presentaron algún estadío de EPOC (VEF1/CVF < 70) (GOLD). El 55,2% (91/165) presentaron CE positivo. Se aisló: K. pneumoniae 40,7%, H. influenzae 9,9%, S. pneumoniae 8,8%, S. aureus 7,7% y P. aeruginosa 7,7%.
Conclusiones: En nuestro medio los factores conocidos para el desarrollo de BC varían en comparación a países de mayor poder económico. Sólo 41% presentó historia de tabaquismo a diferencia de 70-85% en países más desarrollados. La prevalencia de asmáticos es elevada, La EHL es alta. En el CE existe un claro predominio de las bacterias G (-), especialmente K. pneumoniae. Este hallazgo no coincide con ninguna de las series publicadas hasta la fecha. No tenemos una explicación clara para esta diferencia, aunque se postula que la deficiente prevención y tratamiento de las infecciones respiratorias y del asma podrían producir cambios estructurales en el árbol bronquial predisponiendo a la colonización por gérmenes G (-).
PD 337. MARCADORES INFLAMATORIOS Y DE ESTRÉS OXIDATIVO EN LOS MÚSCULOS ESQUELÉTICOS DE PACIENTES CON EPOC Y SU RELACIÓN CON LA PÉRDIDA DE PESO
A. Mata, M. Montes de Oca, S. Torres, J.B. de Sanctis, L.C. Morillo y C. Talamo
Universidad Central de Venezuela. Caracas. Venezuela.
La enfermedad pulmonar obstructiva crónica (EPOC) se ha definido como un proceso respiratorio acompañado de importantes consecuencias sistémicas. Existen evidencias sobre la presencia de un proceso inflamatorio y estrés oxidativo (EO) sistémico relacionado con las alteraciones nutricionales y la disfunción de los músculos esqueléticos (ME) en estos pacientes. En este estudio se determinaron los niveles de marcadores inflamatorios y de EO en los ME de pacientes con EPOC, para ver si éstos contribuyen en la pérdida de peso. Se estudiaron 15 pacientes (64 ± 8 años) con VEF1 (43 ± 11 %) y 14 controles (59 ± 8 años). Se tomó biopsia del vastus lateralis para determinar nitritos (NO2-), nitratos (NO3-), TNF-alfa, iNOS, eNOS, nitrotirosina (NT) y un marcador de macrófagos (CD163). Los resultados se muestran en la tabla. Para determinar si existe una relación entre la respuesta inflamación y la perdida de peso se dividió el grupo de pacientes de acuerdo al índice de masa corporal (> 21 y < 21). No se encontraron diferencias en los marcadores musculares entre los grupos de pacientes de peso normal y bajo.
Conclusiones: Los resultados de este estudio favorecen el planteamiento de la presencia de una respuesta inflamatoria y de EO en los ME de los pacientes con EPOC, en relación con la disfunción de éstos, sin evidencias que permitan explicar la pérdida de peso.
PD 338. COMPROMISO DEL COMPONENTE MUSCULAR PERIFÉRICO EN PACIENTES CON OBSTRUCCIÓN CRÓNICA AL FLUJO AEREO (OCFA). EVALUACIÓN POR TAC
A. Gamberale, N. Hatamleh, E. Díez, J.M. Leston y C.M. Franceschini
Servicio de Neumonología y Diagnóstico por Imágenes. Sanatorio Otamendi. Buenos Aires. Argentina. Capital Federal. Argentina.
Objetivo: Evaluar la masa muscular (mm) de M. Inf. en enfermos con (OCFA) moderado a severo.
Material y metodo: Se reclutaron 15 pacientes con OCFA, ex-fumadores, clínicamente estables. Edad promedio: 64 años. Sexo: 10 H/5 M. El funcional fue pre/pos BD. Todos completaron un test de ejercicio cardiopulmonar sobre plataforma deslizante, con protocolo incremental, hasta alcanzar el máximo esfuerzo personal. Se midió consumo de O2 max (Vo2 max), umbral anaeróbico (UA), TA, SatO2 y ECG en forma permanente. El UA se midió en forma indirecta, no invasiva, mediante el método del V/slope. Para la medición de la (mm) se utilizó un tomógrafo doble helicoidal. El espesor de corte: 8-10 mm e intervalos cada 10 mm. Se realizaron medidas en los diámetros anteroposterior (AP) y laterolateral (LL) del grupo muscular semitendinoso y semimembranoso a nivel del tercio medio del muslo. Grupo control, sano, mismo rango de edad y no fumador.
Criterios de exclusión: exacerbación de OCFA en 8 semanas previas, tratamiento con corticoides sist, pacientes en programa de rehabilitación, imposibilidades ortopédicas y diagnostico de miopatías.
Resultados: Hallazgos promedio.
Conclusiones: No se observaron cambios significativos en cuanto al espesor de la (mm). Se halló mayor tejido adiposo en los fascículos musculares, que podría estar asociado a signos indirectos de atrofia muscular.
PD 339. EVALUACIÓN DE LA "TENSIÓN DE OXÍGENO EXTRAIBLE" (PX) EN PACIENTES CON ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC) ESTABLE Y PACIENTES CON FALLA RESPIRATORIA AGUDA (FRA) POR NEUMONÍA Y SEPSIS
S.B. González, A.M. Tovo, J. Zaltsman, M. Rivas y S. Cajiao
Hospital de Rehabilitación Respiratoria "Maria Ferrer". GCBA. Buenos Aires. Argentina.
Introducción: pX es un parámetro propuesto por Siggaard-Andersen, que se define como la presión de oxígeno arterial necesaria para extraer 5,1 V% de O2 a pH y pCO2 constante. pX corresponde a la pO2 de la sangre venosa-mixta (pvO2) que el paciente tendría si su volumen minuto y metabolismo fueran normales. Se considera como la presión capilar final en los tejidos.
Objetivo: Evaluar al índice pX, su correlación con la pvO2, y analizar otros parámetros del estado de oxigenación, en dos grupos de pacientes, grupo 1 (G1): EPOC estable y grupo 2 (G2): pacientes con FRA por neumonía y sepsis.
Material y método: Se analizaron 66 (G1: n = 30 y G2: n = 36) pares de muestras de sangre arterial y venosa-mixta. Se midió: pH, pCO2, pO2, hemoglobina (Hb) COHb, MetHb y fracción de oxihemoglobina (FoxiHb). Se calculó el ctO2, Dif(a-v), p50 y pX. Se expresaron los resultados como x ± DS. Se utilizo el cálculo de correlación lineal, y el test de "t" no apareado para la comparación entre grupos. Se aceptó como significativa p < 0,05.
Resultados: Difirieron significativamente entre grupos: pX (mmHg): 33,3 ± 3,7 vs 30,0 ± 3,5; paO2 (mmHg): 57,3 ± 13,1 vs 70,4 ± 9,1; Oxia Hb%: 86,7 ± 8,2 vs 94,1 ± 2,3, Hb (g%): 15,8 ± 1,7 vs 11,3 ± 2,3, CtaO2 (V%): 19 ± 2,3 vs 14,8 ± 3,2, CtvO2 (V%): 14,6 ± 2,2 vs 11,2 ± 32, dif a-v (V%): 4,4 ± 0,9 vs 3,6 ± 0,9 y NS pH, pCO2, pvO2. Correlación entre pX y pvO2: para G1 r = 0,83 (p < 0,001) mientras que para G2 r = 0,70 (p < 0,001). Los coeficientes de determinación r2 fueron 0,69 y 0,49 respectivamente. pX tiene un valor de referencia de 38 ± 6 mmHg. Nosotros encontramos valores inferiores en ambas muestras y valores de pX que difieren significativamente en ambos grupos
Conclusiones: La pX, utilizada con cuidado podría ser un complemento que puede ayudar a la interpretación clínica de los gases de la sangre arterial, aportando información sobre el estado de oxigenación. Los pacientes con EPOC estable tienen valores dentro de la normalidad, mientras que en los pacientes con FRA por neumonía y sepsis tienen valores por debajo de la normalidad que podría indicar que la sangre arterial es inadecuada para brindar un normal aporte de O2 a los tejidos.
PD 340. PERCEPCIÓN DE LOS PACIENTES DEL TRANSTORNO DE LA CALIDAD DE VIDA A CAUSA DE LA BRONQUITIS CRÓNICA/EPOC
M. Miravitlles, M. Fargel, y A.M.T. Schaeffer
Hospital Clínic. Barcelona. España. Psyma International Medical. Alemania.
La bronquitis crónica (EPOC) es una enfermedad que le cuesta de entender o aceptar al paciente afectado. Esta enfermedad queda enmascarada por múltiples síntomas en dónde ningún síntoma principal prevalece, dificultando así el diagnóstico y, en consecuencia, el tratamiento, por lo que rara vez un paciente consultará al médico en las fases precoces. La mayor parte de los pacientes sufren síntomas oscilantes a lo largo del año, y aquellos que ya tienen el diagnóstico reciben tratamientos farmacológicos múltiples y un tratamiento específico para las exacerbaciones agudas.
El incremento de la fatiga y disnea se produce casi cada mes y dura un promedio de 9 días. El paciente no sólo ha de soportar (entre otros) estos síntomas, sino que las consecuencias también son profundas. La mitad de los pacientes ha referido tener que abandonar actividades de las que antes disfrutaba. Además, también sufren trastornos del sueño, han tenido que soportar pérdidas económicas, han roto sus contactos sociales, han dejado su trabajo y/o se han visto obligados a mudarse a otro lugar en busca de un mejor aire que respirar. Todos estos síntomas y consecuencias y sus extremos polarizan a los pacientes en tres grupos: 1) Aquellos que niegan su enfermedad o la perciben únicamente como una molestia (34%); 2) aquellos que aceptan temerosos la enfermedad, pero creen que es controlable (46%), y 3) aquellos que están completamente aterrorizados y creen que esta enfermedad les convertirá eventualmente en inválidos o les matará (17%).
En función de la postura mental de los pacientes frente a su enfermedad, éstos pueden presentar un escaso cumplimiento o mostrar un profundo escepticismo frente al sistema sanitario. La consecuencia de ello daría lugar a un tratamiento subóptimo y, finalmente, a un deterioro de la situación del paciente.
PD 341. TRADUÇÃO, ADAPTAÇÃO E VALIDAÇÃO DO MAUGERI FOUNDATION RESPIRATORY FAILURE QUESTIONNAIRE - MRF28 EM PACIENTES BRASILEIROS, PORTADORES DE DPOC SUBMETIDOS A UM PROGRAMA DE REABILITAÇÃO PULMONAR
E. Antunes Correa, F.L.V. Dumas, C. Santos, S. Nacif, M. Carone, P. Jones, F. Aimbire y L.V.F. Oliveira
Universidade do Vale do Paraíba/UNIVAP. Medical Center of Veruno. Italia. St. Georges Hospital London. São Jose dos Campos. Brasil.
A Doença Pulmonar Obstrutiva Crônica (DPOC) é um dos maiores problemas de saúde pública e, representa uma das principais causas de morbidade e mortalidade no mundo. A terapia dos pacientes com limitação crônica ao fluxo aéreo é direcionada a minimizar os sintomas no sentido de estabilizar e ou prevenir a deteriorização da qualidade de vida do paciente. Deste modo, o efeito da terapia observado no bem estar dos pacientes e no desempenho das atividades de vida diária representa o mais importante ganho no manejo da patologia. O Maugeri Foundation Respiratory Failure Questionnaire - MRF28 foi o primeiro questionário de estado de saúde (qualidade de vida) especificamente desenvolvido para o uso em insuficiência respiratória crônica, podendo ser aplicado em doenças obstrutivas e restritivas. O estudo "Quality of Life Evaluation and Survival Study-QuESS" foi um estudo multicêntrico com o objetivo de reavaliar a história natural da insuficiência respiratória em uma amostra considerável e um conjunto completo de dados. Foram coletados dados referentes à fisiopatologia, avaliação do estado de saúde, exacerbação da doença, hospitalizações e mortalidade. O objetivo deste trabalho foi traduzir, adaptar e validar o questionário MRF28 voltado a pacientes portadores de DPOC, brasileiros, submetidos a um Programa de Reabilitação Pulmonar, seguindo as normas internacionais para tradução e validação de questionários.
Conclusiones: A versão brasileira do Maugeri Foundation Respiratory Failure Questionnaire - MRF28 aplicada a pacientes portadores de DPOC submetidos a um Programa de Reabilitação Pulmonar mostrou uma alta sensibilidade e grande especificidade.
PD 342. CAMBIOS EN EL ÍNDICE BODE MEDIANTE UN PROGRAMA DE REHABILITACIÓN PULMONAR
L.F. Guell, R. Acero y E. Matijasevic
Fundación Santa Fe de Bogotá. Bogotá. Colombia.
Introducción: Celli (N Engl J Med 2004;350:1005-12) ha propuesto clasificar la severidad de EPOC mediante un índice multidimensional (BODE) basado en: VEF1, índice de masa corporal (IMC), índice de disnea del Medical Research Council (dMRC), prueba de caminata de seis minutos (6mWT). De acuerdo con Celli, el índice BODE predice mejor que VEF1 la mortalidad por cualquier causa y la mortalidad por enfermedad respiratoria en EPOC. Al menos dos parámetros BODE son susceptibles de modificación mediante un programa de rehabilitación pulmonar (PRP): 6mWT y dMRC. El VEF1 no es modificable mediante PRP [Ann Intern Med 1995;122:823-32 y Am J Respir Crit Care Med 1995;152(6Pt1):2005-13] y no hay evidencia de que mejorar la nutrición durante el PRP mejore peso corporal, función pulmonar, capacidad de ejercicio o supervivencia (Cochrane Database Syst Rev 2003;1:CD000998).
Objetivos: Queremos saber si un PRP modifica el índice BODE.
Métodos: Estudio prospectivo con 42 pacientes con EPOC. Edad (promedio±SD) 67 ± 8,5 años, VEF1 1,3 ± 0,6, porcentaje de VEF1 predicho 49,6 ± 22%, VEF1/CVF 50,3 ± 17,2; PaO2 46,5 ± 7,1; PaCO2 36,1 ± 5,1. Se realizó PRP ambulatorio, 8 semanas, tres veces por semana, 90 minutos, con ejercicio físico individualizado (entrenamiento MMSS a 50% de wmax, entrenamiento cardiopulmonar a 60-80% de VO2 pico), educación, apoyo psicosocial y nutricional. Antes de intervenir se les midió VEF1. Antes y después se les midió IMC, dMRC, 6mWT. Se cálculo el BODE antes y después presuponiendo que VEF1 no se modifica con la intervención.
Resultados: IMC cambió (promedio ± SD) de 25,8 ± 5,9 a 26,2 ± 5,9 (pacientes con IMC < 21 antes de PRP 11, después 6). dMRC cambió de 3,3 ± 1 a 1,7 ± 1,1 (p < 0,005). 6mWT cambió de 417 ± 117 a 471 ± 126 (p < 0,005). BODE cambió de 4,6 ± 2,2 a 2,9 ± 2,2 (p < 0,005). Al clasificar por cuartiles a los pacientes antes y después de PRP el peor cuartil pasó de tener 10 a tener sólo 2 pacientes, el tercero de 13 a 7, el segundo de 9 a 14 y el mejor cuartil de 10 a 19.
Discusión: VEF1 no es modificable mediante PRP y para Celli BODE es mejor predictor de mortalidad que VEF1. Pero BODE sí es modificable mediante PRP. Se requiere un trabajo a mayor escala y a más largo plazo para ver si la mejoría en BODE conlleva o no mejoría en el índice de supervivencia de los pacientes intervenidos con PRP.
Conclusiones: El índice BODE es modificable mediante PRP.
PD 343. UTILIZAÇÃO DA TÉCNICA ACÚSTICA NO ESTUDO DA FREQUÊNCIA DE VIBRAÇÃO GERADA PELO DISPOSITIVO ORAL DE ALTA FREQUÊNCIA FLUTTER VRP1 UTILIZADO EM HIGIENE BRÔNQUICA
M.S. Aquino, E.R. Moraes, P.R. Barja, D.A. Avalos, L.H.S. Oliveira, L.V.F. Oliveira y S.F. Durrant
Instituto de Pesquisa & Desenvolvimento - Ip&D. Universidade do Vale do Paraíba - UNIVAP e UNESP. São Jose dos Campos. Brasil.
O Flutter VRP1 é uma técnica não invasiva que se propõe a facilitar a eliminação de secreção em distúrbios pulmonares hipersecretivos como alternativa no descolamento e deslocamento das secreções na higiene brônquica. O Flutter VRP1 é um dispositivo oral que gera uma oscilação de alta frequência vibrando durante a expiração, promovendo oscilações na pressão positiva expiratória que serão transmitidas ao tórax. Neste estudo foram analisadas as frequências de vibração geradas em diferentes pontos do aparelho. As vibrações foram captadas por um microfone de eletreto, colocado em quatro pontos distintos do dispositivo e, os dados foram captados por osciloscópio digital (Audio Tester) com a opção da Transformada de Fourier Rápida (FFT). Os resultados obtidos mostraram grande discrepância entre os valores das frequências desenvolvidas pelo Flutter VRP1, quando comparados à literatura, que relata frequências baixas com valores entre 15-32 Hz para uma angulação de 30 graus do aparelho e, entre 15 e 30 Hz para angulações de 0, 20 e 40 graus. Em nosso estudo utilizamos a técnica acústica com o aparelho Flutter VRP1 a zero grau de angulação.
Conclusões: Acreditamos que as diferenças encontradas nos valores das frequências observadas podem ser resultado das diferentes metodologias empregadas em cada um dos trabalhos citados. Observamos que na saída distal do dispositivo Flutter VRP1 as frequências mais importantes correspondem de 2100 Hz a 5480 Hz, sendo estas, as frequências que farão vibrar o sistema respiratório. Também foi observado que as frequências de vibração geradas em cada região do aparelho, a zero grau de inclinação, são idênticas.
PD 344. MUCO BRÔNQUICO: ANÁLISE DA EFUSIVIDADE ATRAVÉS DA TÉCNICA FOTOACÚSTICA
F.L.V. Dumas, E.C. Antunes, C. Santos, L.A. Silveira, P.R. Barja, D.A. Avalos y L.V.F. Oliveira
Instituto de Pesquisa & Desenvolvimento IP&D. Universidade do Vale do Paraíba UNIVAP. São Jose dos Campos. Brasil.
O clearance mucociliar é um dos principais mecanismos de defesa pulmonar. A secreção bronquial ou muco é um fluído heterogêneo que consiste principalmente de água (95%), eletrólitos, aminoácidos e glicoproteínas de alto peso molecular, sendo um grande problema nas doenças pulmonares hipersecretivas. As alterações na composição iônica podem afetar as propriedades reológicas do muco, possivelmente pela repulsão entre as moléculas de mucina. O muco brônquico enquanto matéria apresenta propriedades reológicas e térmicas. As propriedades térmicas estão relacionadas com a propagação da energia cinética no sistema e, as propriedades reológicas referem-se à propagação do momento linear. Portanto, mudanças nas propriedades térmicas devem refletir em mudanças nas propriedades reológicas. Considerando as propriedades térmicas, a Técnica Fotoacústica tem sido empregada na caracterização de amostras pela mensuração da efusividade térmica. O nosso estudo teve o propósito de analisar o comportamento temporal da efusividade térmica, por meio da técnica fotoacústica, do muco brônquico de pacientes, associado ao soro fisiológico.
Conclusões: O monitoramento do sinal fotoacústico em função do tempo mostrou-se crescente para a amostra de muco com menor quantidade de soro fisiológico. Ao contrário, para maiores quantidades de soro fisiológico observou-se um comportamento crescente. Em ambas as situações, a alteração do sinal está relacionada à alteração na efusividade térmica da composição muco/soro fisiológico, o que demonstra a difusão de uma substância em outra, podendo alterar as suas propriedades reológicas, facilitando a sua eliminação.
PD 345. OXIGENOTERAPIA CRÓNICA DOMICILIARIA EN EL GRAN MENDOZA
A.R. Morán, R. Alchapar y D. Salvioli
Hospital J.N. Lencinas. Mendoza. Argentina.
Se realizó una visita domiciliaria a pacientes residentes del gran Mendoza desde octubre 2002 a octubre 2003. Evaluandose 28 pacientes con indicación de OCD a fin de conocer la situación real respecto a indicaciones, horas de uso, volumen de flujo, saturación de oxígeno (Sat O2) con y sin fuente.
Se incluyeron 14 hombres y 14 mujeres edad promedio: 73 años. 7,14% no fumadores, 67,85% ex fumadores y 7,14% activos con un promedio de 37,63 paquetes/año. El 28,57% decia no conocer el motivo de la indicación. El 89,29% tenia indicado 15 a 24 h/día, el 10,71% menos de 15 h/día. El 57,14% cumplía con las horas indicadas. La indicación de volumen fue 2 a 4 L/min, con cumplimiento en 84%. El promedio de Sat O2 sin fuente fue 85,67% y con fuente 89,64%. 3 empresas proveían oxígeno y sólo 1 realizaba controles periódicos y Sat O2 en domicilio.
Conclusiones: La escasa diferencia entre los niveles de Sat O2 con y sin uso de fuente evidencia una pobre respuesta al tratamiento. La indicación médica fue correcta en la mayoría de los casos. El conocimiento de la patología que motiva su uso era escaso y el uso por parte del paciente no era el adecuado. Existiendo además falta de control por parte de la mayoría de las empresas proveedoras.
PD 346. PROYECTO PLATINO: ESTUDIO EPIDEMIOLÓGICO EN BASE POBLACIONAL. RESULTADOS DE CALIDAD DE VIDA EN LA CIUDAD DE MONTEVIDEO. URUGUAY
A. Muiño, M.V. López Varela, L. Blanco, R. Pérez Padilla, P. Hallal y A.M. Menezes
Facultad de Medicina. Montevideo. Uruguay.
En las últimas décadas se ha producido un importante desarrollo de la investigación sobre calidad de vida relacionada a la salud (CVRS) y de los instrumentos que la evalúan. Los instrumentos genéricos son los más recomendables para población general, sobre todo si son breves y fáciles de utilizar. En este contexto se aplicó el SF12 en el Proyecto Latinoamericano de Investigación en Obstrucción Pulmonar. Se eligió por ser corto, fácilmente aplicable (2 minutos) y con validez demostrada. Representa las 8 áreas del SF 36 Health Survey en 12 preguntas, y lo puede sustituir al SF36 con exactitud, sobre todo en las medidas de resumen del funcionamiento físico (FF) y mental (FM).
Objetivos: Determinar la CVRS utilizando como instrumento SF12 en una población representativa de la ciudad de Montevideo > 40 años. Comparar las medidas de resumen del FF y FM entre los individuos con EPOC y el resto de la población.
Diseño: Estudio de corte transversal, seleccionando una muestra representativa de la población > 40 años de la ciudad de Montevideo, en varias etapas para agrupar la población por sectores censales (cluster), con datos aportados por el Instituto Nacional de Estadísticas. Se realizó un cuestionario estandarizado, incluyendo el SF12; una espirometría (pre y post broncodilatador) y medidas antropométricas.
Resultados: Sobre un total de 1.140 individuos elegibles, se realizaron 943 cuestionarios y 885 espirometrías. La población de 380 hombres, 563 mujeres, edad promedio de 60,29 + 12,69, y tabaquismo activo en 28,03%. Las medidas de resumen del FF para el grupo EPOC (VEF/CVF < 70%) fue 49,8 ± 8,9, en relación al resto de la población 51,8 ± 8,3 (p = 0,007). El FM fue de 49,7 ± 11,1 y 48,7 ± 11,0 respectivamente (p = 0,30).Para el criterio diagnóstico EPOC (GOLD) en distintos estadíos las medidas FF fueron: Estadío 0 (riesgo) 49,3 ± 9,5; Estadío I 50,3 ± 8,5, Estadío II-IV 49,1 ± 9,6; población general 52,1 ± 8,0 (p < 0,001). Para el FM los datos fueron según iguales estadíos 745,8 ± 12,4; 52,0 ± 8,6; 46,2 ± 13,2; 49,5 ± 10 (p < 0,001), respectivamente.
Conclusiones: SF12 es capaz de evidenciar las diferencias en CVRS entre grupos con EPOC, en particular cuando el criterio diagnóstico funcional discrimina grados de severidad de la enfermedad.
PD 347. DETECCIÓN PRECOZ DE EPOC EN SERVICIOS DE SALUD
C. Pérez Serafini, J. Ciruzzi, A. Bernardino, M. Claro, S. Homan, S. Lojo, D. Schiro y C. Toia
Hospital Castro Rendón. Neuquen. Argentina.
Introducción: El diagnóstico de EPOC se realiza en forma tardía, la encuesta de la población en riesgo (mayores de 40 años) y la realización de espirometría permitiría detectar precozmente esta situación
Material y métodos: Se realizó una encuesta voluntaria en personal de servicio de salud.
La misma se realizó durante los meses de abril y mayo. Se diseñó una ficha tipo con datos de filiación, condiciones de fumador y ex fumador, número de paquetes/año y síntomas. La encuesta fue efectuada por médicos y técnicos de medicina respiratoria; se cito al personal en 3 oportunidades al servicio. Ante la falta de respuesta se genero búsqueda activa. Se efectúo espirometría con espirómetro portátil marca cosmed modelo pony 3.4, se realizo prueba basal y con broncodilatadores a quienes presentaban disminución del FEV1% con índice menor de 70 (ERS) y estableció diagnóstico de EPOC en base a criterios de ATS.
Resultados: La población total evaluada fue de 2.520 individuos de los cuales 1.210 (48%) eran mayores de 40 años. Se estimó que la población de fumadores era de 363 (30%). 22 (18%) fumaban más de 20 cigarrillos (promedio paquetes/años 25) con un mínimo de 22 y un máximo de 60. La encuesta fue completada por 168 (46%) individuos, 66% eran mujeres y 34% hombres, el rango de edades era de 40 a 58 años, con un promedio de 48 años, 54 (32%) profesionales y 114 (68%) no profesionales. Fumadores actuales 120 (71%), ex fumadores 48 (29%). 59(35%) individuos refirieron síntomas, 33 (19%) sólo tos y expectoración y 26 (15%) disnea, 11 (6%) refirieron ambos síntomas. Se conoce EPOC 22 (14%). En la espirometría se detectó 10 (6%). tenían un VEF1% menor del 70. Sin respuesta broncodilatadora 3 (30%) y 7 (70%) con respuesta broncodilatadora.
Conclusiones:1) Se detectaron en la población evaluada 120 fumadores (71%); 2) de la población evaluada el 35% refirieron síntomas; 3) se conocieran EPOC 14%; 4) en la espirometría se detectaron 10 con un FEV1 menor de 70 (6%) sin respuesta broncodilatadora 3 (30%) y 7 (70%) con respuesta broncodilatadora; 5) 59 (35%) individuos refirieron síntomas (disnea, tos y expectoración, lo que ubica a este grupo y al no asintomático en riesgo de padecer EPOC).
PD 348. FACTORES DE RIESGO PREDICTORES DE SOBREVIDA EN PACIENTES CON EPOC
E.M. Uribe Echevarría, M.E. Uribe Echevarría, F. Gómez Augier y A. Uribe Echevarría
Instituto de Fisiopatología Toráxico. Hospital Italiano Córdoba. Córdoba. Argentina.
Introducción: El trasplante de pulmón (Tx) es una indicación terapéutica para seleccionados paciente con EPOC y expectativa de vida de 12 años. En Argentina el promedio de espera es mayor a 2,5 años. Sería útil identificar factores pronósticos y sobrevida en nuestra población de EPOC.
Objetivo: Analizar factores de riesgo relacionados con mortalidad y sobrevida en pacientes con EPOC estadio III-IV.
Métodos: Se realizó un estudio de cohorte de 10 años en un grupo de 74 pacientes con EPOC elegidos al azar de una base de datos de nuestro servicio. Consideramos variables demográficas, comorbilidades, pruebas funcionales respiratorias y datos de laboratorio. Se calculó: riesgo relativo de mortalidad en dichas variables y tiempo de sobrevida.
Resultados: factores de riesgo relacionados con la mortalidad y sobrevida: Caída anual del FEV1 mayor 200 ml: RR de 18,67 (IC 95% 2,91 119,77 p = 0,001) y sobrevida a los 12, 24, 60 y 120 meses de 80%, 64%, 30%, y 10% respectivamente versus 96%, 84%, 76% y 71% en pacientes que tenían una caída menor a 200 ml/año (p = 0,0001). Indice de masa corporal (IMC) menor a 20: el 67% falleció, comparado con el 9% con IMC 20-25 y 33% con IMC mayor 25 (p = 0,03). La sobrevida a los 24 y 120 meses fue 69% y 31% en IMC menor a 20. En IMC 20- 25, 92% y 85%. En IMC mayor a 25, 80% y 70% respectivamente (p = 0,04). Hipoxemia: RR para mortalidad de 2,85 (IC 95% 0,9 9 p = 0,05). Sobrevida a los 12, 24, 60 y 120 meses de 88%, 67%, 50%, y 42% respectivamente versus 97%, 90%, 81% y 74% en los pacientes sin hipoxemia (p = 0,01). Hipercapnia: RR para mortalidad de 8 (IC 95% 1,73 36,93 p = 0,006). La sobrevida a los 12, 24, 60 y 120 meses de 73%, 55%, 36%, y 27% respectivamente versus 98%, 86%, 75% y 68% en los pacientes sin hipercapnia (p = 0,002). Cor pulmonar: RR para mortalidad de 5,11 (IC 95% 1,37 19,15 p = 0,01). Sobrevida a los 12, 24, 60 y 120 meses fue de 90%, 67%, 33%, y 27% respectivamente versus 92%, 85%, 79% y 72% en pacientes sin Cor pulmonar (p = 0,001).
Conclusión: Los factores de riesgo asociados con mortalidad y baja sobrevida incluyeron la caída del FEV 1 mayor a 200 ml/año; IMC menor de 20; hipoxemia; hipercapnia y cor pulmonar, siendo este último de peor pronóstico, condiciones éstas a tener en cuenta en los candidatos a Tx.
PD 349. ACURÁCIA DE UM ESPIRÔMETRO PORTÁTIL COM SENSOR DE FLUXO POR ULTRASSOM
A. Camelier, F. Rosa, O. Nascimento, A. Menezes, R. Perezpadilla y J. Jardim
Unifesp. Salvador-Bahía. Brasil.
Introdução: O estudo de prevalência de DPOC PLATINO é baseado em uma amostra randomizada, de base populacional, em andamento na América Latina, cuja mensuração principal está baseada na realização de espirometrias domiciliares , utilizando um espirômetro portátil, com sensor de fluxo por ultrassom. Este estudo foi conduzido para avaliar a acurácia deste espirômetro, usando uma seringa de fluxo-volume como padrão ouro.
Métodos: Quinze espirômetros portáteis (EasyOne: ndd Medical Technologies), equipados com sensors de fluxo por ultrassom foram testados, sendo utilizado uma seringa de fluxo-volume, para comparação das medidas. O coeficiente de correlação de Pearson foi calculado para testar a associação das medidas entre os dois dispositivos, após realização do teste de Kolmogorov-Smirnov. A variabilidade individual de fluxo e volume para cada manobra foi testada. RESULTADOS: Foram testadas 100 manobras de fluxo-volume e os coeficientes de correlação para o VEF1(L), PFE(L/min) foram altamente significantes (r = 0,99, p < 0,001 em ambos), e as medidas FEF 25%, 50% e 75%) alcançaram valores semelhantes (r = 0,98; p < 0,001 para todos). A média ± DP das diferenças entre os espirômetros e as seringas para a CVF(L), VEF1 (L), PEF (L/min) foram, respectivamente: 0.002 ± 0,05, 0,033 ± 0,09 e 0,004 ± 0,33, consideradas sem significado clínico.
Conclusões: Este espirômetro portátil, com sensor de fluxo por ultrassom obteve níveis excelentes de acurácia, quando comparados à uma seringa de fluxo-volume como padrão-ouro.
PD 350. ESPIROMETRÍAS EN ESTUDIOS EPIDEMIOLÓGICOS. FACTORES DETERMINANTES EN LA REPETICIÓN DEL EXAMEN
M. Araya, J. Pertuze, C. Lisboa, G. Valdivia, H. Fuentes y M. Cifuentes
Pontificia Universidad Católica de Chile. Departamentos de Salud Pública y Enfermedades Respiratorias. Santiago. Chile.
Introducción: El control de calidad de espirometrías se hace en laboratorios especializados por personal entrenado. Los estudios epidemiológicos requieren de control de calidad, precisando conocer el efecto de factores en la calidad final del examen y en la chance de repetición. Se presenta la experiencia del estudio Platino en Chile.
Método: Platino es un estudio transversal que evalúa la prevalencia de EPOC en Santiago (>= 40 años). 1.168 sujetos (60,9% hombres 39,1% mujeres; 56 ± 11,5 años: rango 40-92) fueron evaluados con espirometría (marzo-agosto 2004). 16 profesionales de salud (enfermeras y matronas) recibieron capacitación y entrenamiento evaluado según normas NIOSH. Se utilizaron 19 espirómetros EasyOne NDD. Se analizó la influencia de las siguientes variables en la chance de repetición del estudio (variable dependiente): sexo, edad, nivel socioeconómico, años de instrucción (AI), índice de masa corporal, resfrío, tabaquismo, fecha de espirometría, antecedente de espirometría y técnico responsable. Se efectuó análisis descriptivo, bivariado y multivariado de los datos (regresión logística stepwise y condicional).
Principales resultados: 1.037 individuos (88,8%) efectuaron una espirometría satisfactoria en el 1er intento, fracasando 131 (11,2%). El 4,4% de los sujetos finalmente fue incapaz de efectuar una espirometría satisfactoria. El análisis descriptivo mostró relaciones lineales en todas las variables identificando el modelo multivariado, sólo 2 variables significativas: edad (OR 1,36 95% IC: 1,02-1,05) y AI (OR 0,94; 95% IC: 0,90-0,98). Esto, independiente del resto de las otras variables señaladas. Las causas de espirometrías insatisfactorias fueron las siguientes: 1) tiempo espiratorio corto (TEF) < 6 segundos: (23,6%); 2) mala reproducibilidad (CVF y VEF1 > 200 ml): (60,3 %); 3) caída de CVF post broncodilatador: (36,6%); y 4) curva inaceptable (64,9%). Las causas de espirometrías insatisfactorias variaron a lo largo del estudio.
Conclusiones: Personal de salud adecuadamente entrenado y evaluado puede realizar espirometrías técnicamente satisfactorias en estudios epidemiológicos de campo. En este estudio, las variables asociadas con la chance de fracaso están más relacionadas con el sujeto evaluado que con el técnico responsable del examen.
PD 351. TUBERCULOSIS PULMONAR COMO FACTOR DE RIESGO PARA EPOC
M. Flores Luna y G. Shor Posner
Centro Médico Naval-Fogarty. International Center UMSM (USA). Lima. Perú.
Objetivos: La mortalidad en la EPOC se ha incrementado en los últimos años a pesar de la disminución en la prevalencia de tabaquismo, el factor de riesgo más importante en la EPOC, sugiriendo que factores genéticos, ambientales y enfermedades infecciosas como la tuberculosis también jugarían un rol importante en su patogénesis. El objetivo principal fue determinar si la tuberculosis es un factor de riesgo para el desarrollo de EPOC.
Métodos: Fueron revisadas 30 historias clínicas de pacientes con diagnóstico funcional de EPOC y 30 de pacientes sin diagnóstico funcional de EPOC entre 19-93 años de edad (media: 59,33). Se hizo un análisis descriptivo para evaluar características generales y en el análisis univariado se uso el Test Chi2 y el Test de Fisher.
Resultados y discusión: No se encontraron características demográficas importantes en ambos grupos. El análisis univariado y multivariado encontró que la mayoría de pacientes con EPOC (53,3%) tenían ligazón con tuberculosis en el pasado, pero debido a lo pequeño de la muestra no se encontró asociación significativa.
Por otro lado la disnea fue un síntoma significativamente importante en los pacientes con EPOC (1,81 = OR = 16,6; p = 0,0026), concordando con lo mencionado en la literatura mundial.
Conclusiones: Debido a que existiría una tendencia a encontrar más casos de EPOC con TB en el pasado, necesitaríamos una muestra más grande para establecer la verdadera significación estadística de esta asociación.
PD 352. AÇÃO DOS MUSCULOS ABDOMINAIS EM PACIENTES PORTADORES DE DOENÇA PULMONAR OBSTRUTICA CRÔNICA DURANTE A MANOBRA DE CAPACIDADE VITAL LENTA: ESTUDO ELETROMIOGRÁFICO
C.F. Amorim, N.F. Serrao, L.H.S. Oliveira, L.L. Nascimento, R.A. Zangaro y L.V.F. Oliveira
IP&D Universidade do Vale do Paraíba UNIVAP. São Jose dos Campos. Brasil.
A doença pulmonar obstrutiva crônica (COPD) é considerada um relevante problema de saúde pública. Por intermédia da espirometria que analisa a quantidade mensurada do ar inspirado e expirado dos pulmões, pode ser realizada durante a respiração lenta ou durante manobras expiratórias forçadas, para classificarmos a COPD.
Objetivo: O objetivo foi comparar a atividade eletromiográfica dos músculos reto abdominiais superior direito e esquerdo em individuos portadores de COPD e em individuos hígidos (sadios) durante a realização da manobra de capacidade vital lenta.
Metodologia: Foram analizados 20 voluntários, de ambos os sexos com idade média de 55 + 10 anos, que foram divididos em dois grupos: grupo A (controle), indivíduos com quadro espirométrico normal, isto é, VEF1 (fluxo espiratório forçado no primeiro segundo) acima de 80% do previsto; e grupo B (COPD), indivíduos com quadro espirométrico compatível a obstrução moderada e severa, isto é, VEF1 abaixo de 60% do previsto. Após a determinação dos dois grupos, foi realizada o registro da atividade eletromiográfica dos músculos reto abdominal superior direito e esquerdo, em posição ortostática (em pé), durante a realização da manobra de capacidade vital lenta (volume de gás expirado após uma inspiração máxima, de forma lenta). A coleta foi realizada através de um eletromiográfo da marca EMG System do Brasil Ltda, amplificador de sinais com ganho de amplificação de 2000 vezes e filtro com banda de freqüência de 20 a 1000 Hz. Para os indivíduos com essa para nálise dos resultados foi utilizado o teste t studant independente (p < 0,05).
Resultados: Não foi observado diferença estatística significante quando comparou-se os valores de RMS (Root Means Square) obtidos para os músculos reto abdominais superior direito e esquerdo de todos os voluntários do grupo A e B, durante a manobra de capacidade vital lenta.
Conclusão: No presente estudo não foi verificado alterações no registro eletromiográfico entre os grupos, uma vez que no grupo (DPOC) (CPOD), a expiração deixa de ser passiva devido as alterações da mecânica respiratória, levando esses pacientes a usarem a musculatura abdominal ativamente.
PD 353. ESTUDO ATRAVÉS DA ELETROMIOGRAFIA DE SUPÉRFÍCIE DA CAPACIDADE INSPIRATÓRIA NA DPOC
C.F. Amorim, N.F. Serrao, L.J. Amorim, M.T.T. Pacheco, R.A. Zangaro y L.V.F. Oliveira
IP&D Universidade do Vale do Paraíba UNIVAP. São José dos Campos. Brasil.
Introdução: A doença pulmonar obstrutiva crônica (COPD) é considerada um relevante problema de saúde pública. Ela é a quarta principal causa de morbidade e mortalidade ccrônicas em todo mundo, especialmente no EUA com previsão de assumir a quinta posição em 2020, como uma patologia de impacto global, de acordo com a organização mundial de saúde\Banco mundial. Por intermédia da espirometria que analisa a quantidade mensurada do ar inspirado e expirado dos pulmões, pode ser realizada durante a respiração lenta ou durante manobras expiratórias forçadas, para classificarmos a COPD. Assim, devido a alteração da mecânica respiratória e fadiga muscular respiratória a eletromiografia vem sendo estudada a fim de se tornar um método de avaliação da musculatura respiratória, sendo esta de maior conforto ao paciente, evitando maiores sobrecargas ao organismo de cada individuo, imposta pela espirometria.
Objetivo: O objetivo deste trabalho foi avaliar a capacidade inspiratória na DPOC através da eletromiografia de superfície dos músculos reto abdominiais superiores e inferiores.
Metodologia: Foram analizadas 10 voluntários, de ambos os sexos com idada entre 42 e 73 anos, que foram divididos em dois grupos: grupo A (controle), indivíduos com quadro espirométrico normal, isto é, VEF1 acima de 80% do previsto; e grupo B (COPD), indivíduos com quadro espirométrico compatível a obstrução moderada e severa, isto é, VEF1 abaixo de 60% do previsto. Após a determinação dos dois grupos, foi realizada o registro da atividade elétrica EMG dos músculos reto abdominal superiores e inferiores em posição ortostática (em pé), durante a capacidade inspiratória.
Resultados: Não foi observado diferença estatística significante quando comparou-se os valores de RMS (Root Means Square) obtidos para os músculos reto abdominais superior direito e esquerdo de todos os voluntários do grupo A e B, durante a capacidade inspiratória.
Conclusão: No presente estudo não foi verificado alterações no registro eletromiográfico entre os grupos, durante a capacidade inspiratória uma vez que no grupo (DPOC) (CPOD), a expiração deixa de ser passiva em virtude das alterações da mecânica respiratória, l inferindo em uma respiração paradoxal fazendo que os pacientes usem a musculatura abdominal de forma ativa.
PD 354. LA PRESENCIA DE LIMITACIÓN DEL FLUJO ESPIRATORIO DURANTE RESPIRACIÓN TRANQUILA NO PREDICE CAMBIOS EN LOS VOLÚMENES PULMONARES DURANTE LA ESPIROMETRÍA
C. Aravena, O. Díaz, A. Leiva y C. Lisboa
Pontificia Universidad Católica de Chile. Santiago. Chile.
Introducción: Recientemente se ha sugerido que los pacientes con EPOC que presentan limitación del flujo espiratorio (LFE) en reposo experimentan frecuentemente cambios significativos en sus volúmenes pulmonares durante una prueba espirométrica. Esto se debería a que su volumen de final de espiración está determinado dinámicamente (hiperinflación pulmonar dinámica [HPD]). En contraste, los pacientes sin LFE no muestran dichos cambios. Sin embargo, estos resultados se han obtenido en grupos pequeños de enfermos.
Objetivos: Determinar el efecto de salbutamol 200 µg administrado durante una espirometría en las variables relacionadas con cambios de volumen (capacidad vital lenta [CVL], capacidad vital forzada [CVF] y capacidad inspiratoria [CI] en pacientes con y sin LFE en reposo.
Métodos: Estudiamos 64 pacientes, edad (promedio ± DE) 68 ± 7 años, VEF1 43 ± 14% teórico, a los que se determinó presencia de LFE mediante la técnica de la NEP (negative expiratory pressure). La respuesta espirométrica fue analizada empleando variables categóricas (respondedores y no respondedores), considerándose respondedor a aquel que obtuvo un aumento mayor o igual a 10% en las variables mencionadas.
Resultados: 45 pacientes presentaron LFE en reposo. Aunque una proporción mayor de pacientes con LFE aumentó la CVL (73 versus 37%; p = 0 0,006) y la CVF (69 versus 42%; p = 0,045), la proporción de pacientes que respondió al menos a una de las variables de volumen fue similar en los 2 grupos (89 versus 74%; p = 0,13).
Discusión: El hecho de que la respuesta de volumen en la espirometría sea similar en pacientes con y sin LFE puede deberse a variabilidad en la técnica de la NEP para catalogar adecuadamente a los pacientes. Además, la presencia o ausencia de LFE en reposo no excluye que en el momento del examen exista HPD debido a cambios no anticipados en el patrón respiratorio.
Conclusiones: La mayoría de los pacientes con EPOC exhibe una respuesta significativa en volúmenes pulmonares durante la prueba espirométrica. La presencia o ausencia de LFE en reposo no es capaz de predecir adecuadamente esta respuesta.
Proyecto Fondecyt # 1030652.
Martes 12 de octubre de 2004
08.30-18.00 h (Salón: Exhibición comercial)
ARM
PD 355. BAL EN NAR NO RESPONSIVA
M.A. Sussini, R. Sotelo y P. Grabre
Hospital Escuela. Corrientes Capital. Argentina.
Introducción: La neumonía asociada al respirador (NAR) es una de las infecciones de UTI. La incidencia es del 4%-41%, con una mortalidad del 20%-76%. El BAL (lavado bronquioloalveolar) es un método utilizado con finalidad diágnostica etiológica y cambios en la mortalidad. La NAR con esquema empírico inicial con ATB (antibiótico) sin respuesta constituye un grupo especial que tiene indicación de BAL con la finalidad de obtener la etiología y tratar de disminuir la mortalidad.
Objetivo: Evaluar la utilidad del BAL en la NAR con falla al esquema ATB inicial, analizando el cambio terapéutico dictaminado por el mismo como así también la mortalidad de este grupo de pacientes.
Método: Se estudiaron 20 pacientes ventilados cuyas edades fueron 29-80 años en 1 año (diciembre 2002-2003) con diagnóstico de neumonía asociada al respirador no reponsiva al primer esquema de ATB. Se realizaron BAL de acuerdo a metodología estándar, los cuales fueron enviados a bacteriología tomándose como positivo 10,4 ufc/ml. Los gérmenes predominantes fueron pseudoma, stafilococo y enterobacter.
Resultados: De los 20 pacientes con BAL positivo, el cual indicó cambio de esquema (C) en 16 pacientes (80%) y sin cambio (NO C) de ATB 4 pacientes (20%). La mortalidad del grupo que cambió el ATB (C) (50%) 8 pacientes. Los pacientes sin cambio de ATB (NO C) (20%). La mortalidad fue del 25% y la sobrevida del 75%.
Conclusiones: Se concluye que el BAL en las neumonías asociada al respirador con criterios de fallas al primer esquema empírico es de utilidad para adecuar el mismo, indicando un cambio de esquema de ATB (80%) y observándose una mortalidad en este grupo del 50%. Por lo tanto, podemos decir que la mortalidad no depende del cambio de esquema ATB indicado por el BAL.
PD 356. MEDICIÓN DE VOLÚMENES PULMONARES Y TAC DE ALTA RESOLUCION EN ASMA
A. Stok, R. Rojas, C. Dantur, H. Altieri y L.S. Fabio
Unidad de Patología Torácica. Tucumán. Argentina.
Objetivo: Evaluar los resultados encontrados en los volúmenes pulmonares y en tomografía computada de tórax de alta resolución (TAC/AR) de pacientes asmáticos con diferente control de su enfermedad.
Materiales y método: Realizamos un estudio observacional, prospectivo de 9 pacientes asmáticos, tratados con corticoides inhalados por más de 3 meses, seguidos durante 12 semanas a través de cartillas de evolución de síntomas, medición de PEF matinal diario y uso de Beta2 agonistas a demanda. Se midió espirometría y cuestionario de calidad de vida AQLQ (CCV) mensual y medición de volúmenes pulmonares por plestismografía y TAC/AR en una sola oportunidad.
Resultados: Consiguieron control total de su asma 4 de los 9 pacientes. Todos los pacientes mostraron un aumento del volumen residual excepto uno que presentaba control total. En los 5 pacientes sin control total de su asma se encontraron signos de atrapamiento aereo en la TAC/AR con la presencia de atenuación en mosaico y los 4 restantes con control total no evidenciaron en forma concluyente dicha anomalía.
Conclusiones: No parecería existir un claro correlato entre el grado de control de la enfermedad y los hallazgos encontrados en la TAC/AR y los volúmenes pulmonares. No parecería existir tampoco un correlato entre estos dos métodos de medición entre sí como marcadores de atrapamiento aéreo. Se necesita una mayor muestra y tiempo de seguimiento para definir el grado de sensibilidad y especificidad de ambos métodos para evaluar el control y/o progresión de la enfermedad.
PD 358. VENTILACIÓN NO INVASIVA NOCTURNA EN ENFERMEDAD NEUROMUSCULAR. NUEVE AÑOS DESPUÉS
R. Ahumada, M. Zorrilla, A. Barro, J. Canela y J. Osses
Sección de Neumonología. ICYCC. Fundación Favaloro. Buenos Aires. Argentina.
Introducción: Los pacientes con enfermedad neuromuscular (ENM) desarrollan síndrome de hipoventilación alveolar crónico y consecuentemente hipoxemia, hipercapnia e impacto cardiovascular. La aplicación de ventilación no invasiva (VNI) nocturna a largo plazo es indicación terapéutica formal.
Caso clínico: Paciente 24 años portador de distrofia muscular de Bécker diagnosticada en 1983 (6 meses de edad). 1989: cirugía de correctora de escoliosis. Ingresa por insuficiencia cardíaca derecha constatándose síntomas de hipoventilación alveolar crónico, hipoxemia, hipercapnia y cor pulmonale. Se determinó: restricción pulmonar por severa dibilidad muscular y trastornos respiratorios vinculados al sueño. Inicia VNI a doble nivel de presión con aporte suplementario de oxígeno. En la tabla siguiente se muestra la evolución de los parámetros respiratorios en el seguimiento a largo plazo.
Conclusiones: VNI a doble nivel de presión mejora y estabiliza el síndrome de hipoventilación alveolar crónico nocturno y sus complicaciones en pacientes portadores de ENM, sin detener el deterioro funcional respiratorio, permitiendo sobrevida a largo plazo.
PD 359. UTILIDAD DE LA VENTILACIÓN MECÁNI