El objetivo de este estudio es determinar la prevalencia de la enfermedad tromboembólica venosa (ETV) en pacientes sometidos a intervenciones quirúrgicas torácicas programadas bajo un protocolo de profilaxis antitrombótica y determinar el riesgo de tromboembolismo pulmonar (TEP) en pacientes con resección pulmonar anatómica, comparando los casos de lobectomía y neumonectomía.
Pacientes y métodoEstudio descriptivo retrospectivo transversal en el que se incluyeron 6.004 pacientes sometidos a intervenciones quirúrgicas programadas en nuestro centro y que recibieron profilaxis antitrombótica según protocolo. Los pacientes fueron distribuidos en grupos en función del riesgo trombótico en bajo, moderado, alto y muy alto. Se calculó la prevalencia de ETV, trombosis venosa profunda (TVP) y TEP en cada grupo y la odds ratio de TEP en los grupos de pacientes con neumonectomía y lobectomía.
ResultadosOnce pacientes presentaron ETV (0,18%). La edad media de estos pacientes fue de 65,95 años, el 90,9% tenían un diagnóstico de neoplasia y esta complicación fue más frecuente en neumonectomía (45,45% de los casos de ETV). El 80,8% de los pacientes presentaban un riesgo alto de ETV y el 100% de los casos de ETV se dio en pacientes de alto riesgo (0,23%). La odds ratio de ETV fue de 4,6 comparando los casos de neumonectomía y lobectomía.
ConclusionesLa prevalencia de ETV en esta serie, en la que se ha seguido una pauta estandarizada de profilaxis, es de 0,18% (1,31% en pacientes neumonectomizados). Estas cifras pueden ser utilizadas como valores de referencia en cirugía torácica.
The aim of this study was to determine the prevalence of venous thromboembolism (VTE) after elective thoracic surgery in patients receiving antithrombotic prophylaxis, and to evaluate the risk of pulmonary embolism (PE) after lung resection.
Patients and methodA descriptive, cross-sectional, retrospective study was designed. A total of 6004 patients were included. All patients underwent elective thoracic surgery. Prophylactic antithrombotic therapy was standardised in all cases. Patients were divided into four groups (low, moderate, high and very high) according to their thrombotic risk. The prevalence of VTE, deep vein thrombosis and PE in each group was calculated. The odds of PE for pneumonectomy was also calculated and compared to lobectomy.
ResultsEleven patients (0.18%) had postoperative VTE. The mean age of this subset was 65.95 years; 90.9% were diagnosed with malignant neoplasm. Some 80.8% of patients in the series and all VTE cases were included in the high risk VTE group. VTE was more common in pneumonectomy (45.45% of VTE cases, odds ratio 4.6 compared to lobectomy).
ConclusionsThe prevalence of VTE in this series was 0.18% (1.31% in pneumonectomy patients). These figures could serve as reference values for thromboembolic disease in general thoracic surgery.
La trombosis venosa profunda (TVP) y el tromboembolismo pulmonar (TEP), ambas expresiones clínicas de una misma entidad, la enfermedad tromboembólica venosa (ETV), son una importante complicación relacionada con el acto quirúrgico.
La incidencia de TVP supera el 20% de los pacientes sometidos a cirugía mayor, llegando incluso al 40% en casos de cirugía ortopédica mayor1. El riesgo de TEP postoperatorio puede alcanzar el 5% en pacientes con alto riesgo trombótico y se asocia con el 1-10% de muertes intrahospitalarias2, siendo la causa de mortalidad prevenible más frecuente en el hospital.
Numerosos estudios describen la prevalencia de la ETV en pacientes sometidos a cirugía mayor. Sin embargo, a fecha de hoy, la prevalencia en el postoperatorio de cirugía torácica es poco conocida y hay pocos autores que hayan estudiado este problema3. El objetivo de este estudio es definir la prevalencia —global y por grupos de riesgo— de las complicaciones tromboembólicas en pacientes sometidos a intervenciones quirúrgicas torácicas programadas, cuantificar el riesgo de TEP en neumonectomía comparando estos pacientes con los sometidos a lobectomía y caracterizar a la población de riesgo de sufrir una ETV.
Pacientes y métodoPacientesRealizamos un estudio descriptivo transversal sobre una cohorte consecutiva de pacientes cuyos datos fueron recogidos de forma prospectiva en una base de datos informatizada. Se incluyeron en el estudio todos los pacientes intervenidos consecutivamente en nuestro centro y sometidos a cualquier intervención de cirugía torácica programada con anestesia general durante el período comprendido desde diciembre de 1994 hasta abril de 2012. El control de calidad de los datos se aseguró mediante 2 audit sucesivos a cada informe de alta hospitalaria por un responsable de los registros (G.V.). El primero se realizó en el momento del alta hospitalaria y el segundo antes de remitir la documentación al archivo central de historias clínicas del centro, una vez incorporada toda la información del episodio que no estuviera disponible en el momento del alta del paciente.
Los pacientes recibieron profilaxis antitrombótica según el protocolo SEPAR vigente en el momento de la cirugía. Los protocolos incluían la recomendación de deambulación precoz, el empleo de fármacos anticoagulantes así como medidas mecánicas entre otros. El fármaco empleado fue la heparina de bajo peso molecular (HBPM). A todos los pacientes en los que estaba indicada la profilaxis con fármacos anticoagulantes se les administró una dosis preoperatoria el día previo a la intervención quirúrgica y la anticoagulación se reinició durante el postoperatorio inmediato. Los pacientes realizaron una intensa fisioterapia respiratoria postoperatoria, lo que implicaba una deambulación precoz. Tras el alta se mantuvo la HBPM durante 2semanas en los pacientes sometidos a resección pulmonar mayor (lobectomía y neumonectomía). En los pacientes restantes no se recomendó la administración de HBPM de forma ambulatoria. En pacientes con muy alto riego trombótico se combinó la profilaxis con fármacos anticoagulantes con medidas mecánicas (medias elásticas de compresión y medias de compresión intermitente), siendo esta la única medida empleada en pacientes con muy alto riesgo hemorrágico.
Los pacientes sometidos a resecciones pulmonares mayores fueron reevaluados en consulta externa al mes de la cirugía, mientras que los pacientes restantes fueron seguidos por sus respectivos médicos remitentes en sus centros de referencia de acuerdo con sus protocolos de seguimiento, siendo enviada a nuestro servicio la información concerniente a cada paciente en caso de complicación.
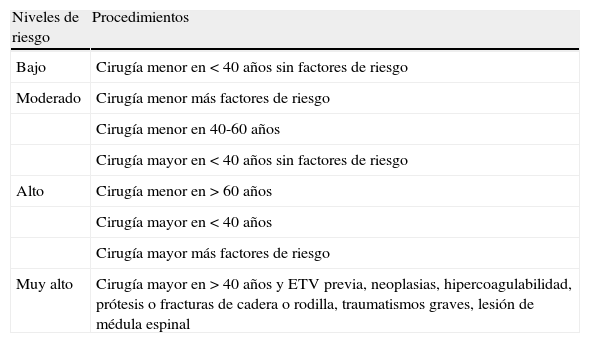
Siguiendo el protocolo SEPAR vigente en el momento actual4, los pacientes fueron distribuidos en grupos en función del riesgo trombótico en bajo, moderado, alto y muy alto, según se describe en la tabla 1.
Niveles de riesgo de enfermedad tromboembólica venosa en pacientes quirúrgicos según la guía de «Profilaxis de la enfermedad tromboembólica venosa» de la Normativa SEPAR5
| Niveles de riesgo | Procedimientos |
| Bajo | Cirugía menor en <40 años sin factores de riesgo |
| Moderado | Cirugía menor más factores de riesgo |
| Cirugía menor en 40-60años | |
| Cirugía mayor en <40años sin factores de riesgo | |
| Alto | Cirugía menor en >60años |
| Cirugía mayor en <40años | |
| Cirugía mayor más factores de riesgo | |
| Muy alto | Cirugía mayor en >40años y ETV previa, neoplasias, hipercoagulabilidad, prótesis o fracturas de cadera o rodilla, traumatismos graves, lesión de médula espinal |
ETV: enfermedad tromboembólica venosa.
Fueron consideradas cirugías menores aquellas en las que se emplearon prácticas quirúrgicas de baja complejidad y de corta duración, entre 15 y 60min, aunque realizadas bajo anestesia general.
Se consideraron intervenciones mayores los procedimientos más complejos, realizados bajo anestesia general y asistencia respiratoria, que comportaron cierto grado de riesgo para la vida del paciente o de grave discapacidad.
El protocolo diagnóstico de ETV se estableció ante la sospecha clínica de la misma y la confirmación con pruebas diagnósticas complementarias como el angioTC, en el caso del TEP, y el eco-Doppler, en el caso de la TVP. En caso de muerte súbita del paciente, el diagnóstico de ETV se estableció por consenso multidisciplinario de acuerdo con los datos clínicos.
VariablesLas variables analizadas, tanto demográficas como preoperatorias e intraoperatorias, fueron las siguientes: demográficas (edad, sexo), índice de masa corporal (IMC), tipo de intervención (mayor/menor), diagnóstico (neoplásico/no neoplásico), presencia o ausencia de factores de riesgo para la ETV, ocurrencia o no de ETV (TVP, TEP o TVP+TEP), riesgo trombótico (muy alto, alto, moderado y bajo) y mortalidad (intrahospitalaria/extrahospitalaria).
Se realizó un análisis descriptivo de las características demográficas de la población y se detallaron los episodios tromboembólicos acontecidos en el postoperatorio. Los pacientes fueron agrupados según el desarrollo de ETV durante el postoperatorio (grupo ETV y grupo no ETV) y se compararon las características demográficas de ambos grupos. Igualmente, los pacientes se estratificaron en función del riesgo trombótico preoperatorio (tabla 1) en 3subgrupos de riesgo (alto/muy alto, moderado y bajo) para proceder posteriormente al análisis y comparación de la frecuencia de episodios tromboembólicos observados.
Análisis estadísticoLas variables fueron recogidas en una base de datos informatizada para su posterior procesamiento con el paquete estadístico SPSS (SPSS Inc., Chicago, IL, EE.UU.) versión 17.0 para Windows. Las variables cualitativas se expresan codificadas como número y porcentaje, y las variables cuantitativas como media±desviación estándar (DE), salvo si la distribución era diferente a la normal, pues entonces fueron expresadas como mediana y rango. Las variables cuantitativas fueron comparadas mediante la t de Student para muestras independientes. Si la distribución era diferente a la normal o con tamaño muestral reducido, se utilizó un test no paramétrico (U de Mann-Whitney). Se consideró estadísticamente significativa la diferencia entre variables cuando el valor de p era inferior o igual a 0,05. La cuantificación del riesgo de TEP en las poblaciones de pacientes con lobectomía o neumonectomía se realizó en tablas 2 ×2 mediante el cálculo de la odds ratio y su intervalo de confianza al 95%.
ResultadosDesde enero de 1994 a noviembre de 2011, 6.004 pacientes fueron sometidos a procedimientos quirúrgicos torácicos programados bajo anestesia general. Los datos demográficos y preoperatorios del grupo de estudio se documentan en la tabla 2. En 1.378 casos se realizó una lobectomía y en 305 pacientes una neumonectomía. Entre las cirugías restantes se realizaron 118 bilobectomías, 59 segmentectomías regladas y 1.238 atípicas, 289 biopsias pulmonares, 137 resecciones de pared torácica, 74 timectomías y 168 tiroidectomías, entre otras. Entre los diagnósticos, el de cáncer de pulmón fue el más frecuente (2.245 casos); además, se registraron 522 casos de metástasis pulmonares, 442 casos de neumotórax espontáneo, 321 casos de nódulo pulmonar, 211 casos de derrame pleural, 178 casos de neumopatía intersticial, 161 casos de bocio, 149 casos de estenosis traqueal, 115 casos de sarcoidosis, 108 casos de tumores de pared torácica y 92 casos de timomas entre otros. Los factores de riesgo más frecuentes que presentaban los pacientes de nuestra serie fueron la edad superior a 60años (54%), la obesidad (18,1%) y el antecedente de cáncer (68,7%).
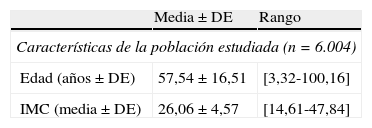
Características demográficas y datos preoperatorios
| Media±DE | Rango | |
| Características de la población estudiada (n=6.004) | ||
| Edad (años±DE) | 57,54±16,51 | [3,32-100,16] |
| IMC (media±DE) | 26,06±4,57 | [14,61-47,84] |
| n | % | |
| Sexo (varones) | 4.451 | 74,1 |
| Presencia de factores de riesgo | 3.877 | 64,6 |
| Diagnóstico de neoplasia | 3.723 | 62 |
| Intervención mayor | 4.530 | 75,4 |
DE: desviación estándar; IMC: índice de masa corporal.
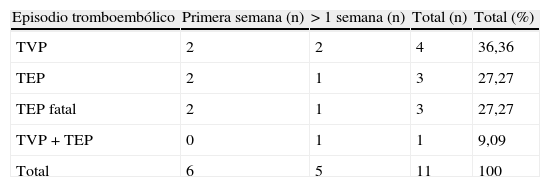
Once pacientes presentaron algún episodio tromboembólico, lo que supone una prevalencia del 0,18% en el grupo de estudio. De ellos, 6 casos se presentaron en forma de TEP, 4 como TVP y uno como TEP concomitante con TVP. El 54,5% de los episodios tromboembólicos se produjeron dentro de la primera semana del postoperatorio, según se detalla en la tabla 3, y en 4casos el diagnóstico se realizó posteriormente al alta.
Ninguno de los casos de TVP falleció como consecuencia del episodio trombótico y todos presentaron una buena evolución tras el diagnóstico y el tratamiento de la complicación. Entre los 7casos que presentaron TEP, se constataron 3 fallecimientos (42,86%), uno de ellos extrahospitalario, lo que supone una mortalidad por TEP en la serie global del 0,05%.
El diagnóstico principal entre los pacientes que desarrollaron TEP fue de carcinoma de pulmón (6casos: 2 de ellos de estirpe epidermoide, 2 de tipo adenocarcinoma, un bronquioloalveolar y uno de células grandes) y metástasis pulmonares de cáncer de colon (un caso). Entre los pacientes que desarrollaron TVP, el diagnóstico principal fue de carcinoma de pulmón (3casos: 2 de ellos de estirpe epidermoide y otro adenoescamoso) y de nódulo pulmonar benigno (un caso).
Los 7 pacientes que presentaron TEP habían sido sometidos a procedimientos quirúrgicos mayores que incluían: 4neumonectomías (3derechas y una izquierda), 2lobectomías y una segmentectomía atípica. Los 3pacientes sometidos a neumonectomia derecha que presentaron TEP en el postoperatorio fallecieron, durante el primer, séptimo y decimoquinto día postoperatorio, respectivamente. Los 4pacientes que presentaron TVP habían sido sometidos a una segmentectomía atípica, una neumonectomía izquierda ampliada, una bilobectomía media inferior y una lobectomía con broncoplastia.
Tan solo un paciente que presentó una TVP como complicación tras la realización de una neumonectomía izquierda ampliada había recibido tratamiento quimioterápico previo a la cirugía.
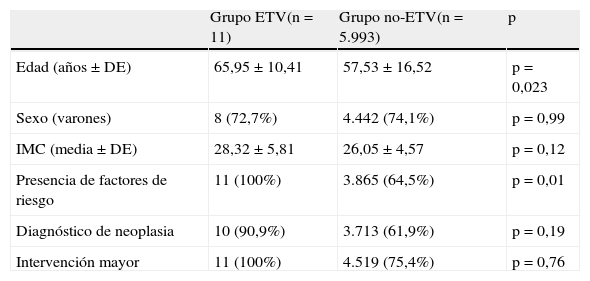
Estratificación en subgrupos: resultadosLos pacientes que presentaron complicaciones tromboembólicas (grupo EVT) tenían 2 o más factores de riesgo, como edad avanzada, obesidad, cirugía por proceso oncológico, antecedentes de TVP o presencia de varices, entre otros. Los resultados del análisis comparativo entre grupos (ETV vs. no-ETV) se recogen en la tabla 4. Los pacientes del grupo ETV tenían una mayor edad media (65,95±10,41 vs. 57,53±16,52, p<0,05) y masa corporal que los pacientes del grupo no-ETV, además de un diagnóstico de neoplasia en más del 90%, y todos ellos habían sido sometidos a intervenciones torácicas mayores.
Comparación de las condiciones generales entre grupos
| Grupo ETV(n=11) | Grupo no-ETV(n=5.993) | p | |
| Edad (años±DE) | 65,95±10,41 | 57,53±16,52 | p=0,023 |
| Sexo (varones) | 8 (72,7%) | 4.442 (74,1%) | p=0,99 |
| IMC (media±DE) | 28,32±5,81 | 26,05±4,57 | p=0,12 |
| Presencia de factores de riesgo | 11 (100%) | 3.865 (64,5%) | p=0,01 |
| Diagnóstico de neoplasia | 10 (90,9%) | 3.713 (61,9%) | p=0,19 |
| Intervención mayor | 11 (100%) | 4.519 (75,4%) | p=0,76 |
DE: desviación estándar; ETV: enfermedad tromboembólica venosa; IMC: índice de masa corporal.
Cuando los pacientes fueron estratificados en grupos en función del riesgo trombótico preoperatorio (alto/muy alto, moderado y bajo), el análisis comparativo demostró una prevalencia de ETV estadísticamente mayor en pacientes con alto riesgo trombótico (0,23 vs. 0%). Ninguno de los pacientes pertenecientes a los grupos de moderado y bajo riesgo presentó episodios tromboembólicos.
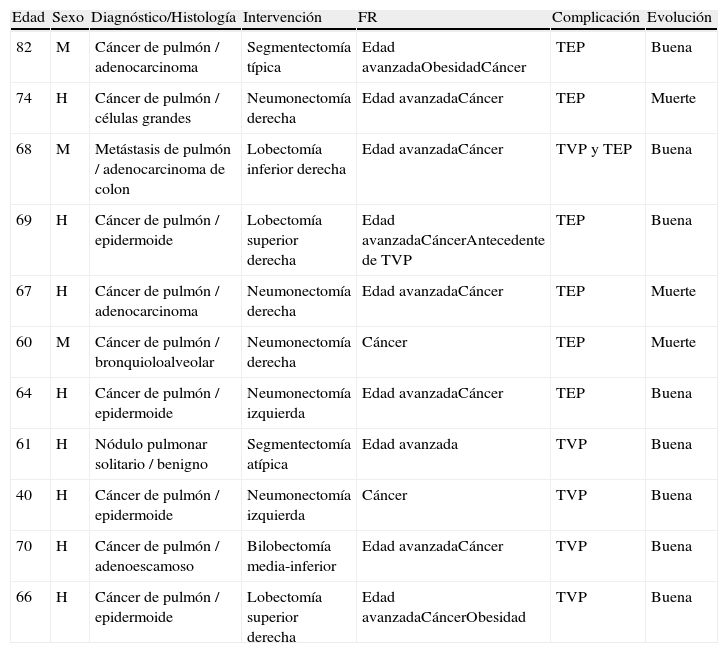
En la tabla 5 se recogen las características de los 11pacientes que presentaron la complicación tromboembólica.
Lista de los 11 pacientes que presentaron enfermedad tromboembólica venosa
| Edad | Sexo | Diagnóstico/Histología | Intervención | FR | Complicación | Evolución |
| 82 | M | Cáncer de pulmón / adenocarcinoma | Segmentectomía típica | Edad avanzadaObesidadCáncer | TEP | Buena |
| 74 | H | Cáncer de pulmón / células grandes | Neumonectomía derecha | Edad avanzadaCáncer | TEP | Muerte |
| 68 | M | Metástasis de pulmón / adenocarcinoma de colon | Lobectomía inferior derecha | Edad avanzadaCáncer | TVP y TEP | Buena |
| 69 | H | Cáncer de pulmón / epidermoide | Lobectomía superior derecha | Edad avanzadaCáncerAntecedente de TVP | TEP | Buena |
| 67 | H | Cáncer de pulmón / adenocarcinoma | Neumonectomía derecha | Edad avanzadaCáncer | TEP | Muerte |
| 60 | M | Cáncer de pulmón / bronquioloalveolar | Neumonectomía derecha | Cáncer | TEP | Muerte |
| 64 | H | Cáncer de pulmón / epidermoide | Neumonectomía izquierda | Edad avanzadaCáncer | TEP | Buena |
| 61 | H | Nódulo pulmonar solitario / benigno | Segmentectomía atípica | Edad avanzada | TVP | Buena |
| 40 | H | Cáncer de pulmón / epidermoide | Neumonectomía izquierda | Cáncer | TVP | Buena |
| 70 | H | Cáncer de pulmón / adenoescamoso | Bilobectomía media-inferior | Edad avanzadaCáncer | TVP | Buena |
| 66 | H | Cáncer de pulmón / epidermoide | Lobectomía superior derecha | Edad avanzadaCáncerObesidad | TVP | Buena |
FR: factor de riesgo; M: mujer; H: hombre; TEP: tromboembolismo pulmonar; TVP: trombosis venosa profunda; TC: tomografía computerizada.
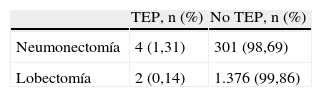
En los casos de lobectomía la prevalencia fue de 0,15 (3/1.378) y en la neumonectomía, de 1,31 (4/305; odds ratio: 9,14; IC95%, 1,30-101,29) (tabla 6).
DiscusiónTodo acto quirúrgico genera un estado de estasis venosa e hipercoagulabilidad, así como cierto nivel de daño endotelial, los 3 factores que agrupa la tríada de Virchow y que favorecen el desarrollo de ETV en estos pacientes. La ETV es una importante complicación que afecta a pacientes hospitalizados y que está en estrecha relación con el acto quirúrgico.
Existen diferentes estudios que han descrito su prevalencia en pacientes sometidos a procedimientos torácicos específicos. Así, en un estudio de Ziomek et al.5 en el que se analizaron 77 pacientes sometidos a cirugía de resección pulmonar por cáncer de pulmón, 20 pacientes (26%) presentaron algún episodio tromboembólico en el postoperatorio, siendo 15 los casos de TVP y 5 los casos de TEP. Según otros autores, la mortalidad derivada de estas complicaciones tromboembólicas oscila entre el 15 y el 20%6. Kalweit et al.7 analizaron 1.735 pacientes sometidos a cirugía de resección pulmonar. En su serie, el TEP fue la segunda causa más frecuente de fallecimiento durante el postoperatorio, suponiendo el 15,2% de las muertes post-resección. La elevada incidencia de complicaciones tromboembólicas observadas es estas series podría deberse a la falta de protocolos habituales de profilaxis antitrombótica con heparina, como ocurría anteriormente a la década de los noventa. En un estudio más reciente, Dentali et al.8 describen, en una serie de 693 pacientes sometidos a toracotomía por cáncer de pulmón bajo protocolo de profilaxis antitrombótica, una incidencia de ETV y TEP del 1,7, y del 1,3%, respectivamente, siendo la mortalidad atribuida al TEP del 0,6%; son cifras más similares a las obtenidas en nuestra serie, en la que 8pacientes de los 1.749 sometidos a cirugía de resección pulmonar por cáncer de pulmón presentaron complicaciones tromboembólicas (0,005%), con una mortalidad por esta causa del 0,002%.
La incidencia de ETV en pacientes quirúrgicos sin profilaxis puede alcanzar el 80% en pacientes de muy alto riesgo trombótico4. Sin embargo, a pesar de que por sus características la mayoría de pacientes sometidos a procedimientos de cirugía torácica programada presentan un riesgo trombótico alto o muy alto (80,8%), en nuestro estudio la prevalencia de ETV fue del 0,18%. Esta baja prevalencia puede ser atribuible al empleo de protocolos de profilaxis antitrombótica, entre los que se incluyeron tanto el empleo de fármacos anticoagulantes como el uso de medidas mecánicas (sistemas de compresión intermitente y medias elásticas) y la deambulación precoz, siguiendo las guías de recomendación internacionales9. Teniendo en cuenta estos datos, resulta de vital importancia realizar una valoración individualizada de cada paciente determinando su riesgo trombótico con el fin de aplicar la mejor tromboprofilaxis posible basándose en las últimas recomendaciones de las guías.
El postoperatorio en cirugía torácica supone un riesgo aumentado de presentar ETV, tanto por la edad avanzada de los pacientes como por la elevada frecuencia de enfermedades neoplásicas como motivo de la intervención. Si bien la prevalencia precisa de la ETV se desconoce, sabemos que la incidencia de TVP en personas de 65 a 69 años es de 1,8 casos/1.000 habitantes/año y aumenta a 3,1 casos/1.000 habitantes/año entre 85 y 89años10. En nuestra serie, la edad media de los pacientes que presentaron ETV fue de 65,95años, edad considerablemente superior a la del grupo de pacientes que no presentaron dicha complicación (57,53años).
La presencia de neoplasia incrementa entre 6 y 7 veces el riesgo de ETV y en 3veces el de desarrollo de TEP11,12. Según una reciente revisión sistemática en la que se valoraron 26estudios, la prevalencia de TEP en pacientes con cáncer de pulmón fue del 3,6%13. El 90,9% de los pacientes que presentaron ETV en nuestra serie tenían un diagnóstico de neoplasia, ya fuera primaria o metastásica, siendo este el motivo de la intervención.
Entre los pacientes que se someten a resección quirúrgica por procesos oncológicos, la ETV se considera una causa mayor de mortalidad y puede servir como importante predictor de supervivencia. Según De Martino et al.14, la variación del riesgo de ETV entre los pacientes sometidos a resección quirúrgica no solo depende del tipo de cáncer, sino que también se asocia con la magnitud de la cirugía necesaria para la resección. En el caso de la cirugía por cáncer de pulmón recogen una incidencia postoperatoria o dentro de los primeros 30días tras la cirugía de TVP, TEP y EVT del 1,3, del 1,3 y del 2,3%, respectivamente. Como dato interesante, establece la estancia hospitalaria (>1semana) como uno de los grandes factores de riesgo asociado con ETV. Lyman et al.15 establecen que el riesgo de presentar un TEP fatal tras cirugía por cáncer de pulmón es 3veces mayor que en pacientes sometidos a la misma cirugía por causas benignas.
La neumonectomía se asocia con un mayor índice de complicaciones y de mortalidad que cualquier otro procedimiento de cirugía torácica. Los pacientes sometidos a neumonectomía tienen un mayor riesgo de ETV que los pacientes sometidos a lobectomía por cáncer de pulmón en estadios i y ii debido a una mayor activación de la coagulación que se pone de manifiesto a partir del séptimo día postoperatorio16. Datos concordantes a los observados en nuestra serie, donde los pacientes que presentaron ETV fueron sometidos a una neumonectomía (5casos), el procedimiento quirúrgico más frecuente, 3 de los cuales (todos ellos sometidos a neumonectomía derecha) fallecieron durante el postoperatorio como consecuencia de un TEP. Existen varios estudios que han determinado la prevalencia y la mortalidad asociada a episodios tromboembólicos en pacientes sometidos a neumonectomía por cáncer de pulmón. Mason et al.17 analizaron 336 pacientes, de los que 25 presentaron algún episodio tromboembólico tras la neumonectomía (17 casos de TVP, 5 casos de TEP y 3 casos de TVP+TEP), siendo el pico máximo de incidencia el séptimo día postoperatorio. En cuanto a la mortalidad, Weder et al.18, en su serie de 176 pacientes sometidos a neumonectomía por cáncer de pulmón tras quimioterapia neoadyuvante, describen una mortalidad del 3%, siendo la mitad atribuida a complicaciones tromboembólicas pulmonares. Sin embargo, en nuestra serie la prevalencia de complicaciones tromboembólicas en pacientes sometidos a neumonectomía fue inferior a la descrita por otros autores, siendo del 0,32% para la TVP y del 1,3% para el TEP. Esta baja prevalencia podría explicarse por el empleo de protocolos profilácticos antitrombóticos con fármacos anticoagulantes, así como por el uso de medidas mecánicas empleadas en nuestro centro de forma exhaustiva y rutinaria.
Siete de los pacientes que presentaron ETV en nuestra serie desarrollaron la complicación durante el ingreso hospitalario. Por ello es importante realizar un seguimiento clínico cercano con un alto nivel de sospecha para el diagnóstico precoz de dichas complicaciones. En 4 de los casos que presentaron ETV la complicación apareció tras el alta hospitalaria. Por ello, en pacientes de alto riesgo trombótico, como pacientes neoplásicos a quienes se realiza cirugía oncológica, se recomienda profilaxis tras el alta hospitalaria durante 2-3semanas4. De acuerdo con los resultados de 2 estudios aleatorizados, prolongar la duración de la anticoagulación más allá de 4semanas de la cirugía reduce el riesgo de ETV19,20.
Existen más de 20 guías internacionales que recomiendan la profilaxis de la ETV en pacientes de alto riesgo. La reciente guía «Terapia antitrombótica y prevención de la trombosis», de ACCP-99, recomienda el empleo de HBPM, HNF o medias de compresión neumática intermitente en pacientes de moderado riesgo trombótico. Para pacientes con alto riego trombótico y bajo riego hemorrágico recomienda el empleo de HBPM, HNF y medidas mecánicas, ya sea con medias elásticas o medias de compresión neumática intermitente. En pacientes con alto riesgo hemorrágico recomienda el empleo de medidas mecánicas, preferiblemente sistemas de compresión intermitente, hasta que el riesgo de sangrado disminuya y pueda iniciarse la profilaxis farmacológica. En nuestra serie de pacientes sometidos a cirugía torácica programada, el seguimiento rutinario de estos protocolos profilácticos antitrombóticos basados en una estratificación del riesgo trombótico ha demostrado ser altamente eficiente, con una baja prevalencia de ETV (0,18%) y resultados excelentes.
El presente estudio presenta algunas limitaciones importantes. En primer lugar, no en todos los pacientes con alteraciones radiológicas y disnea postoperatoria se utilizaron todas las técnicas para establecer el diagnóstico de ETV, por lo que la prevalencia real de la ETV podría ser diferente a la descrita en nuestros resultados. Por otra parte, se trata de un estudio retrospectivo, por lo que resulta imposible establecer causalidad entre los diferentes procedimientos de cirugía torácica y las complicaciones tromboembólicas. A pesar de que la recogida de datos fue prospectiva, podría existir un sesgo en la recogida de factores de riesgo en los casos que han presentado la complicación frente a los que no. En todos los pacientes de la serie se llevó a cabo una búsqueda activa de complicaciones tromboembólicas, aunque no se realizaron necropsias en todos los pacientes fallecidos, pudiendo ser el TEP la causa de muerte no sospechada en alguno de los pacientes que presentó otro tipo de complicación. Sin embargo, los resultados obtenidos en nuestra serie podrían ser utilizados para desarrollar estudios prospectivos de cohortes diseñados para validar el riesgo de ETV en pacientes sometidos a procedimientos de cirugía torácica.
ConclusionesLos pacientes sometidos a cirugía torácica programada tienen una baja prevalencia de ETV (0,18%), atribuible al empleo de protocolos de profilaxis antitrombótica basados en una adecuada estratificación del riesgo trombótico. Sin embargo, en pacientes sometidos a resección pulmonar, especialmente en neumonectomías, el riesgo no es despreciable y esta complicación debe ser tenida en cuenta como sospecha diagnóstica prioritaria en pacientes con episodios agudos respiratorios. Las cifras pueden ser utilizadas como valores de referencia, ya que se han extraído de una serie numerosa con registros prospectivos y criterios uniformes de diagnóstico.
FinanciaciónLos autores declaramos no haber dispuesto de financiación alguna para llevar a cabo este estudio.
Conflicto de interesesLos autores declaramos que no existen conflictos de intereses de ningún tipo en relación con la publicación de este documento.